应用鱼骨图法分析社区老年人跌倒因素及干预对策
田 媛 林 婷 宋文君
鱼骨图是一种发现问题根本原因的方法,被广泛应用于技术、管理领域。跌倒是指突发、不自主的、非故意的体位改变,倒在地上或更低的平面上。据报道,到2025年我国老年人口预计达2.8亿,占全国总人口数的19.3%[1]。跌倒是社区老年人伤害死亡的第1位原因,其中65岁以上的老年人中每年有30% ~40%发生跌倒[2],80岁以上老年人跌倒的发生率高达50%。跌倒可使老年人致残,甚者可导致死亡,严重影响老年人的身心健康,降低其生活质量。事实上,社区老年人跌倒事件的发生往往并不是一种意外,而是内外多种因素交互作用的结果,存在大量潜在的危险因素。本文利用鱼骨图法分析社区老年人跌倒的因素,并采取积极的干预措施,有效预防和控制老年人跌倒的发生率。现报道如下。
1 资料与方法
1.1 一般资料 选择2011年5月~2013年3月武汉市江汉区某社区中意外跌倒的老年患者22例,男10例,女12例。年龄64~91岁。颅内出血2例,腰椎骨折3例,股骨骨折3例,髌骨骨折1例,鼻骨骨折1例,手腕骨折1例,骨盆骨折1例,皮肤软组织挫伤6例,其余未造成明显伤害。
1.2 方法 运用鱼骨图分析出导致社区内老年人跌倒的影响因素,根据人、物、环、法,从最直接的细节入手进行归纳总结。见图1。
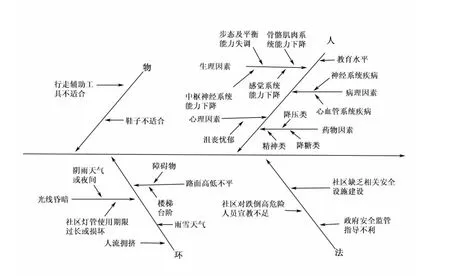
图1 社区老年人跌倒因素分析鱼骨图
2 老年人跌倒的高危因素
2.1 人
2.1.1 生理因素
2.1.1.1 步态紊乱和平衡功能失调 步态稳定性下降和平衡功能受损是引发老年人跌倒的主要原因。老年人行走时身体摇摆幅度较大,走路摇摇晃晃,小碎步伐,行走缓慢、不稳,对比感觉、平衡协调能力和反应能力下降及反应时间延长,大大增加了跌倒的风险。
2.1.1.2 骨骼肌肉系统功能降低 随着年龄的增长,老年人骨骼肌肉系统功能遭到严重损害和退化,活动能力、步态的敏捷性、力量和耐受性均受到影响,使老年人举步时脚不能抬到一个合适的高度,再加之老年人骨质疏松,增加跌倒风险,这是引发跌倒的常见原因。
2.1.1.3 中枢神经系统功能降低 中枢神经系统的退变往往影响智力、感觉、反应能力、平衡能力、肌力、步态及协同运动能力,使跌倒的危险性增加。踝反射和踝关节躯体震动感均随着年龄增长而减退,导致老年人平衡能力下降。
2.1.1.4 感觉系统功能降低 随着年龄增长,老年人视觉、听觉、触觉、前庭及本体感觉功能退行性减退,这些感觉影响传入中枢神经系统的信息,导致机体的平衡功能紊乱,在一定程度上增加老年人的跌倒风险。
2.1.2 病理因素 研究指出,老年人患慢性病越多,跌倒的危险越大[3]。(1)心血管疾病,如体位性低血压、脑梗死、小血管缺血性病变等。(2)影响视力的眼部疾病,如白内障、偏盲、青光眼、黄斑变性。(3)神经系统疾病,如帕金森病、脑卒中、脊椎病、小脑疾病、外周神经系统病变等。(4)其他,如痴呆(尤其是Alzheimer型)、抑郁症、贫血、惊厥、偏瘫、足或脚趾的畸形、眩晕等都会影响机体的平衡功能、稳定性、协调性,导致神经反射时间延长和步态紊乱;感染、肺炎、血氧浓度不足、贫血、脱水以及电解质平衡紊乱均会导致机体的代偿能力不足,影响机体的稳定能力;老年人泌尿系统疾病或其他因伴随尿频、尿急、尿失禁等症状而匆忙去洗手间或排尿性晕厥等也会增加跌倒风险。
2.1.3 药物因素 (1)精神类药物,包括抗抑郁药、催眠药、抗惊厥药、安定药,此类药物被公认是发生跌倒的显著危险因素。(2)心血管药物,包括降压药、利尿剂、血管扩张剂等。(3)其他,包括降糖药、非甾体类抗炎药、多巴胺类药物、镇痛剂、抗帕金森病药物。
2.1.4 心理因素 沮丧、抑郁、焦虑、情绪不佳及其导致的与社会的隔离均可以增加跌倒的危险。沮丧会导致老年人对环境危险因素的感知和反应能力下降。另外,据报道,约50%有跌倒史的老年人对再次跌倒有恐惧心理[4],害怕跌倒也可使步态减慢,平衡能力降低从而大大增加跌倒的风险。
2.1.5 其他 老年人的文化程度、收入水平、是否独居及与社会的交往和联系程度等都会影响其跌倒的发生率。
2.2 物 不合适的鞋袜和行走辅助工具。
2.3 环 昏暗的灯光,湿滑、不平坦的路面,步行途中的障碍物,楼梯台阶,缺乏修缮的人行道,雨雪恶劣天气,人潮拥挤,社区环境的安全设计等都可增加跌倒的危险。
2.4 法 社区缺乏相关安全设施建设、卫生保健水平低下、不能提供社会服务和卫生服务的安全途径、政府安全监管指导不利等。
3 社区干预对策
3.1 药物治疗指导 指导老年人遵医嘱正确用药,按时按量,不可多服漏服,提高老年人的服药依从性。社区人员应向服用镇静催眠药、血管扩张剂、降糖药、利尿药、降压药的老年人及其家属详细讲解药物的药理作用,防止因服用药物引起的直立性低血压等不良反应而发生跌倒。
3.2 个人因素评估 社区工作人员对本社区老年人进行体格检查及平行和步行能力的评估,筛选易跌倒高危人群(独居的老年人属于跌倒的高危人群)。对存在跌倒高危险因素的老年人制定详细的保护性预防措施,建立易跌倒高危人群档案。社区人员定期到老年人家里了解其生活情况,询问是否有跌倒史,以及药物的使用情况,指导老年人避免可能导致跌倒的诱发因素,提出预防措施,按需要实施基础护理、心理护理、康复护理和健康教育。
3.3 社区环境因素评估 社区街道和居委会应关注社区公共环境安全,督促物业管理部门或向当地政府申请及时消除社区环境中可能导致老年人跌倒的危险因素,改善社区环境,消除安全隐患,尽可能减少老年人跌倒和跌倒后受到意外伤害的几率。加强社区管理,保持楼道清洁宽敞通畅,禁止在楼道内随便堆放杂物及垃圾;社区道路应铺设防滑砖,街道内应保持清洁卫生;路灯损坏应及时维修,楼梯及拐角暗处要配备照明设施,尽可能在台阶处安装扶手;雨雪天气小区应及时清理路面,保持排水系统的通畅,设防滑警示牌;社区工作人员还应加强对养犬户的登记及管理,各处要配安全和报警设施,在易跌倒处做好明显的标识,方便老年人安全出行。
3.4 安全指导 增强社区老年人的安全意识,向老年人强调自我保护的必要性,经常测量血压,转动身体时不宜过快,穿大小合适的防滑鞋,衣裤避免过长。对高风险跌倒的老年人,建议有家属陪护,站立不稳或者步行缓慢的老年人,建议使用四角杖和三角杖。
3.5 心理指导 儿女不在身边,老年人时常会产生孤独、抑郁等不良心理状态,部分老年人因曾经跌倒或险些跌倒而产生恐惧心理。社区可组织丰富多彩的文体活动,增加老年人的兴趣爱好,支持、鼓励并帮助老年人建立自信心,让其理解“生命在于运动”的真理,在学会自我保护的前提下适当活动。社区人员平时可多和老年人及其家属进行沟通,了解他们的心理状态,进行有针对性的心理疏导。
3.6 运动保健指导 鼓励及指导老年人做增强肌力及平衡能力的运动,以保持骨关节的灵活性,防止肌肉萎缩和骨质疏松,如伸展训练、步行训练、太极拳、有氧操等。运动应遵循循序渐进、持之以恒的原则,运动时间以每天1次或2次,每次半小时左右,一天运动总时间以不超过2 h为宜,采取主动健康的生活行为方式,降低或消除引起跌倒的高危因素。
3.7 健康教育 连续性的健康教育是预防跌倒的关键,社区街道、居委会和社区卫生服务机构应定期在社区内开展有针对性的防跌倒知识讲座,组织跌倒的情景演练,在公示栏及楼门口张贴宣传海报,提高老年人的认知能力。提高公众对老年人跌倒的预防意识及老年人对跌倒危险因素的认识,了解跌倒的严重后果以及预防措施。对高龄体弱、独居老人提供充分的社区支持和家庭保健服务,使老年人保持较好的健康状况和较高的生活质量,避免跌倒等意外事故的发生。只要有了防范意识,就可预先提示和预防[5]。
4 小结
预防老年人跌倒是目前公共卫生部门努力工作的目标。加强对社区老年人的安全防护,减少老年人发生跌倒的护理工作重点在于预防。本文运用鱼骨图,从人、物、环、法方面详细分析导致社区老年人跌倒的细节因素,结合老年人的生理和心理特点,正确评估老年人的身体和环境状况,从每一个细节因素入手有针对性采取有效的措施,创造适合老年人特点的生活环境,降低跌倒的发生率,提高社区老年人群的生活质量。
[1] 周顺福,宋桂香,李延红,等.老年妇女跌倒性伤害的预防和控制[J].上海预防医学杂志,2005,17(3):113 -115.
[2] Rao SS.Prevention of falls in older patients[J].Am Fam Physician,2005,72(1):81 -88.
[3] 张 健,伍爱婵.广州3个城区老年人跌倒的原因分析[J].疾病控制杂志,2001,9(5):257.
[4] 田洪江,易 磊主编.老年病治疗与调护[M].北京:中医古藉出版社,2006:171-174.
[5] 李 辉,张 涛.社区老年人跌倒的预防与控制[J].江苏预防医学,2007,18(4):82 -84.

