营养支持对稳定期慢性阻塞性肺疾病患者肺功能及6 min步行距离的影响
许亚丽 潘 磊 钱 进 江 宏 王亚梅 (首都医科大学附属北京世纪坛医院老年医学科,北京 100038)
慢性阻塞性肺疾病(COPD)是呼吸系统的常见病和多发病,患者常伴有营养不良,体重进行性下降。一些研究证实,COPD稳定期患者营养不良的发生率约为24% ~60%〔1〕。营养不良常使呼吸肌结构和功能受损,导致肺通气功能严重障碍,是导致呼吸衰竭的主要原因之一,而且还易引起机体细胞免疫功能下降进而诱发或加重肺部感染,影响疾病的治疗和预后〔1,2〕。现有研究表明营养不良与COPD预后有明显的相关性,营养状况已被认为是COPD独立于肺功能的重要预后指标之一,营养支持已成为COPD综合治疗措施的重要组成部分〔3〕。本研究旨在探讨积极的营养支持治疗对中、重度COPD患者肺功能及活动耐力的影响。
1 对象与方法
1.1 对象 连续入组2012年3~7月于世纪坛医院干部门诊就诊的60例有轻、中度营养不良的稳定期中、重度COPD患者,诊断均符合2011年COPD全球倡议制订的“慢性阻塞性肺疾病”诊治规范〔4〕,且均存在营养不良(轻、中度)。入选患者均签署知情同意书。
营养不良依据身体组成评价法(BCA),依据患者近3个月体重变化、肱三头肌皮褶厚度、上臂肌围、24 h尿肌酐-身高指数、血清白蛋白、血清转铁蛋白、淋巴细胞总数7项指标,至少有5个指标同时达到轻至中度的级别(10%<体重下降<40%;60%正常值<上臂肌围<90%正常值;60%正常值<肱三头肌皮褶厚度<90%正常值;21 g/L<血清白蛋白<35 g/L;1.0 g/L<血清转铁蛋白<1.75 g/L;60%正常值<肌酐-身高指数 <90%正常值;0.8×109/L<淋巴细胞总数 <1.7×109/L)。COPD分级采取2011年的GOLD分级〔4〕,根据第1秒用力呼气量(FEV1)/用力肺活量(FVC)、FEV1占预计值的百分比(FEV%pred)对COPD的严重程度做出分级,选择GOLD 2级(肺功能FEV1/FVC<70%,50%≤FEV1%pred<80%)及GOLD3级(肺功能 FEV1/FVC<70%,30% ≤FEV1%pred<50%)COPD患者。
共入组患者男50例,女10例,平均年龄(72.7±3.2)岁(60~80岁)。排除标准:①恶性肿瘤,②结核病,③支气管哮喘,④甲状腺功能亢进,⑤糖尿病,⑥肝硬化,⑦其他与营养代谢相关的疾病,⑧因任何原因而不能行6分钟步行距离(6 MWT)检查的患者,⑨不能坚持相应治疗的患者及期间出现COPD急性加重而住院治疗的患者。根据患者意愿将60例患者随机分为营养治疗组30例(男26例,女4例)和对照组30例(男24例,女6例)。
1.2 治疗方法
1.2.1 对照组 给予饮食忠告及饮食指导。忠告患者目前存在营养不良,需加强营养,发放常见食物营养成分表,根据Harris-Benedict公式计算出患者的基础能量消耗(BEE),即:男(kCal)=66.47+5.0×身高(cm)+13.75×体重(kg)-6.76×年龄(岁);女(kCal)=665.1+1.85×身高(cm)+9.56×体重(kg)-4.68×年龄(岁)〔5〕。根据BEE计算病人的每日热量供应:每日热量供应(kCal)=BEE×C×1.1×1.3(C校正系数,男性为1.16,女性为1.19);1.1为使患者的体重下降得以纠正,应增加的10%BEE;1.3为轻度活动系数〔5〕。告知患者每日需摄入的总热量,要求营养成分配比:蛋白质20%、脂肪30%、碳水化合物50%。
1.2.2 营养治疗组 给予饮食忠告和饮食强化,予以日常饮食加整蛋白营养液,给予能全力(纽迪西亚公司),内含蛋白质、脂肪、碳水化合物、各种维生素、无机盐及微量元素等,能量密度1.5 kCal/ml,成分配比为蛋白∶脂肪∶碳水化合物 =16% ∶35% ∶49% 。
营养治疗前先给予患者日常饮食指导,科学配比三大营养成分(蛋白质20%、脂肪30%、碳水化合物50%)。发放常见食物营养成分表。评估营养治疗组患者平均每日的热卡摄入,连续记录患者1 w摄入的食物,根据《常见食物营养成分含量图表》计算患者平均每日的热卡。根据计算出的每日所需热卡,三餐间给予补充能全力,每日摄入能全力500~1 000 ml。每日进行电话指导、督促并记录饮食日志。两组其他治疗相同。营养支持疗程为8 w。
1.3 观察指标 (1)肺功能测定:分别于治疗前及治疗8 w后测定患者肺功能。肺功能测定仪(型号:CHESTGRAPH HI-105),根据身高、体重、性别、年龄算出预计值,测出所有患者的FEV1、FEV1%及FEV1/FVC,均测3次,取最大的一次作为测定数值。(2)6 min步行距离(6 MWT):按照2002年 ATS标准〔6〕,分别于治疗前及治疗8 w后,在规定的场所测定患者6 MWT。
1.4 统计学分析 采用SPSS16.0软件统计处理,连续变量以±s表示,满足正态分布及方差齐性采用t检验,非正态部分用秩和检验,率的比较用χ2检验。
表1 治疗前后营养组与对照组营养状况比较(±s,n=30)
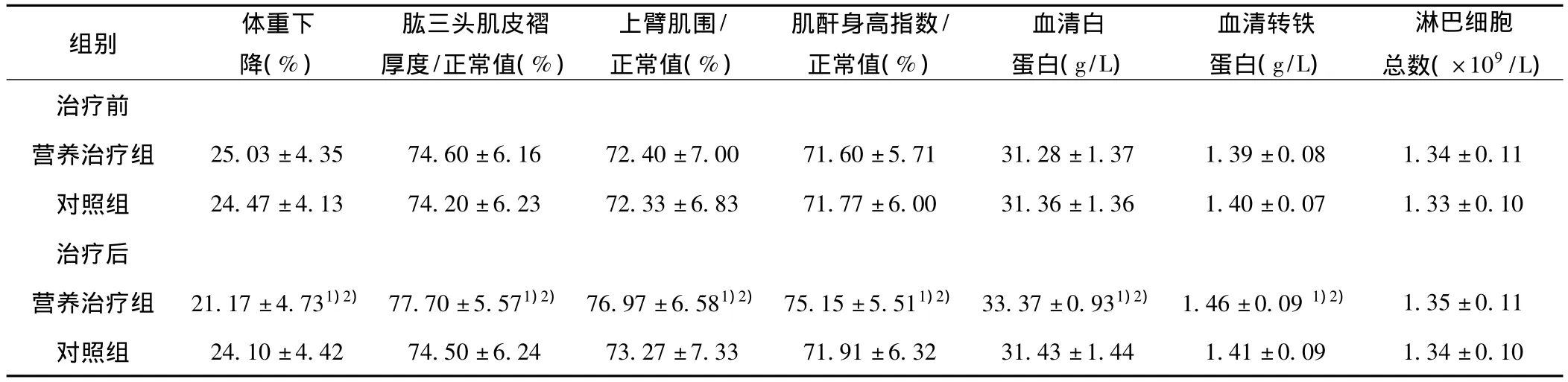
表1 治疗前后营养组与对照组营养状况比较(±s,n=30)
与对照组比较:1)P<0.05;与治疗前比较:2)P<0.05;下表同
组别 体重下降(%)肱三头肌皮褶厚度/正常值(%)上臂肌围/正常值(%)肌酐身高指数/正常值(%)血清白蛋白(g/L)血清转铁蛋白(g/L)淋巴细胞总数(×109/L)治疗前营养治疗组 25.03±4.35 74.60±6.16 72.40±7.00 71.60±5.71 31.28±1.37 1.39±0.08 1.34±0.11对照组 24.47±4.13 74.20±6.23 72.33±6.83 71.77±6.00 31.36±1.36 1.40±0.07 1.33±0.10治疗后营养治疗组 21.17±4.731)2) 77.70±5.571)2) 76.97±6.581)2) 75.15±5.511)2) 33.37±0.931)2) 1.46±0.091)2) 1.35±0.11对照组 24.10±4.42 74.50±6.24 73.27±7.33 71.91±6.32 31.43±1.44 1.41±0.09 1.34±0.10
2 结果
2.1 两组营养摄入情况 8 w后,营养组平均每日摄入热卡(1 843.73±57.88)kCal,营养成分配比:蛋白质(19.65±1.22)%、脂肪(31.6±1.45)%、碳水化合物(48.55±1.26)%。对照组平均每日摄入热卡(1 087.53±51.16)kCal,营养成分配比:蛋白质(17.84±0.77)%、脂肪(27.12±1.27)%、碳水化合物(54.97±1.33)%。
2.2 营养状况的比较 治疗前营养治疗组与对照组的营养状况差异无显著性(P>0.05),治疗后对照组营养状况与治疗前无显著性差异(P>0.05)。治疗8 w后营养治疗组的近3个月体重变化、肱三头肌皮褶厚度、上臂肌围、24 h尿肌酐-身高指数、血清白蛋白、血清转铁蛋白均明显优于营养治疗组治疗前及对照组治疗后(P<0.05)。见表1。
2.3 治疗前后两组肺功能比较 治疗前营养治疗组与对照组的肺功能无显著性差异(P>0.05),治疗后对照组肺功能与治疗前无显著性差异(P>0.05)。治疗8 w后营养治疗组的肺功能指标均明显优于营养治疗组治疗前及对照组治疗后(P<0.05)。见表2。
表2 治疗前后两组肺功能比较(±s,n=30)
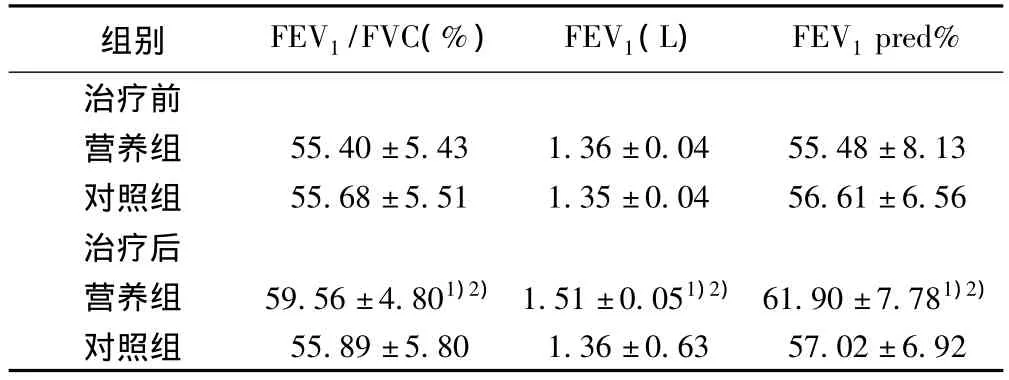
表2 治疗前后两组肺功能比较(±s,n=30)
组别 FEV1/FVC(%) FEV1(L) FEV1pred%治疗前营养组 55.40±5.43 1.36±0.04 55.48±8.13对照组 55.68±5.51 1.35±0.04 56.61±6.56治疗后营养组 59.56±4.801)2)1.51±0.051)2)61.90±7.781)2)对照组55.89±5.80 1.36±0.63 57.02±6.92
2.4 治疗前后两组6 MWT比较 治疗前营养治疗组与对照组的6 MWT无显著差异(P>0.05),治疗后对照组6 MWT与治疗前无显著差异(P>0.05)。治疗8 w后营养治疗组的6 MWT明显优于营养治疗组治疗前及对照组治疗后(P<0.05)。
营养治疗组6 MWT改善的绝对值(m)为31.00±8.17,对照组为1.00±3.02;营养治疗组6 MWT改善率(%)为18.05±2.16,对照组为0.53±1.62,营养治疗组均明显优于对照组(P <0.05)。
3 讨论
COPD是一种常见的可以预防和治疗的疾病,其特征是持续存在的气流受限。气流受限呈进行性发展,伴有气道和肺对有害颗粒或气体所致慢性炎症反应的增强。COPD的治疗目标包括两个方面:其一是迅速缓解患者的症状和减轻患者的临床表现;其二是降低患者未来健康恶化的风险。这就需要临床医师注意关注COPD患者的短期治疗效应和长期治疗效应〔4〕。
营养治疗的目的在于逐步纠正COPD患者的营养不良及负氮平衡,增加体重,改善肌肉蛋白质合成,有助于减轻或纠正呼吸肌疲劳,改善肺功能,增加活动耐力。
COPD患者静息状态下的能量需要高于正常人的15%~20%,因此COPD患者通常有体重不足和肌肉力量减弱〔7〕。COPD患者营养不良的发生机制:(1)饮食摄入不足,餐后低氧血症,能量供应减少;(2)活动耐力消失,能量消耗增加;(3)肌肉蛋白降解加速,分解-合成代谢紊乱;(4)蛋白质合成障碍;(5)生长素释放肽的调节〔8〕;(6)其他:有研究表明,COPD患者营养不良还与某些细胞因子(如瘦素、抵抗素)有关〔9〕。
营养不良是COPD患者独立的预后因素,肺功能和呼吸肌肌力下降与营养状况密切相关〔10〕。越来越多的证据表明,营养不良对COPD患者产生有害的影响。营养不良可降低呼吸肌肌力和耐力,使之容易发生呼吸肌疲劳,通气驱动降低,出现呼吸衰竭。营养不良使有效的咳嗽及排痰能力也下降,且常出现细胞免疫及体液免疫功能下降,分泌性IgA减少,从而诱发肺部感染。营养不良、免疫力下降、肺部感染是COPD并发呼吸衰竭的重要致病因素,三者互为因果,密不可分,并形成恶性循环,导致肺功能严重减退〔11〕。
通常对营养不良的COPD患者给予饮食指导后,患者的营养状况、肺功能、6 MWT改善不明显,说明,营养不良的COPD患者仅给予饮食指导不能明显改善患者的营养状况、肺功能、6 MWT,而给予强化营养支持治疗后,这些指标可明显改善。
笔者认为COPD患者在长期营养不良的情况下,在常规治疗的基础上合理的营养支持治疗有助予COPD患者体重增加,血清白蛋白升高,提高机体抵抗能力;同时能增加呼吸肌储备,减慢呼吸肌萎缩,改善患者肺通气和换气功能,阻止呼吸系统结构和功能进行性减退,防止肺功能进行性恶化,减少患者住院次数,从而提高患者生活质量,改善生活能力。这与文献报道的营养状况得到改善的COPD患者,其肺功能指标也有了显著性提高相一致〔12〕。
本研究中,强化营养支持提高了患者的呼吸功能并改善了患者的活动耐力,从而提高了患者的生活质量,提示强化营养支持治疗是COPD患者治疗方案中不可忽视的环节。因此,在COPD患者的常规治疗基础上,除给予营养指导外,还应重视营养支持治疗。
1 Vermeeren MA,Wouters EF,Geraerts-Keeris AJ,et al.Nutritional support in patients with chronic obstructive pulmonary disease during hospitalization for an acute exacerbation;a randomized controlled feasibility trial〔J〕.Clin Nutr,2004;23(5):1184-92.
2 Chen Y,Yao WZ.Nutritional depletion in chronic obstructive pulmonary disease〔J〕.Zhongguo Yi Xue Ke Xue Yuan Xue Bao,2004;26(5):595-9.
3 陈文彬,程德云.呼吸系统疾病诊疗技术〔M〕.北京:人民卫生出版社,2000:395-401.
4 GOLD Executive Committee.Global strategy for the diagnosis,management,and prevention of chronic obstructive pulmonary disease(Revised 2011)〔EB/OL〕.www.goldcopd.com
5 蔡柏蔷,李龙芸.协和呼吸病学〔M〕.北京:中国协和医科大学出版社,2005:549.
6 American Thoracic Society.ATS statement:guidelines for the six-minute walk test〔J〕.Am J Respir Crit Care Med,2002;166:111-7.
7 Houghton L.The nutritional management of weight loss in COPD〔J〕.Best Practice,2008;28(15):16-7.
8 陈碧虾,陈志斌.慢性阻塞性肺疾病伴营养不良的机制研究进展〔J〕.临床肺科杂志,2009;14(2):224-5.
9 Malli F,Papaioannou AI,Gourgoulianis KI,et al.The role of leptin in the respiratory system〔J〕.Respir Res,2010;31(11):152.
10 Soler JJ,Sanchez L,Roman P,et al.Prevalence of malnutrition in outpatients with stable chronic obstructive pulmonary disease〔J〕.Arch Bronconeumol,2004;40(6):250-8.
11 Ferreira IM,Brooks D,Lacasse Y,et al.Nutritional supplementation for stable chronic obstructive pulmonary disease〔J〕.Cochrane Database Syst Rev,2005;18(2):998-1015.
12 Brug J,Schols A,Mesters I.Dietary change,nutrition education and chronic obstructive pulmonary disease〔J〕.Patient Educ Couns,2004;52:249-57.

