神经导航引导下经鼻蝶入路垂体瘤切除术的疗效及围手术期护理
彭羽,吴运春,蓝杨
(1.四川省医学科学院·四川省人民医院学术期刊部,成都 610072;2.四川省医学科学院·四川省人民医院神经外科,成都 610072)
随着现代显微神经外科、神经影像技术和立体定向技术的发展,神经导航在神经外科的应用得到了飞速发展,成为侵袭神经外科的重要组成部分。经单鼻孔蝶窦入路(经鼻蝶入路)治疗垂体瘤是目前广泛应用的手术入路方式,尤其是在神经导航辅助下行此手术,具有定位准确,以最佳路径发现病灶,缩短手术时间,创伤小,瘤体切除率高,出血及并发症少等优点[1,2]。我院神经外科2011年1月~2012年5月共行经鼻蝶入路垂体瘤手术110例,其中使用神经导航系统辅助手术50例,并对患者进行精心的围手术期护理,取得了满意疗效,现总结报道如下。
1 资料与方法
1.1 临床资料
本组110例,男45例,女65例,年龄23~63岁,平均45.4岁;病程4W~4年,平均1.5年。全部患者均经病理证实为垂体瘤。临床表现:头晕头痛82例,视力视野障碍62例,月经紊乱或闭经45例,泌乳25例,肢端肥大20例,性功能减退22例,多饮多尿15例,肥胖6例。内分泌检查:术前所有病例均行内分泌检查,其中泌乳素(PRL)超过正常75例,生长激素(GH)超过正常30例,5例未见明显异常。影像学检查:术前全部行 MRI检查,肿瘤均位于鞍内及鞍上。肿瘤直径<2.0cm的微腺瘤及小腺瘤35例,2.1~4.0 cm大腺瘤55例,>4.0cm巨大瘤20例。根据手术方式的不同,110例患者分为对照组(n=60)与观察组(n=50),对照组男23例,女37例,年龄23~60岁,观察组男22例,女28例,年龄26~63岁,两组性别、年龄、病情等各方面比较差异无统计学意义,具有可比性(P>0.05)。
1.2 方法
所有患者均采用气管内插管全身麻醉,对照组常规方法行经鼻蝶入路垂体瘤切除术。观察组采用德国Brain Lab公司生产的最新一代神经导航Vector Vision机型,在神经导航定位下行经鼻蝶入路垂体瘤切除术。该系统装备有计算机工作站、照相机阵列、手术图像处理软件、红外线接收和发射装置、观察棒、参考环、红外线扫描注册仪、器械注册仪等。患者仰卧位,头部后仰15°~30°,Mayfield头架固定,将导航参考环固定在头架上,并确保患者头部与参考环相对位置固定[3]。启动神经导航系统,核对红外线定位系统的角度和距离,予探针按标记顺序逐一注册标记贴,系统误差不超过3 mm,并选取眼眶、鼻根、鼻尖等骨性标记验证注册的准确性。将手术室中的患者实际头部位置和导航仪中的患者头部三维图像对应,术中实时定位目标的三维空间位置,显示术野周围的结构。用导航棒定出垂体瘤在鼻腔内的准确位置,显示重要的解剖位置,并且指引手术者准确切除肿瘤,实时确定肿瘤切除程度,直至全切除或次全切除。手术结束后退出导航系统。
1.3 围手术期护理
1.3.1 术前护理 1)鼻腔准备:全部患者术前2d每日用呋麻滴鼻液滴鼻2~3次,生理盐水棉签擦洗鼻腔2次[4]。预防感冒引起鼻黏膜充血及咳嗽、流涕,指导患者张口呼吸。患有慢性鼻炎及副鼻窦炎或其他鼻腔疾病者,应有效控制,治愈后方可手术。手术前1d剪净鼻毛,勿损伤鼻黏膜,术晨检查鼻腔,做好清洁工作。2)神经导航前的准备:术前1 d,备皮剃发,头部粘贴5~6个皮肤坐标,并以有色笔标记中心点,头部皮肤坐标防止移位及脱落,若有脱落或移位,应立即报告医生重新粘贴,切勿擅自安放。然后行计算机体层摄像或磁共振成像水平、连续、无间隙增强扫描,做好导航术前设计方案。3)心理护理:多数患者及其家属对神经导航手术缺乏认识,担心手术效果及预后。护士应根据患者具体情况做好手术宣教,介绍导航手术与以往传统手术的区别、优点、效果等,并讲解导航手术的程序和术前CT或MRI扫描的意义,解除患者及家属对手术的担忧,消除患者紧张情绪,使之主动配合手术治疗。
1.3.2 术中护理 手术室护士协助患者摆好体位,以利显微镜的移动和操作;约束患者肢体,防止体位变动或坠床;患者全身麻醉后,配合麻醉医师观察患者术中病情变化。护士应熟练掌握各种仪器设备的操作要求,配合医生根据术中具体情况随时调整导航系统的工作状态,保证机器的正常运行和手术的顺利进行。手术结束后护送患者回ICU,并派专人收拾好神经导航系统各种仪器。
1.3.3 术后护理 1)常规护理:本组患者手术后全部送回神经外科ICU病房监护,密切观察患者的意识、瞳孔、生命体征及肢体活动的变化。2)鼻腔护理:患者因双侧鼻腔纱布填塞术后可使用面罩吸氧。嘱患者用口呼吸[4],不能挖鼻,尽量避免用力咳嗽、打喷嚏等,以免影响切口的愈合,诱发脑脊液漏及颅内感染。密切观察填塞纱布渗液情况,若鼻腔有清水样分泌物流出,及时留取标本送检。鼻腔干燥者可用消毒石蜡油滴鼻,一日数次。鼻腔内填塞的纱布于术后第2、3天即可拔除。拔纱布时应左右旋转,缓慢拔出。3)并发症的护理:脑脊液鼻漏是垂体瘤切除术较常见的并发症。术后体位对患者恢复极为重要,多主张抬高头部,采取平卧位,告诉患者避免一切引起颅内压增高的因素,如屏气、用力咳嗽、擤鼻涕、打喷嚏、用力排便等。保持局部清洁,及时用无菌纱布拭去鼻腔周围漏液,禁滴鼻及鼻腔冲冼,抬高床头15°~30°,头偏向健侧。严禁自行拔除鼻腔填塞纱条,禁忌从鼻孔吸痰、插胃管,以免细菌进入颅内逆行感染。遵医嘱按时应用抗生素及降颅压药物。尿崩也是术后常见的并发症,大多数为一过性。尿崩出现时间多在术后12~24h,一般持续5~7d。术后需留置尿管1~2d,严格记录每小时尿量、24h出入量。若出现尿崩症状立即报告医师,并遵医嘱使用抗利尿激素,密切观察尿量变化,防止少尿及无尿的发生。注意观察患者的精神状况、尿量及皮肤的颜色、弹性。定时复查电解质,防止出现稀释性低钠血症。4)健康教育:麻醉清醒后,护士应立即探视患者,告知手术已顺利结束,并讲解患者最关注的问题。给患者交代术后注意事项,各种操作的重要性以及自我护理的方法。术后绝对卧床1w,加强营养,增强体质,使病后机体早日康复。嘱患者按时服药,定期复查。
1.4 观察项目
记录手术时间、出血量、手术入路与瘤体偏差的距离和肿瘤切除情况,包括全切、次全切(瘤体切除90%)和大部切除(瘤体切除50%以上)。
1.5 统计学方法
使用SPSS 17.0软件包进行统计学处理,计量资料以均数±标准差(±s)表示,组间比较采用t检验;计数资料以率表示,采用χ2检验,P<0.05为差异有统计学意义。
2 结果
本组110例患者均顺利完成手术,术后患者头痛均消失,视力减退者均有不同程度的改善,本组无死亡病例。观察组手术时间、出血量及手术入路与瘤体的偏差距离明显低于对照组,肿瘤全切率高于对照组,并发症发生率低于对照组,差异有统计学意义(P<0.05)(见表1)。对照组28例并发症中一过性尿崩症16例,脑脊液鼻漏10例,高热2例,观察组12例并发症中一过性尿崩症7例,脑脊液鼻漏5例,经积极治疗和精心护理后均痊愈出院。
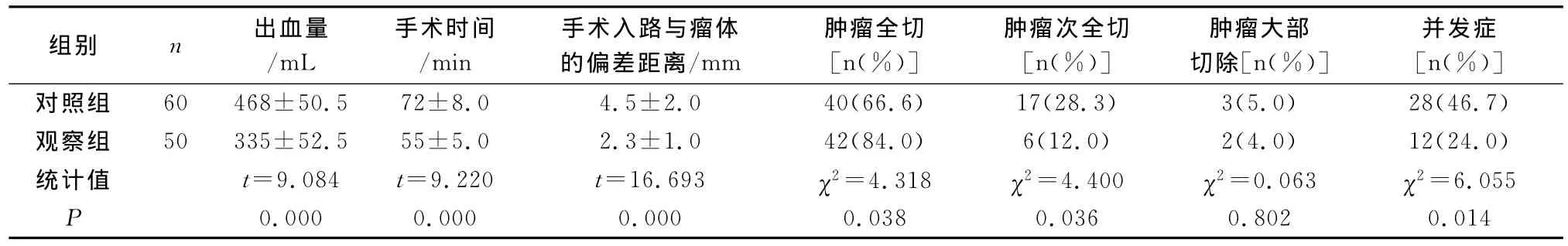
表1 两组各项手术指标比较
3 讨论
1962年Hardy率先采用经鼻蝶入路成功切除垂体腺瘤,此后该入路手术得到进一步发展。但传统的经鼻蝶入路垂体瘤切除术,由于手术径路深、肿瘤部位解剖复杂,而且周围有重要神经、血管分布,可能会出现严重并发症[5]。自1986年Robertz发明神经导航以来,神经导航在经鼻蝶入路垂体瘤切除术中的应用已有陆续报道。神经导航系统是应用立体定向原理,实现框架脑内目标的精确定位和适时动态跟踪指示。本组结果显示,观察组的手术时间、出血量及手术入路与瘤体的偏差距离明显低于对照组,肿瘤全切率高于对照组,差异有统计学意义(P<0.05)。观察组所有病例在导航系统的引导下,顺利到达肿瘤部位,手术中没有发生任何定位偏差或手术入路偏斜,定位精确,减少了对正常脑组织结构的损伤。利用神经导航系统可以很容易地以最短的路线直接找到肿瘤,避免了艰难寻找首次手术残留标志的过程,缩短了手术时间,提高了手术质量,微创治疗安全可靠。
神经导航系统属于高精技术,多数患者及家属对此手术缺乏认识,存在不同程度的疑虑。而作为神经外科的护理人员应不断更新知识,熟悉新业务、新技术的特点,加强神经导航显微颅脑手术的围手术期护理显得尤为重要。术前认真对患者及家属进行导航健康宣教,并做好术前准备工作,特别是头部皮肤准备。术后密切观察病情变化,做好鼻腔护理,防止逆行感染。虽然导航能精确定位,优化手术入路,回避重要脑组织结构,可以减少并发症发生,但术后应强调早期发现并发症及注意观察格拉斯哥评分,如术后有无脑脊液鼻漏、尿崩症、视力及视野改变、高热、感染等先兆症状发生。若发生脑脊液漏,抬高床头15°~30°,绝对卧床休息,头偏向一侧,开放腰大池引流管,降低颅内压,保持局部清洁,及时用无菌纱布拭去鼻腔周围漏液[6]。尿崩是经鼻蝶入路垂体瘤术后常见的并发症,发生率约25%[7],大多数为一过性的。一般认为连续2h尿量>300mL/h或24h尿量>5 000mL、尿颜色变淡等均提示有尿崩症[8]。术后要严密监测每小时尿量、尿比重及24h总的出入量,随时观察患者的精神状态和皮肤弹性,及早发现脱水征和尿崩症的先兆,以便及时治疗。患者如有头痛要查找原因,头痛主要与鼻腔内填塞纱条、颅内出血、血管痉挛、鼻黏膜水肿、蝶窦内炎症、颅底部三叉神经受刺激有关,排除继发颅内出血者,适当应用镇静止痛剂。任何并发症出现都有一个发生发展的过程,护士应具有果断的判断能力和应急能力,及时观察到并发症的先兆,采取预见性护理措施,才能早期、准确地判断病情,做好术后并发症的预防,从而降低并发症的发生率,提高手术效果和护理质量,促进患者早日康复。因此,加强神经导航显微颅脑手术围手术期护理,是顺利完成神经导航显微手术的重要环节。
[1]Eboli P,Shafa B,Mayberg M.Intraoperative computed tomography registration and electromagnetic neuronavigation for transsphenoidal pituitary surgery:accuracy and time effectiveness:Clinical article[J].J Neurosurg,2011,114(2):329-335.
[2]Yamada SM,Masahira N,Ikawa N,et al.Preoperative Surgical Approach Planning for Metastatic Pituitary Stalk Tumor Using Multimodal Fusion Imaging in a Neuronavigation System[J].Neurol Med Chir,2010,50(3):259-263.
[3]Zhao Y,Yu S,Wang R,et al.Clinical application of a neuronavigation system in transsphenoidal surgery of pituitary macroadenoma[J].Neurosurg Rev,2006,29(4):306-312.
[4]马青华,贾平,廖天芬,等.经鼻蝶垂体瘤切除术前两种方法训练用口呼吸对患者生命体征及心理的影响[J].实用医院临床杂志,2012,9(1):106-107.
[5]陆春苗.单鼻孔经蝶垂体瘤切除术护理体会[J].中华全科医学,2011,9(9):1485-1486.
[6]赵琴,冯云,刘名芳,等.神经内镜下经鼻蝶垂体瘤切除术围手术期护理[J].成都医学院学报,2012,7(3Z):412-413.
[7]陈隆益,黄光富,唐健.经单鼻孔垂体瘤手术并发症[J].重庆医科大学学报,2010,35(9):1417-1419.
[8]牛淑香,杨琳.神经内镜下单鼻孔蝶窦入路垂体瘤切除术76例护理体会[J].泰山医学院学报,2009,30(3):200-201.

