胆囊癌腹腔镜胆囊切除术与胆囊癌根治术的疗效比较
王上忠 陈 剑 马亚辉
随着腹腔镜技术的发展及其在临床上各大领域中的应用,腹腔镜胆囊癌切除术也逐渐在临床上得以开展。本文旨在通过对38例胆囊癌患者采用腹腔镜胆囊切除术,以观察评价腹腔镜应用于胆囊癌切除术中的临床价值,现报告如下。
1 资料与方法
1.1 临床资料
我科自2005年6月至2008年6月期间收治76例胆囊癌患者,其中男性45例,女性31例;年龄38~69岁,平均年龄(56.8±6.9)岁;入院时患者主要表现为反复发作的右上腹隐痛不适,发热及恶性呕吐等。B超及CT检查结果发现30例合并胆囊结石,8例合并胆囊息肉。19例术前确诊,21例经术中冷冻切片检查确诊,36例经术后常规病理检查确诊,所有患者胆囊标本经术后病理检查确诊为胆囊癌,均为Ⅰ~Ⅱ期。将76例患者随机分为两组,38例行胆囊癌腹腔镜切除术作为观察组,38例行胆囊癌根治术作为对照组,两组患者资料无显著差异,有可比性。
1.2 手术方法
观察组患者行单纯腹腔镜胆囊癌切除术,对照组患者行胆囊癌根治术,切除胆囊的同时,切除胆囊床周2 cm内的肝组织,清扫胆囊、肝门及胆总管周围淋巴结及后腹膜、沿肝动脉走行和十二指肠胰头后等处淋巴结[1]。
1.3 术后随访
所有患者术后1周复查腹部B超,术后1个月复查MRI或增强CT;以后每2个月复查B超及CT检查等,术后随访1~5年,出现切口种植转移及腹腔内新转移者即为肿瘤复发。
1.4 观察指标
观察两组患者术后各类并发症发生情况,对两组患者生存情况进行比较。
1.5 统计学处理
应用SPSS 15.0软件进行统计学分析处理,数据以均数±标准差()表示,计数资料采用χ2检验,计量资料采用t检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者术后并发症发生情况
观察组中2例(5.26%)发生并发症,1例为胆囊窝积液,1例为胆漏。对照组中15例 (39.47%)发生并发症,其中切口感染4例,肺部感染4例,胆漏3例,4例腹腔感染,两组患者并发症发生率比较具有统计学意义(χ2=12.81,P <0.05),见表1。

表1 两组患者术后并发症发生情况(例,%)
2.2 两组患者术后生存率
本研究无1例患者因手术死亡,至本次研究结束,76例患者中48例存活,28例死亡。观察组16例死亡,其中3例为Ⅰ期患者,15例为Ⅱ期患者,1年及3年生存率分别为89.47%、57.89%,Ⅰ期患者1年及3年生存率分别为100.00%、77.78%,Ⅱ期患者1年及3年生存率分别为80.00%、40.00%。对照组12例死亡,均为Ⅱ期患者,1年及3年生存率分别为89.47%、68.42%,Ⅰ期患者1年及3年生存率均为100.00%,Ⅱ期患者1年及3年生存率分别为82.82%、45.40%,两组患者术后1年及3年生存率比较均无显著差异,且两组中不同临床分期患者术后1年及3年生存率比较也无显著差异,见表2。
2.3 两组术后复发情况
观察组38例患者术后10例(26.32%)出现切口或腹腔内复发,复发时间为术后12~35个月,平均24个月。对照组6例(10.53%)复发,复发时间为术后12~21个月,平均14个月。两组无论是术后1年复发率还是术后3年累积复发率比较均有显著差异,见表3。
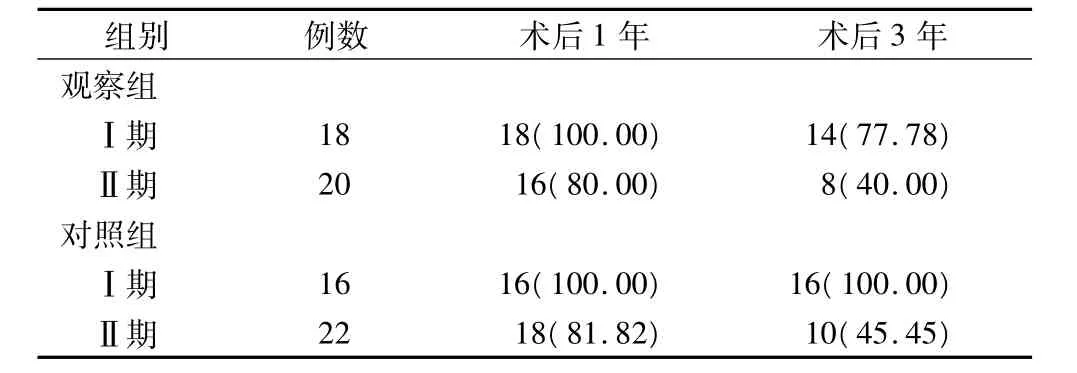
表2 两组患者术后生存率(例,%)
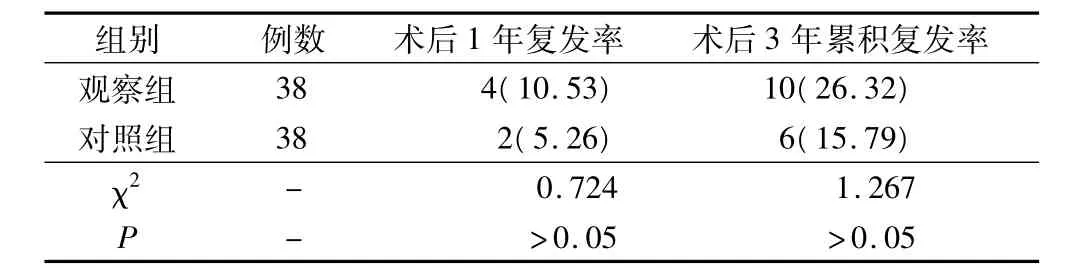
表3 两组术后复发情况(例,%)
3 讨论
原发性胆囊癌早期诊断较困难,而且恶性程度较高,因此预后较差[2]。20世纪90年代时有日本学者提出胆囊癌的扩大根治术,自此以后,胆囊癌的手术切除率及术后生存率均有明显提高。而随着近二十年来腹腔镜技术的迅猛发展,使得腹腔镜胆囊切除术逐渐取代了传统开腹胆囊切除术,目前,已成为胆囊各种良性疾病的首选术式[3]。
有学者对52例胆囊癌患者的研究发现,在25例无淋巴结转移或淋巴管及神经浸润的患者行单纯胆囊切除术可取得良好的效果,但对于23例接受单纯行胆囊切除术的有淋巴结转移的患者也可达到比较理想的存活率[4]。
目前对于胆囊癌行腹腔镜胆囊切除术是否适宜尚未达成一致,其中争论较多的几大问题为:①腹腔镜手术时,由于手术操作等原因易引起胆囊穿破,胆汁漏等,从而使腹腔内恶性细胞迅速扩散[5]。②切除后的病变胆囊或接触病变胆囊的器械通过穿刺口导致的腹壁恶性细胞转移。③腹腔镜手术时的 CO2气腹等原因可降低患者免疫功能,使腹腔内恶性细胞扩散增加[6]。但有学者对恶性肿瘤患者行腹腔镜手术和开腹手术,结果显示,腹腔镜治疗恶性肿瘤切口转移率为0.5% ~1.3%,开腹手术为0.8% ~1.0%,2 种术式切口转移率无明显差异[7],这一结果也证实腹腔镜下行胆囊切除术是安全可行的。本组观察组术后并发症发生率明显低于对照组。两组术后生存率无显著差异,且两组患者不同分期术后1年及3年生存率也无显著差异。但是目前为止,多数学者认为对0期或ⅠA期的胆囊癌患者可行腹腔镜胆囊切除术[8],且有临床研究显示,对于ⅠA期的胆囊癌患者术后是否行淋巴结清扫并不影响患者术后远期生存率[9]。对于Ⅱ期胆囊癌患者,有研究显示,术后行淋巴结清扫可显著提高患者术后生存率[10]。Ⅲ期胆囊癌患者,肿瘤细胞常侵入肝脏,因此,对于此类患者行胆囊癌根治术时应切除胆囊,同时楔形切除肝床超过2 cm的范围使切缘病理阴性,而且还要切除胆囊引流区巴结[11]。由于本组患者均为Ⅰ期或Ⅱ期,尚未能对Ⅲ期胆囊癌患者行相关研究。目前虽然有不少研究证实在腹腔镜下行肝切除术是可行的,但是在腹腔镜下操作仅有极少数的专业外科医生能胜任,而且在腹腔镜下操作时无法使第一肝门有效阻断,使肝断面出血不易控制,从而易造成恶性细胞在腹腔内种植转移[12]。本组研究结果显示,观察组术后随访期间10例(26.32%)出现切口或腹腔转移复发,对照组6例(15.79%)复发,观察组复发率略高于对照组,但差异并不显著。因此,我们认为,对于0期、Ⅰ期及Ⅱ期胆囊癌可行腹腔镜胆囊切除术,不仅可减轻手术创伤,降低术后并发症发生率,而且不影响患者术后生存率,不增高术后复发率,与行胆囊根治术可达到同样的手术效果。但也有文献报道表明,胆囊癌腹腔镜胆囊切除术与胆囊癌根治术及胆囊癌扩大根治术比较,其明显增高了术后复发率,且术后1、3、5年生存率也明显降低[13]。由于本组样本有限,且影响胆囊癌手术的因素有多种,对于胆囊癌腹腔镜胆囊切除术的临床效果及安全性尚需进一步大样本研究证实。
[1]陈 昕,周晓俊,毛忠琦,等.腹腔镜胆囊切除术后意外胆囊癌的外科治疗〔J〕.中国医师进修杂志,2010,33(14):6.
[2]万世泽,李 宏.腹腔镜胆囊切除术意外胆囊癌诊治分析(附19例报告)〔J〕.中国医师杂志,2010,12(10):1378.
[3]王梦远,何天时.腹腔镜胆囊切除术中发现胆囊癌的临床分析〔J〕.河北医科大学学报,2012,33(5):510.
[4]刘泽良,凌 凯.腹腔镜胆囊切除术意外胆囊癌的处理体会〔J〕.腹腔镜外科杂志,2011,16(9):685.
[5]朱双九,刘 斌.腹腔镜胆囊切除术相关的意外胆囊癌15例诊治分析〔J〕.中国医师进修杂志,2010,33(2):14.
[6]姚贵明.意外胆囊癌28例临床分析〔J〕.肿瘤研究与临床,2012,24(4):271.
[7]王明俊,张银新,祁玉波,等.腹腔镜胆囊切除术中意外胆囊癌的临床诊治体会〔J〕.腹腔镜外科杂志,2011,16(7):522.
[8]叶 勇,余杰雄.腹腔镜胆囊切除术与胆囊癌根治术治疗早期胆囊癌的疗效比较〔J〕.中国中医药咨讯,2011,3(12):290.
[9]杨 翀,苏燕燕,王 平,等.腹腔镜胆囊切除术意外胆囊癌18例临床分析〔J〕.实用肿瘤杂志,2009,24(2):164.
[10]蔡秀军,杨 瑾,虞 洪,等.腹腔镜胆囊癌根治四例分析〔J〕.中华医学杂志,2009,89(18):1278.
[11]陈 倩,向吉富,彭英霞,等.意外胆囊癌9例临床病理分析〔J〕.实用癌症杂志,2011,26(4):404.
[12]任 刚,于 国.Skp2、p27Kip1在胆囊癌组织中的表达及其临床意义〔J〕.实用癌症杂志,2012,27(2):134.
[13]孙 备,周一男.腹腔镜胆囊癌根治术的适应证及临床价值〔J〕.中国普外基础与临床杂志,2012,19(4):364.

