腹腔镜胆囊切除术中胆管损伤的术中镜下修复
徐 刚 陈德兴
(吉林省前卫医院普外科,长春 130012)
腹腔镜胆囊切除术中胆管损伤的术中镜下修复
徐 刚 陈德兴*
(吉林省前卫医院普外科,长春 130012)
目的 总结腹腔镜胆囊切除术(laparoscopic cholecystectomy,LC)中胆管损伤的原因及术中镜下修复经验,探讨术中腹腔镜下修复胆道损伤的可行性。 方法 我院2001年7月~2012年9月共完成7例LC术中胆管损伤的镜下修复,其中1例肝总管完全横断伤、1例胆总管完全横断伤及1例左肝管不完全横断伤、1例右肝管不完全横断伤、1例肝总管不完全横断伤采用胆管对端吻合T管引流术;1例左、右肝管汇合下方肝总管前壁直径10 mm缺损,采用转移胆囊管壁瓣修复肝管缺损T管引流术;1例肝总管不完全横断伤采用对端吻合,未留置T管。 结果 所有手术均获成功,无中转开腹。1例胆总管对端吻合病例术后胆漏,腹腔引流管引流20 d愈合。余无并发症出现。6例放置T管引流者术后1年拔除T管。7例术后随访0.5~10年,平均3.2年,无腹痛、黄疸、发热,肝功能正常,B超未见胆管扩张。 结论 LC胆管损伤的术中修复可以在腹腔镜下顺利完成。
腹腔镜; 胆囊切除术; 胆管损伤; 修复
目前,腹腔镜胆囊切除术(laparoscopic cholecystectomy,LC)是胆囊切除的金标准,尽管医生手术经验及技术不断进步,LC胆管损伤的发生率仍然达到 0.26% ~ 0.39%[1,2],中转开腹行胆管修补创伤大,术后住院时间长,花费高。我院2001年7月~2012年9月通过腹腔镜手术治疗胆管损伤11例,其中7例为LC术中发现并立即在腹腔镜下修复,随访至2013年5月未见吻合口狭窄表现。现将经验总结如下。
1 临床资料与方法
1.1 一般资料
本组7例,男5例,女2例。年龄29~71岁,平均55.2岁。均有右上腹疼痛病史,病程1周 ~8年,平均5.4年,其中急性胆囊炎1例,慢性胆囊炎急性发作1例,慢性胆囊炎、胆囊结石合并胆总管结石2例,慢性胆囊炎、胆囊结石2例,胆囊息肉样病变1例。术中见胆囊三角均有不同程度粘连,胆囊三角显示不清,其中冰冻三角1例,胆囊萎缩2例,胆囊管于12点位置汇入肝总管1例。共发生1例胆总管横断伤,1例左肝管不完全横断伤,1例右肝管不完全横断伤,1例肝总管横断伤(图1),2例肝总管不完全横断伤(图2),1例左、右肝管汇合下方肝总管前壁直径10 mm缺损。按黄志强院士胆道损伤分型[3],ⅢB型1例,ⅡA型4例,ⅡB型1例,ⅡC型1例。
病例选择标准:术中损伤胆管直径>3 mm,两断端吻合后无明显张力。
1.2 手术方法
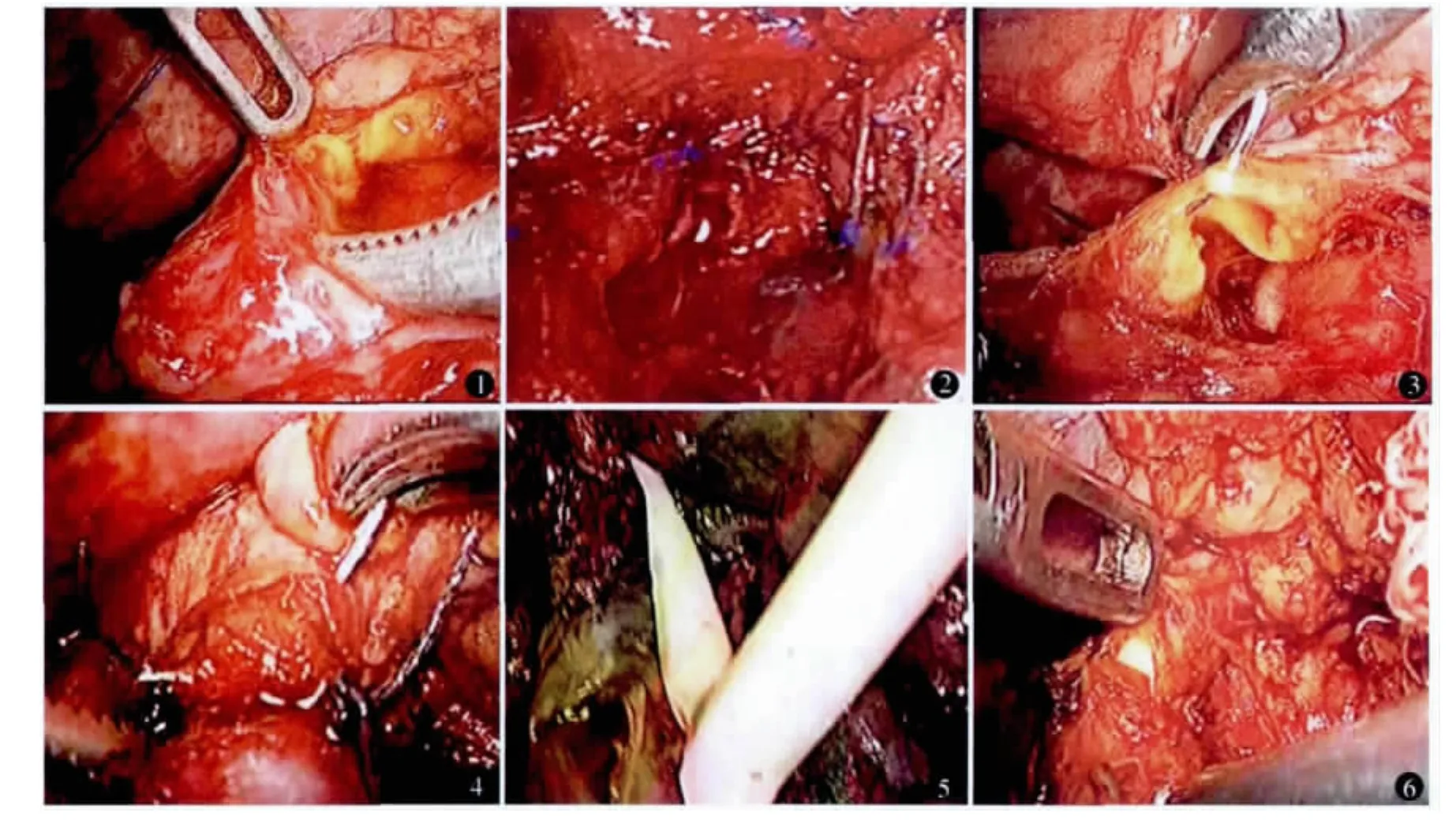
图1 牵拉胆囊管过度造成肝总管横断伤 图2 急性胆囊炎胆囊三角关系不清,造成肝总管不完全横断伤图3、4 胆管对端吻合的缝合 图5 修剪后的T管 图6 T管置入后通过损伤部位
全身麻醉,仰卧位,剑突、脐部放置 10 mm trocar,右上腹及右下腹放置5 mm trocar。术中发现组织切断后渗漏胆汁,或使用超声刀切割组织时突然出现大量黄色气雾。发现损伤后继续常规处理胆囊,取出胆囊后,沿胆总管向上找到胆汁渗漏处或断端即为损伤处,游离损伤部位胆管上下两端,使损伤部位胆管壁适度游离以方便缝合,使用5-0可吸收缝合线,进针距断端2 mm,针距2 mm,全层黏膜对黏膜结节外翻缝合(图3、4),对端缝合后于吻合口的远端胆总管或肝总管,纵行切开胆管并放置T管,管臂上端深入到吻合口近端胆管内。留置T管1年(图5、6)。肝总管前壁缺损采用游离胆囊管管壁覆盖缺损并缝合,缝合方法与胆管对端吻合方法一致,留置T管1年。1例因横断伤较小,吻合后胆管直径无明显变化,未留置T管。
2 结果
本组7例均获治愈(表1)。例1胆总管对端吻合术后出现胆漏,最大量300 ml/d,保守治疗20 d后愈合。2例胆(肝)总管完全横断伤行对端吻合并留置T管,3例胆总管部分损伤行对端缝合修补并留置T管,1例肝总管前壁缺损行壁瓣转移修复并留置T管。以上6例术后1年拔除T管,行胆道镜检查,未见吻合口狭窄。1例肝总管部分损伤行对端吻合,未留置T管,术后半年复查CT,未见胆管扩张。7例随访0.5~10年,平均3.2年,无腹痛、黄疸、发热,肝功能正常,B超未见胆管扩张。

表1 7例胆道损伤腹腔镜修复的结果
3 讨论
随着腹腔镜技术的推广,大量医生选择该术式作为胆囊切除的首选术式,由于技术水平参差不齐,使得LC胆管损伤发生率多年来未见下降。总结我院经验教训,医生在学习曲线早期造成胆管损伤的主要原因为经验不足,对胆囊三角的范围错误估计,同时为追求手术速度而大块切割组织,因此发生胆管损伤;或是术中出血时盲目钳夹、电凝止血,使胆管发生电灼伤;或手术时过于牵拉胆囊管,使胆总管及肝总管向牵拉方向扭曲,将扭曲的肝总管误判为胆囊管,从而在切断组织时造成胆管损伤(图1)。到学习曲线后期,则多因胆道解剖变异,胆管走行与常规形态不同,切割组织时发生胆管损伤,或是胆囊三角粘连严重,分离时过于自信,没有认真细心解剖胆囊三角内组织,操作过于暴力,造成胆管损伤(图2)。因此,手术中处理胆囊三角前能够首先显露并确认肝总管、胆总管及胆囊管十分重要,三管显露清楚的情况下发生胆管损伤几率极小。同时,分离胆囊三角时沿胆囊壁分离,然后将胆囊三角内组织先分离成束并确认无胆管后再切断,这些对于预防LC术中胆管损伤有着十分重要的意义[4]。
一旦发生胆管损伤,多数医生选择立即中转开腹修复胆管,这势必增加创伤,延长住院及恢复时间,增加病人痛苦及治疗费用。随着腹腔镜技术的不断进步,镜下缝合技术日臻完善,术中直接在镜下对胆管损伤进行修复已成为可能[4],而且优势明显:首先,术中胆管损伤部位尚未出现水肿及粘连,解剖结构清晰,易分辨,胆管断端回缩轻,这些因素相对于术后择期修复优势明显;同时,腹腔镜的放大作用能使较细的胆管看起来粗大,有利于细致而精密的缝合操作(图3、4),对于预防术后胆漏及胆管狭窄十分有利;另外,腹腔镜也很容易看到胆管的各个部位,方便观察。当然,镜下修复需要术者有丰富的腹腔镜手术经验及较强的镜下缝合能力,以及经验丰富、操作熟练的团队配合。
我们的经验是:①损伤部位胆管的游离要适度,同时还要适当保留胆管壁表面的结缔组织,最大限度保证损伤处胆管血液供应,这样可以预防术后胆管壁缺血坏死发生迟发性胆漏及吻合口破裂。②镜下修复采用5-0可吸收缝合线,对胆道损伤处的损伤小,同时其缝针较小,损伤轻,不易遮挡手术视野,可控性好。③缝合前将肝十二指肠韧带横行切开,适度游离十二指肠,缝合时助手将十二脂肠球部向肝门部推挤,可以适当减少胆道张力。以上操作有利于吻合操作的进行,也有利于减轻术后吻合口的张力,对于吻合口的愈合也有一定的促进作用。④缝合时要保持术野清晰,缝合要十分准确,缝合过多管壁会造成胆管狭窄,而过少会导致术后胆漏,甚至有修补失败的可能。缝合要在腹腔镜直视下进行,进针及出针要准确可靠(图3、4),不要把对侧管壁缝合在一起,否则将出现胆管被缝合结扎的现象,当损伤部位裂口因缝合而变小后,可先缝合,待所有缝合结束后再逐个打结,以保证缝合质量。⑤对于胆管的横断伤修补,T管的放置对于术后预防胆管狭窄十分重要,T管的近端要根据损伤处胆管直径进行修整,使其既能通过狭窄部位起到支撑的作用,又不会过度挤压吻合口黏膜造成缺血坏死(图5、6)。我院放置T管时间为1年,放置时间过短可能导致吻合处失去支撑,有可能因此发生瘢痕狭窄[5]。⑥缝合结束后必须行胆道镜探查,损伤胆管较细可使用超细胆道镜,以及时发现胆管吻合是否存在缺陷,确认缝合处无狭窄等异常后方可结束手术。术中造影虽也能反映吻合效果,但没有胆道镜观察直观。⑦近期我院在处理1例(例7)胆管部分损伤时,发现胆管损伤长度较小,不超过胆管周长的1/2,附近管壁无明显炎症水肿等不良愈合因素,术中损伤胆管直接一期缝合,未留置T管,术后随访半年也未发现胆管狭窄等问题。因此,较小的胆道损伤在吻合满意、无明显狭窄的前提下,也可以不放置 T管[6]。⑧胆囊管管壁是修补肝总管及胆总管上段管壁缺损的良好材料,通过纵行修剪,可以起到类似带蒂皮瓣的作用,对于胆道局部缺损的修复有着十分重要的作用。本组没有术中胆肠吻合治疗的病例,主要原因为术中见胆管扩张程度较轻或没有扩张,且除2例完全横断伤外均为部分损伤,直接对端吻合条件较为充足。
随着腹腔镜技术的不断发展进步及医生镜下能力的提高,我们相信该方法处理胆管损伤将成为一种较为理想的方式。
1 Harrison VL,Dolan JP,Pham TH,et al.Bile duct injury after laparoscopic cholecystectomy in hospitals with and without surgical residency programs:is there a difference?Surg Endosc,2011,25(6):1969-1974.
2 Tantia O,Jain M,Khanna S,et al.Iatrogenic biliary injury:13305 cholecystectomies experienced by a single surgical team over more than 13 years.Surg Endosc,2008,22(11):1077 -1086.
3 黄志强.关于胆管损伤的分类.中国微创外科杂志,2004,4(6):449.
4 陈德兴,徐 刚,曹春和,等.腹腔镜在胆道损伤修复手术中的临床应用.中国微创外科杂志,2011,11(6):528-531.
5 Wu YV,Linehan DC.Bile duct injuries in the era of laparoscopic cholecystectomies.Surg Clin North Am,2010,90(4):767 -802.
6 梁力建.医源性胆管损伤的现状和展望.中国实用外科杂志,
2011,31(7):554-557.
(责任编辑:王惠群)
Laparoscopic Repair of Bile Duct Injury in Laparoscopic Cholecystectomy
XuGang,ChenDexing.DepartmentofGeneral Surgery,QianweiHospital,Changchun130012,China
ObjectiveTo summarize the repair experience of bile duct injury in laparoscopic cholecystectomy(LC)and explore the feasibility of laparoscopic bile duct repair.MethodsSeven cases of bile duct injury in LC
repair surgery under laparoscope in our hospital from July 2001 to September 2012,including 1 case of complete hepatic duct transection,1 case of complete common bile duct transection,1 case of incomplete left hepatic duct transection,1 case of incomplete right hepatic duct transection and 1 case of incomplete hepatic duct transection,which were treated by end to end anastomosis and T tube drainage;1 case of 10 mm in diameter defect in the anterior wall of the hepatic duct,which was cured by transfer of the cystic duct and T tube drainage;and 1 case of incomplete hepatic duct transection,which was cured by end to end anastomosis without T tube drainage.ResultsAll surgerieswere successful,with no conversion to laparotomy.One case of bile leakage occurred in hepatic anastomosis and was cured by peritoneal drainage in 20 days.No other complications occurred.T-tube drainage was implemented in six patients and was removed 1 year later.Seven caseswere followed up for0.5 to 10 years(average,3.2 years)and no jaundice,abdominal pain,or fever was observed.Liver function was normal and B-mode ultrasonography didn’t show cholangiectasis.ConclusionLaparoscopic repair of bile duct injury in LC can be successfully performed under laparoscope.
Laparoscope;Cholecystectomy;Bile duct injury;Repair
R657.4
A
1009-6604(2013)10-0926-03
* 通讯作者,E-mail:jlchendexing@163.com
2013-07-25)
2013-08-08)

