胸、腹腔镜联合手术治疗食管癌的临床对比
吴奇勇 童继春 王 勇 翟光地 袁卫东 毛小亮 张 明 张 科 陈 栋 朱 征 袁 凯 袁俊强
(南京医科大学附属常州市第二人民医院胸心外科,常州 213003)
开胸食管癌切除、区域淋巴结清扫并消化道重建是治疗食管癌的经典外科方法。2007年1月起,我科开始开展胸、腹腔镜联合手术治疗食管癌(腔镜组),同期,我科也开展右胸、上腹二切口(Ivor Lewis)或右胸、上腹、左颈三切口等开胸食管癌根治术。现对两组资料进行回顾分析,从而探讨胸、腹腔镜联合手术治疗食管癌的临床应用价值。
1 临床资料与方法
1.1 一般资料
2007年1月~2011年4月共113例食管癌,术前胃镜检查病理证实为食管鳞状细胞癌。胸部CT检查提示食管肿瘤无明显外侵,与气管膜部、胸主动脉、奇静脉、胸导管等无明显浸润,纵隔无融合成团淋巴结,可以施行食管癌切除并淋巴结清扫。术前告知患者及家属两种手术方式均可行,由患者及家属选择手术方式。手术由同一组医师完成。腔镜组62例,开胸组51例。2组一般资料见表1,有可比性。
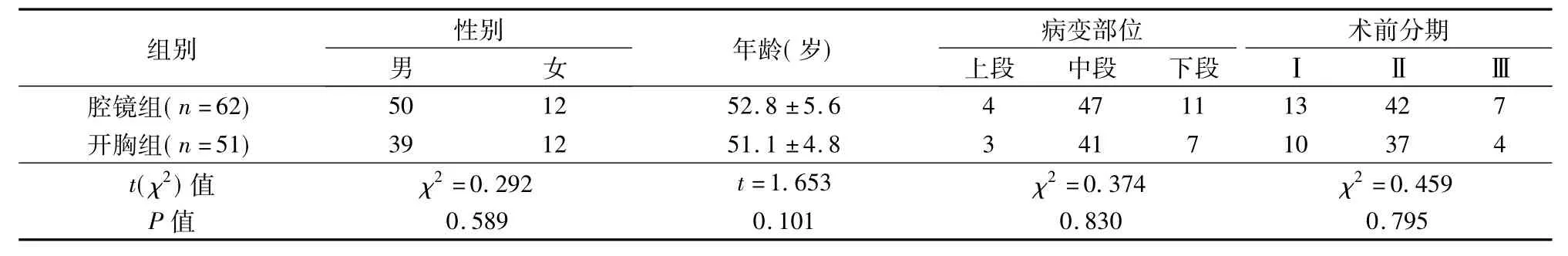
表1 2组一般资料比较
1.2 方法
1.2.1 手术方法
腔镜组:全麻,双腔气管插管。先取左侧卧位,并略前倾,单肺通气,右胸入路。肩胛下角线第7肋间作胸腔镜观察孔,第6肋间腋前线、第6肋间腋后线及第4肋间锁骨中线作操作孔,视情况加第5、6操作孔作吸引、拉钩用。用五爪拉钩将肺拉向前侧,用超声刀沿食管走行打开食管表面全程胸膜及奇静脉上下方胸膜,腔镜分离钳游离奇静脉,EndoGIA钳闭离断奇静脉。先游离病变下或上正常食管段,并套纱带牵引,将食管提起,以超声刀逐步游离食管,并将病变段食管一并游离,上达胸顶、下达膈肌食管裂孔,但暂不与腹腔打通。用超声刀及电凝钩结合,清扫纵隔淋巴结,包括第7、8、9组,左右喉返神经旁淋巴结。食管床严密止血后,缝合操作孔,并在第6肋间腋后线置胸腔闭式引流,结束胸部操作。改体位为平卧头高脚低30°位,双下肢张开呈“大”字形,双肺通气。气腹穿刺针行CO2人工气腹,压力2 kPa左右。脐下缘作腹腔镜观察孔,腹直肌两侧脐上3 cm及左右锁骨中线肋缘下3 cm为4个操作孔。用超声刀沿胃网膜血管弓外侧分离胃大弯侧网膜组织,分别离断胃结肠韧带、胃网膜左动脉,胃短血管及贲门周围血管,仔细游离并暴露胃左动脉,以EndoGIA或Hem-o-lok血管夹闭合离断胃左动脉。胃的游离上至膈肌食管裂孔,但暂不与胸腔相通以维持腹压,下至幽门远端。清扫腹腔淋巴结,最后游离食管膈肌裂孔,并用无齿环钳扩大膈肌裂孔至6 cm,然后在剑突下做5 cm小切口,在贲门口离断胃与食管,将胃提出腹腔,制作管状胃。将管状胃最高点与下段食管结扎线连接后送入胸腔。再做左颈部切口,将管状胃经原食管床上提至颈部与颈段食管吻合。
开胸组:全麻,双腔气管插管。①三切口,先取左侧卧位,做右胸部后外侧切口,游离食管,清扫纵隔淋巴结;然后取平卧位,做腹部切口,直视下游离胃,做左颈部切口,胃与食管吻合。②二切口(Ivor Lewis术):先取平卧位,做腹部切口,直视下游离胃,然后取左侧卧位,做右胸部后外侧切口游离食管,清扫纵隔淋巴结,做胃与食管之右胸顶吻合。
1.2.2 观察指标 术中出血量以吸引器瓶内血量及血纱布称重计量,根据术后病理情况进行病理分期,并发症情况主要统计二次开胸、脏器损伤、肺炎、吻合口漏、肺炎、乳糜胸、喉返神经损伤等。术后随访采用电话随访、门诊随访。
1.2.3 统计方法 应用SPSS17.0统计软件。计数资料用χ2检验,计量资料以±s表示,采用两独立样本t检验。
2 结果
2组肿块均无明显外侵,均为T3期以下病变。2组均顺利完成手术,腔镜组无中转开胸开腹。2组手术时间、术中出血量、淋巴结清扫数目、术后住院时间、并发症发生率、术后病理等差异无显著性;住院费用腔镜组明显高于开胸组(P=0.000)(表2)。术后随访13~48个月,(16.0±3.6)月,腔镜组1年存活率96.6%(56/58),开胸组为 95.8%(46/48),差异无显著性性(χ2=0.000,P=1.000)。
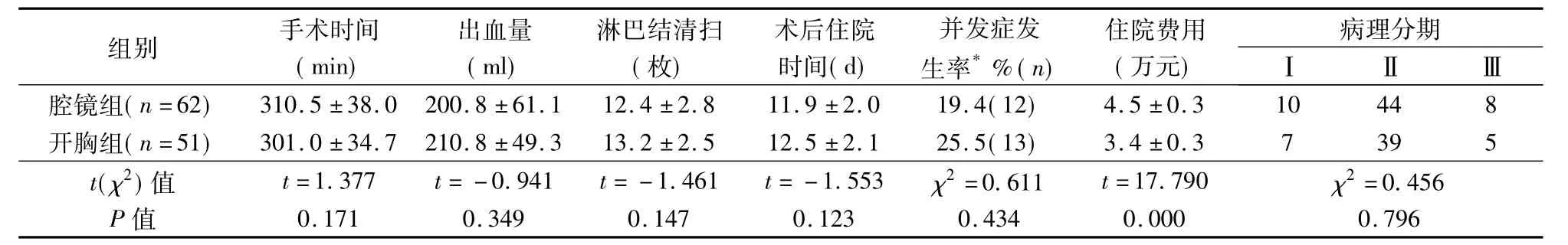
表2 2组手术结果比较
3 讨论
对可切除的食管癌,开胸食管切除、区域淋巴结清扫并消化道重建仍是经典外科治疗方法。近年来,微创理念逐渐引入食管外科,胸腔镜下食管癌切除的临床应用逐渐增多[1~4],但由于其仍需要一较大的腹部切口,对患者肺功能影响较大[5]。2000年,Luketich等[6]首次报道胸、腹腔镜联合手术治疗食管癌,随后,国内亦有数家单位[7,8]报道了胸、腹腔镜联合手术治疗食管癌,这些作者认为,胸、腹腔镜联合手术可以达到微创的目的,且能保证疗效。
胸、腹腔镜联合手术有一明显学习曲线[9]。我们早期开展时手术时间相对较长。但是随着病例的积累,手术经验的增加,手术熟练程度增加,手术时间大大缩短。腹部操作时将胃游离后再加做一剑突下5 cm小切口,有利于管状胃的制作,亦可以节省手术时间。本组手术时间与开胸组差异无显著性。
腔镜手术的安全性是比较受关注的方面。腔镜手术由于避免了较大的手术切口,创面出血明显减少,而术中超声刀、电凝钩、钛夹、Hem-o-lok以及EndoGIA等的合理配合使用,可以使术中基本做到无出血。胸部操作时紧贴食管游离,可以避免损伤胸主动脉、气管、胸导管等;如术中发现或怀疑胸导管损伤,则可在腔镜下于第8胸椎前缘分离夹闭胸导管(以Hem-o-lok夹闭),预防乳糜胸的发生。腹部操作游离胃时,需术者与助手的密切配合,难点主要在胃左动脉及胃短血管的处理,尤其是胃短血管,既需要暴露确切,也不能过分牵拉导致脾门出血,只要耐心细致操作,手术均能顺利完成。从本组资料可以看出,腔镜组术中出血量、乳糜胸的发生与常规开胸组差异无显著性。胸部操作清扫淋巴结时,常会损伤喉返神经[10],我们的体会是,清扫淋巴结时需注意喉返神经的显露,尽量不多牵拉或触碰喉返神经,用低能电刀分离,可以有效避免喉返神经的损伤。食管癌手术后吻合口漏的发生,主要与胸胃的张力、血供等因素相关,由于腔镜组手术能做到胃的充分游离,且能保护胃的血供,2组患者吻合口漏的发生率差异无显著性。
开胸行食管癌手术,由于破坏了胸廓的完整性,且腹部有一较大切口,患者术后肺功能明显减退,术后早期常会出现低氧血症、痰不易咳出等情况。Ng等[11]的研究显示,腔镜手术由于能保证胸廓的完整性,腹部切口也较小,对患者术后呼吸功能影响较小。但仍会出现低氧血症,分析原因,一方面腔镜组需较长时间的单肺通气致肺损伤,另外,腔镜手术虽然避免了较大的手术切口,但由于术中硬质腔镜对肋骨和肋间神经的压迫,术后部分患者仍会出现较明显的胸部伤口疼痛致影响呼吸而出现低氧血症,所以尚需研究如何进一步减轻腔镜手术后伤口疼痛。
腔镜手术治疗食管癌,人们最关心的是能否达到与开胸手术一样的手术效果。Leibman等[12]的研究结果显示,腔镜下手术由于有腔镜的放大作用,只要病灶无明显外侵,通过耐心细致操作,完全可以做到肿块的完整切除以及淋巴结的系统清扫。从本组资料可以看出,术前选择T3期以下的病例,能做到肿块完整切除,而且腔镜组清扫淋巴结数目与常规开胸组差异无显著性。2组术后1年生存率差异无显著性,中、远期生存率尚在进一步随访中。
2组术后住院时间差异无显著性,主要是因为2组食管癌患者术后进食时间及观察吻合口愈合情况所需时间均相同。由于腔镜组要用到一些腔内器械及耗材,手术费用较开胸组高,但制作管状胃时加做上腹部小切口,可以节省较多腔内器械,故胸、腹腔镜联合手术费用还是可以为患者接受。
总之,根据我们的经验,临床开展胸、腹腔镜联合手术治疗食管癌安全可行,值得临床推广应用。
1 曲家骐,侯维平.电视胸腔镜食管癌切除术八例初步报告.中华外科杂志,1996,34:84-86.
2 Decker G,Coosemans W,De Leyn P,et al.Minimally invasive esophagectomy for cancer.Eur JCardiothorac Surg,2009,35(1):13-21.
3 Yamamoto S,Kawahara K,Maekawa T,et al.Minimally invasive esophagectomy for stage I and II esophageal cancer.Ann Thorac Surg,2005,80:2070-2075.
4 Zingg U,McQuinn A,DiValentino D,et al.Minimally invasive versus open esophagectomy for patients with esophageal cancer.Ann Thorac Surg,2009,87(3):911-919.
5 Gao Y,Wang Y,Chen L,et al.Comparison of open three-field and minimally-invasive esophagectomy for esophageal cancer.Interact Cardiovasc Thorac Surg,2011,12(3):366-369.
6 Luketich JD,Schauer PR,Christie NA,et al.Minimally invisive esophagectomy.Ann Thorac Surg,2000,70(3):906-911.
7 崔 键,刘大仲,刘轶男,等.胸、腹腔镜联合治疗食管癌2例报告.中国微创外科杂志,2006,6(9):659-660.
8 戴亚伟,胡浩忠,宋志华,等.电视胸腔镜腹腔镜联合下食管癌手术的体会.腹腔镜外科杂志,2005,10(6):331-332.
9 Song SY,Na KJ,Oh SG,et al.Learning curves of minimally invasive esophageal cancer surgery.Eur JCardiothorac Surg,2009,35(4):689-693.
10 Hulscher JB,van Sandick JW,Devriese PP,et al.Vocal cord paralysis after subtotal oesophagectomy.Br J Surg,1999,86(12):1583-1587.
11 Ng CS,Wan IY,Yim AP.Video-assisted thoracic surgery thymectomy:the better approach.Thorac Surg,2010,89(6):S2135-S2141.
12 Leibman S,Smithers BM,Gotley DC,et al.Minimal Iy invasive esophagectomy:short-and long-term outcomes.Surg Endogc,2006,20(3):428-433.

