单一切口腹腔镜手术治疗脐尿管囊肿合并感染1例
吴硕东 陈永生 苏 洋 国星奇
(中国医科大学附属盛京医院胆道血管外科,沈阳 110004)
单一切口腹腔镜手术是传统腹腔镜手术上的一次创新,使手术向创伤小、恢复快、术后无瘢痕又迈进了一步。目前,该技术在胆囊、阑尾等疾病的治疗上已初步展现优势。2011年7月我们采用单一切口腹腔镜手术治疗脐尿管囊肿合并感染1例,现报道如下。
1 临床资料
患者女,19岁,以发现脐部包块伴脓性分泌物2年入院。患者2年前无明显诱因发现脐部包块伴脓性分泌物,偶有腹痛,无发热、尿频、尿急、尿痛、血尿。当地医院诊断为“脐炎”,经多次抗炎治疗后反复复发来诊。查体:脐部红肿,可触及 2 cm×3 cm×3 cm包块,边界不清,有触痛,质硬,挤压有脓性带尿臭味分泌物渗出。CT示脐根部与膀胱上壁间管状结构,壁较厚,均匀强化,腔内密度较高,周围脂肪间隙见条索影(图1)。诊断脐尿管囊肿合并感染。入院后完善术前检查及准备,择期手术。考虑到该患者为年轻女性,为减小手术创伤和术后瘢痕,我们首次探讨采用单-切口腹腔镜手术。采用静脉吸入复合麻醉,患者取仰卧位,显示器位于患者右侧,术者和持镜者均位于左侧。沿左侧腹壁腋前线平脐水平做横切口,长约2 cm,逐层切开显露腹外斜肌腱膜,穿刺置入气腹针建立气腹,穿刺放置1枚一次性塑料trocar和2枚5 mm trocar(图2)。腹腔内探查,见一大小约3.0 cm×4.0 cm×6.0 cm的囊肿,质中,一端与膀胱相通,另一端与脐部相连。切开囊肿表面腹膜,自脐部开始切断囊肿(图3),向下完整游离囊肿,直至膀胱壁处。紧靠膀胱壁结扎并切断囊肿,断缘再以可吸收线缝合结扎。经膀胱注入美蓝生理盐水,使膀胱充盈,见无渗漏后,留置盆腔引流管1根,逐层缝合切口,手术结束。手术时间75 min,术中出血20 ml。术后脐部包块及炎症消失,术后第2天胃肠道功能恢复,第6天拔除尿管和腹腔引流,排尿正常,第8天出院。切口较小且隐藏于侧腹壁(图4)。术后病理:脐尿管囊肿伴感染。术后随访半年,无脐部感染复发,排尿正常。

图1 CT示脐尿管囊肿
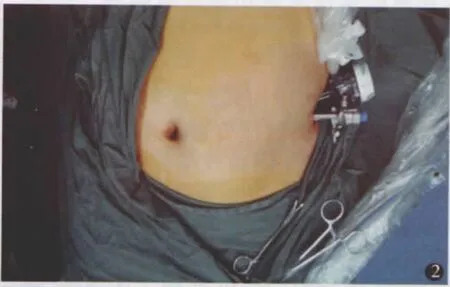
图2 术中穿刺套管的排列
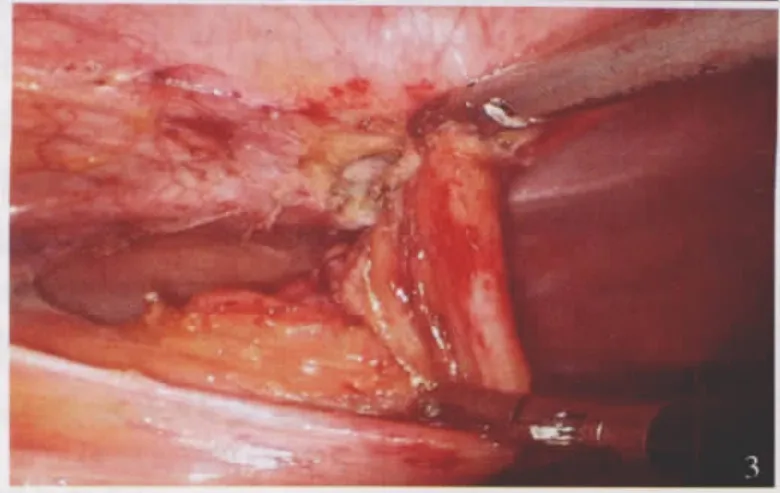
图3 自脐根部将囊肿完整切除

图4 术后脐部外观正常,切口位于左侧腹壁
2 讨论
脐尿管是由胚胎时期尿囊管退化而成的一条纤维索,位于脐与膀胱之间,腹横筋膜与腹膜之间的疏松结缔组织内。当胚胎发育至40~50 mm时,膀胱顶部与脐部脐管相连,随着胚胎的逐渐长大,膀胱沿前腹壁下降。在此下降过程中,自脐有一细管即脐尿管与膀胱相连,以后退化成一纤维索。若脐尿管完全不闭锁,则在胎儿出生后膀胱与脐相通,则称为脐尿管瘘。若脐尿管两端闭塞,而中段有管腔残存,则形成脐尿管囊肿。如果只在一端闭锁,则形成脐窦或膀胱顶部憩室。不论那种病变,因脐尿管有分泌功能,易引起感染、出血。如果长期慢性感染刺激,也可恶变为脐尿管癌。本病临床表现:①前下腹壁正中肌肉下深部肿块,如合并感染,脓肿形成则出现发热,腹前壁压痛;②脐尿管瘘可见尿液从脐孔流出,合并感染则出现脐周肿痛;③合并膀胱感染则有尿路刺激症状。诊断主要依据临床表现和超声、CT检查及膀胱镜影像学检查,但最终确诊需要手术和病理。该病因发病率低(儿童的发病率约为1/30万,成人的发病率约1/500万,且多见于男性),临床表现易与其他腹部疾病相混淆,常常误诊,造成不适当甚至是错误的治疗,给患者带来身心上的痛苦和经济负担。
由于残留的脐尿管任何部分均可发生癌变,故脐尿管瘘、脐尿管囊肿一旦确诊,在感染控制后应尽早行根治性手术切除[1]。在手术方法上,以往多倾向于采取开腹的方法,不但创伤较大,而且术后美容效果较差,甚至可能影响到一些功能的恢复。腹腔镜技术是治疗该病的首选方法[2,3]。目前,已有学者[4,5]报道应用腹腔镜技术成功治疗该病的一些经验,但采用单孔腹腔镜手术治疗脐尿管囊肿国内外尚鲜见报道[6]。我们探讨采用左侧腹壁腋前线小切口和常规腹腔镜器械治疗该病并取得成功,我们体会这一方法的主要优点如下:①根治效果好。由于采用侧腹壁入路,术中更有利于暴露病灶,更有利于鉴别病变与正常组织的界限,可以相对容易地于脐根部切断脐尿管,并向下分离到膀胱顶,在膀胱顶切断分离出脐尿管。②创伤小、美容效果好。本术式避免采用下腹壁大切口,将约2 cm切口隐藏在侧腹壁,同时保留了正常脐部,消除了切脐造成的心理影响。③方法简单,采用常规腹腔镜器械,容易推广。单一切口腹腔镜手术为脐尿管疾病的治疗提供了一种新的可行的微创方法,同时也进一步拓展了该技术的应用范围。
1 Cilento BG Jr,Bauer SB,Retik AB,et al.Urachal anomalies:defining the best diagnostic modality.Urology,1998,52(1):120 -122.
2 Okegawa T, Odagane A, Nutahara K, et al. Laparoscopic management of urachal remnants in adulthood.Int JUrol,2006,13(12):1466-1469.
3 Cappele O,Sibert L,Descargues J,et al.A study of the anatomic features of the duct of the urachus.Surg Radiol Anat,2001,23(4):229-235.
4 Yohannes P,Bruno T,Pathan M,et al.Laparoscopic radical excision of urachal sinus.JEndourol,2003,17(7):475 -479.
5 Cutting CW,Hindley RG,Poulsen J.Laparoscopic management of complicated urachal remnants.BJU Int,2005,96(9):1417 -1421.
6 Patrzyk M, Glitsch A,Schreiber A,et al. Single-incision laparoscopic surgery as an option for the laparoscopic resection of an urachal fistula:first description of the surgical technique.Surg Endosc,2010,24(9):2339-2342.

