针刺麻醉联合硬膜外麻醉阑尾切除术临床研究
赵宁 于虹霞 王岩
阑尾切除术是现代外科手术中最常规手术之一,其麻醉方式有多种可选择,目前常规麻醉方式为硬膜外麻醉或腰麻-硬膜外联合阻滞麻醉[1-2]。笔者所在医院为发扬传统中医文化,自2010年起采用针刺麻醉联合硬膜外麻醉对60例阑尾切除术患者实施麻醉并进行临床观察,现将结果报告如下。
1 资料与方法
1.1 一般资料 60例患者中,年龄25~60岁,体重45~80 kg,观察S观察Ⅰ~Ⅱ级,病史清楚,诊断明确,为具有手术指征的单纯急性阑尾炎患者。术前进行肝肾功能、血尿常规、心电图及胸透等检查基本正常,且患者自愿接受针刺麻醉及手术治疗。随机分为观察组和对照组,每组各30例。两组患者的一般情况比较差异无统计学意义(P>0.05),具有可比性。
1.2 穴位选择 取双侧足三里穴及双侧内关穴。传统中医理论中足三里穴属足阳明胃经,主治胃肠病症如胃痛,腹泻,阑尾炎等;内关穴属手厥阴心包经,主治心悸,呕吐,失眠等症。
1.3 麻醉方法 两组病例均常规先行硬膜外穿刺,穿刺点取T12、L1,向头侧置管3.5 cm,后取平卧体位。观察组病例先针刺双足三里及双内关穴,同时寻经找针感,运针采用泄法或平补平泄法,后留针直至手术结束。对照组病例取平卧位后直接硬膜外给药。两组首次剂量均硬膜外给局麻药5 ml,局麻药为利地合剂(1.33%利多卡因+0.25%地卡因+1:40万肾上腺素),10 min后酌情按5 ml/次追加给药,直至切皮达到无痛要求,即可开始手术。若术中患者出现疼痛或手术时间超过45 min再追加局麻药4 ml。两组病例必须在保证无痛或基本无痛的前提下进行手术。
1.4 麻醉前用药及术中辅助用药 麻醉前30 min肌注阿托品0.5 mg。切皮前静脉推注氟芬合剂1/2量,若手术时间超过30 min,则再追加氟芬合剂1/4量。
1.5 麻醉效果评级标准见表1。
1.6 统计学处理 采用PEMS 3.1统计学软件对数据进行分析处理,计数资料采用字2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 麻醉效果 一般麻醉效果分析提示,观察组麻醉效果Ⅰ级25例(83.3%),优良率100%;对照组麻醉效果Ⅰ级7例(23.3%),优良率73.3%,两组优良率比较差异具有统计学意义(P<0.05)。见表2。

表1 腹部手术针刺复合硬膜外麻醉评级标准
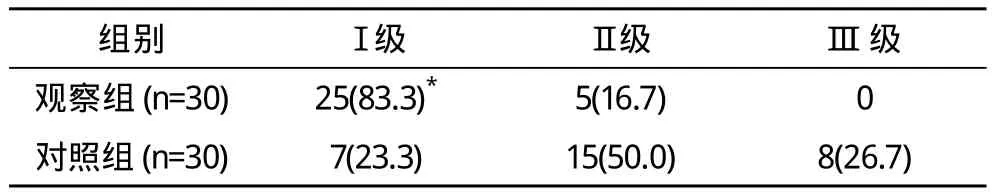
表2 两组麻醉效果比较 例(%)
2.2 牵拉反应 观察组轻于对照组,两组牵拉反应差异有统计学意义(P<0.05)。见表3。
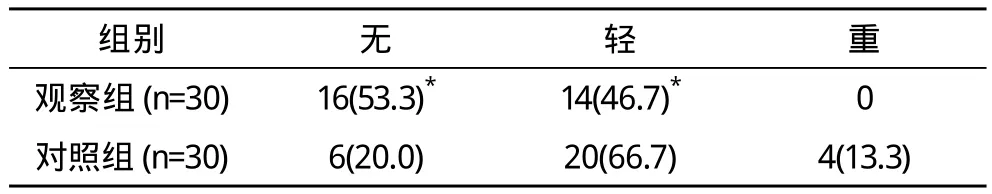
表3 两组牵拉反应程度比较 例(%)
3 讨论
针刺技术是祖国医学中不可多得之瑰宝,针刺麻醉技术也具有悠久的历史,是世界医学麻醉史中重要一部分。然而在现代外科手术中,针刺麻醉有一定的局限性,特别是在腹部手术中存在着镇痛不全、肌紧张、脏器牵拉反应等“三关”缺陷,极大地限制了针刺麻醉的发展。笔者所在医院秉承中西医结合发展理念,近年应用针刺麻醉联合硬膜外麻醉用于普外科短小手术,取得满意效果与宝贵经验[3-5]。从表2麻醉效果比较分析,观察组麻醉效果Ⅰ级率和优良率分别为83.3%和100%,而对照组Ⅰ级率和优良率仅为23.3%和73.3%,观察组麻醉效果明显优于对照组,两组差异有统计学意义(P<0.05)。同时经表3对牵拉反应程度分析比较,两组也有显著差异,观察组患者牵拉反应轻于对照组。通过以上研究方法提示说明:(1)针刺麻醉联合硬膜外麻醉优势互补,具有协同作用,即增强了麻醉效果,又有效的防治了术中的牵拉反应。(2)针刺麻醉本身具有镇痛作用,可使阑尾切除术在较小的硬膜外麻醉剂量下即可完成,减小了局麻药用药量与毒性反应,降低了相关并发症发生的可能,同时使患者术后恢复较快,减轻了患者麻醉后的不适感。笔者研究认为,针刺麻醉联合硬膜外麻醉实施于阑尾切除术,两种麻醉方式相辅相成,即保留了针麻的优越性及生理状态的平衡,又可满足阑尾切术的麻醉镇痛要求,此麻醉方法安全可靠,可供临床参考选用。
[1] 秦必光,胡北喜,张兰英.中国近10年针刺复合麻醉临床研究概况[J].针刺研究,2003,28(4):303-306.
[2] 肖亮,彭海东,蔡清萍.腹部针麻手术穴位选择和药物配伍研究进展[J].上海针灸杂志,2006,25(3):48-50.
[3] 李长根,彭小川,徐明玉,等.针刺复合小剂量硬膜外麻醉胆囊切除术临床研究[J].针刺研究,2001,26(2):150-155.
[4] 秦必光,李长根,任业川,等.针刺对硬膜外麻醉阻滞范围的影响与分析[J].上海针灸杂志,2003,22(3):35-38.
[5] 张晚霞.针刺防治硬膜外麻醉下内脏牵拉反应84例[J].针灸临床杂志,2001,17(4):31-32.

