低分子肝素诱导的血小板减少一例并文献复习
王雪云,贾 丹
肝素是临床广泛应用的抗凝药物,但在使用过程中会出现一些严重的并发症,如可引起血小板减少,称为肝素诱导的血小板减少症(Heparininduced thrombocytopenia,HIT),更为严重的是可以导致血栓形成,引起重要脏器的栓塞,称为肝素诱导的血小板减少性血栓栓塞症(Heparin-induced thrombocytopenia with thrombosis,HITT)[1]。肝素在临床应用广泛,人们往往更多地关注其出血的风险,而忽略了HIT或HITT的发生。现报道1例我院使用低分子肝素后发生HIT的病例,并复习相关文献,以期提高临床对此类不良反应的重视。
1 病例资料
患者,女,68岁,主因“咳嗽,咳痰伴发热3d”于2011年10月17日入院。患者10月9日突发左侧肢体无力、言语不清,头颅CT示多发脑梗死。既往高血压20年,脑梗死5年,发现糖尿病1周。体格检查:T 37.1℃,P 110次/min,R 24次/min,BP 145/70 mmHg,皮肤及粘膜未见出血点及淤斑,双肺呼吸音粗,可闻及散在痰鸣音,心率110次/min,律不齐,可闻及早搏,右侧肌力0级,巴氏征阳性,左侧肌力4级,巴氏征阴性,双下肢轻度水肿。实验室检查:血常规:WBC 19.18×109/L,N 86.8%,RBC 4.72 ×1012/L,HGB 147 g/L,PLT 276×109/L,Fib 5.92 g/L,D-二聚体 4.3 mg/L;生化:AST 75 IU/L,CK 1 823 IU/L,LDH 510 IU/L,HBDH 356 IU/L,GLU 18.76 mmol/L,余正常;心肌酶:CK-MB 30.9 ng/mL,Myo 518 ng/mL,cTnI 0.093 ng/mL,BNP 887 pg/mL;心电图:窦性心律,频发房早,阵发房颤,V1-V6 ST压低,T波倒置。诊断为社区获得性肺炎,脑梗死,不稳定型心绞痛。给予低分子肝素钠(克赛)4 000 IU qd皮下注射,硝酸异山梨酯50 mg qd泵入,胰岛素80 IU qd泵入,前列地尔10 μg qd入壶,氯吡格雷75 mg qd po,比索洛尔1.25 mg qd po,胺碘酮0.15 g泵入,头孢哌酮/舒巴坦3 g q8h ivgtt,去甲万古霉素0.4 g q8h ivgtt。10月19日查血常规PLT 360×109/L,10月25日查血常规PLT 252×109/L,均在正常范围。10月27日查血常规PLT降至44×109/L。考虑血小板减少是由药物引起,停用低分子肝素、头孢哌酮/舒巴坦、去甲万古霉素、前列地尔、氯吡格雷、胺碘酮。10月28日复查血常规PLT 53×109/L,略有恢复。10月30日查血常规PLT 239×109/L,结果已恢复正常。10月31日行血管超声示:右下肢深静脉血栓形成。11月1日再次给予低分子肝素钠4 000 IU qd皮下注射。11月3日查血常规 PLT 209×109/L,11月6日查血常规PLT 225×109/L,均在正常范围。11月7日将低分子肝素钠剂量增加至4 000 IU q12h皮下注射。11月9日查血常规PLT 309×109/L,未见下降。11月13日查血常规PLT再次下降至114×109/L,11月18日复查血常规PLT进一步下降至83×109/L。考虑血小板减少是由低分子肝素引起,18日停用低分子肝素。11月21日复查血常规PLT 64×109/L,仍有下降趋势。11月23日查血常规PLT 125×109/L,已有所恢复,11月27日查血常规PLT 281×109/L,已恢复正常。治疗期间患者未见皮肤黏膜出血点及淤斑。
2 讨论
HIT有2种类型:Ⅰ型HIT称为肝素相关性血小板减少症(Heparin-associated thrombocytopenia,HAT)[1],血小板计数轻度减少,通常 >100 ×109/L,停药后可恢复正常。Ⅱ型HIT即为肝素诱导的血小板减少症,是由免疫介导的反应,血小板计数<100×109/L或较基础值下降50%,严重者伴血栓形成。本文讨论的HIT为Ⅱ型,即肝素诱导的血小板减少症。
HIT发生率:手术中预防血栓时普通肝素约为3%,低分子肝素约为0.2%[2]。使用普通肝素治疗时,HIT发生率约为2%~3%,使用低分子肝素治疗时,HIT发生率约为1%[1]。年龄大、合并慢性阻塞性肺疾病、心衰、牛源性肝素、静脉途径给药、女性、外科手术后等均是 HIT 的高发因素[1,3]。文献报道合并阿司匹林或氯吡格雷的患者HIT发生率较未合用者低[1]。肝素诱导的血小板聚集可促进血栓素A2(TXA2)合成,阿司匹林可抑制环加氧酶,减少TXA2的生成,从而减少血小板聚集及活化。氯吡格雷可阻断血小板膜的ADP受体,从而抑制糖蛋白Ⅱb/Ⅲa受体与纤维蛋白原的结合,使血小板不能聚集。但也有研究显示,氯吡格雷不能阻止HIT的发生[1]。
引起HIT的原因是肝素与血小板因子4(PF4)形成肝素-PF4(H-PF4)复合物,促进机体产生IgG抗体(少数为IgA或IgM),IgG与H-PF4形成IgG-HPF4复合物,导致血小板活化,引起血小板凝集和血栓形成。活化的血小板又导致更多的H-PF4复合物形成,进一步加剧血小板数量减少及高凝状态[4]。近年国外研究表明,HIT的发生与基因多态性有关,纯合型FcγRⅡA-131H、FcγRⅢA-158V是Ⅱ型HIT发病的高危因素。国内研究发现,纯合FcγRⅢB-NA2可能是Ⅱ型HIT发病的一个高危因素[5]。
HIT的临床表现以血小板减少最为常见,发生率>95%[1],一般在肝素应用后的5~14d出现,血小板计数 <100×109/L或者较基础值下降50%。30%~60% 的 HIT 伴有血栓形成[2,6]。另外还可发生寒战、发热、心动过速等急性反应[7]。HIT很少引起出血。
HIT的诊断比较困难,目前主要根据4T评分来评价患者发生HIT的可能性(见表1)。总分0~3分为低度可能,4~5分为中度可能,6~8分为高度可能。评估为中或高度可能者应进行实验室检测,如果肝素/PF4抗体阳性,则进一步支持HIT诊断[3]。当应用肝素类药物后出现血小板计数持续下降<100×109/L或较基础值降低30%~50%,动静脉血栓形成、肺栓塞、注射部位皮损时,应考虑HIT的可能。
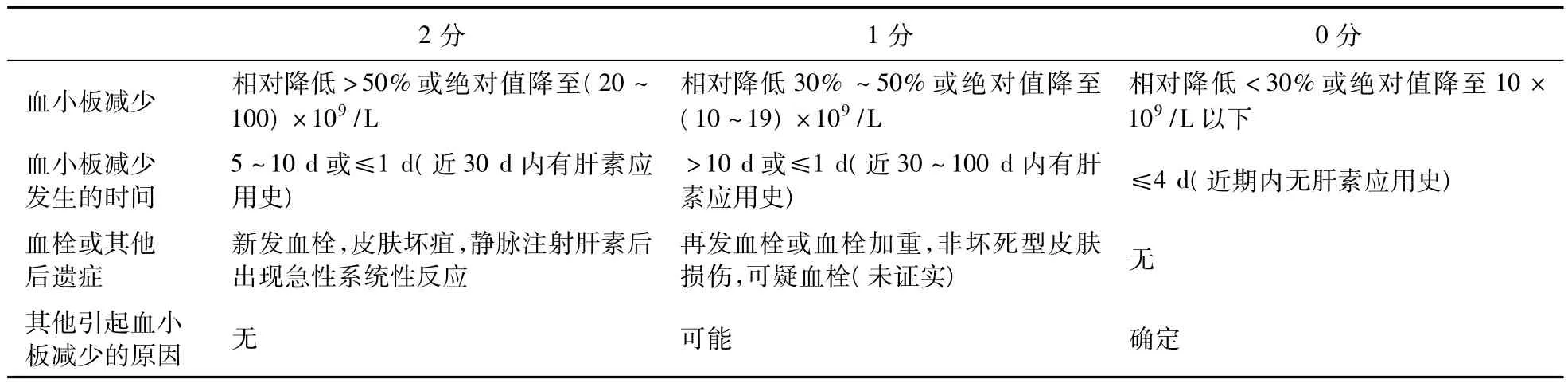
表1 4T评分
发生 HIT后应停用肝素或低分子肝素[8]。2008年美国胸科医师协会HIT诊疗指南推荐使用非肝素类抗凝剂:来匹卢定(1C),阿加曲班(1C),比伐卢定(2C),磺达肝葵钠(2C),达那肝素(1B)。有报道不推荐使用达那肝素,因其与HIT抗体存在交叉反应[9]。行下肢静脉超声检查有无深静脉血栓形成。因早期应用华法林可加重高凝状态,所以应在血小板恢复至150×109/L、INR正常后再使用华法令,并与非肝素类抗凝药至少重叠5d。对单纯血小板减少的患者,治疗至血小板恢复后2~4周,而伴血栓形成的患者需要治疗3~6个月。不推荐输注血小板,以免促进血栓形成[3]。
本例患者在使用低分子肝素前血小板计数正常,无出血倾向。在使用低分子肝素后的第11天出现血小板减少,PLT降至44×109/L。停用低分子肝素后血小板恢复正常。继续使用低分子肝素后的第13天,再次出现血小板减少,较基础值下降>50%,停用低分子肝素后血小板恢复正常。在第2次使用低分子肝素时未同时使用头孢哌酮/舒巴坦、前列地尔、氯吡格雷、去甲万古霉素、胺碘酮再次出现血小板减少,所以可以排除血小板减少是由以上合并药物引起。患者4T评分为5分,中度可能,因实验室条件限制,未做肝素/PF4抗体检测。因患者2次使用低分子肝素,均出现血小板减少,停药后血小板均恢复正常。根据不良反应关联性评价标准,可以判断HIT为肯定的不良反应。因为患者脑梗死急性期合并感染,入院时纤维蛋白原、D-二聚体均增高,所以,无法判断右下肢深静脉血栓是由低分子肝素引起。但在临床使用低分子肝素时出现血小板减少伴血栓形成,应高度警惕HITT的可能。
本病例在合用氯吡格雷和未合用氯吡格雷时均出现HIT,表明氯吡格雷并不能阻止HIT的发生。10月27日出现血小板减少、30日发现下肢深静脉血栓时,应警惕HIT的可能,考虑换为非肝素类抗凝药物。提醒临床应提高对HIT的认识,及时诊断和治疗,降低血栓风险。
总之,HIT是肝素的严重并发症,严重影响患者的预后。临床应提高对HIT的警惕,在使用肝素过程中监测血小板计数,密切观察有无血栓形成,一旦发生HIT应停用肝素,换为非肝素类抗凝剂,防止出现严重的血栓并发症。
[1]于淼,都军,崔炜.低分子肝素诱导的血小板减少症发病率及相关因素分析[D].河北:河北医科大学,2010.
[2]章岱,王雷.肝素诱导的血小板减少症研究进展[J].心血管病学进展,2010,3(5):681-684.
[3]徐子真,胡翊群.肝素诱导的血小板减少症诊治进展[J].诊断学理论与实践,2011,1(4):371-374.
[4]雷迁,陈雷.肝素/血小板因子抗体与肝素诱导的血小板减少症[J].中国实验血液学杂志,2008,16(2):457-460.
[5]贾瑞春,汪辉,王京华.FcγRⅢB基因多态性分布与Ⅱ型肝素诱导血小板减少症易感性关系的研究[J].临床血液学杂志,2009,22(9):451-453.
[6]赵彬,梅丹,李拥军,等.肝素诱导的血小板减少症[J].中国药师,2007,10(8):822-824.
[7]史旭波,胡大一.警惕肝素诱导的血小板减少症[J].临床荟萃,2008,23(8):533-536.
[8]侯雪平,裴斐.低分子肝素致血小板减少症一例分析[J].实用药物与临床,2012,15(2):99-100.
[9]王春颖,王京华,谢蕊,等.Ⅱ型肝素诱导的血小板减少并血栓形成综合征1例及文献复习[J].临床血液学杂志,2009,22(11):588-591.

