液基薄层细胞学检测(TCT)联合阴道镜检查对宫颈病变的诊断价值
吴 松,唐 平
(1.桐城市人民医院 病理科,安徽 桐城 231400;2.和县中医院 病理科,安徽 和县 238200)
宫颈癌是严重威胁妇女健康的主要疾病之一,其发病率仅次于乳腺癌,严重威胁女性健康。目前认为高危型人乳头状瘤病毒(high-risk humanpapilloma virus,HR-HPV)持续感染后,宫颈发生鳞状上皮内瘤变(cervical intraepithelial neoplasia,CIN)直至演变为浸润性癌是一连续渐变的过程,需要10年或更长时间,故早期筛查、早期诊断、早期治疗宫颈癌前病变显得尤为重要。液基薄层细胞制片术(thinprep cytologic test,TCT)因其诊断敏感性高而取代巴氏分级成为国内外妇产科筛查宫颈病变的方法。本文通过对TCT检查阳性患者行阴道镜检查,对其结果加以分析比较,探讨TCT联合阴道镜检查在早期宫颈病变筛查中的临床应用价值。
1 材料与方法
1.1 标本来源 收集安徽省桐城市人民医院、和县中医院2008年10月~2011年12月间妇科门诊及住院患者和体检妇女行TCT检查满意标本共5 211例,其中和县中医院310例,年龄21~68岁。
1.1. 1 细胞学标本采集 扩阴器暴露子宫颈口,用棉球轻轻擦净宫颈表面的血、黏液等分泌物。再将采样器中央刷毛部分深插入子宫颈内,两边刷毛紧贴颈管外口,轻压使毛刷吻合宫颈外口而倾斜维持压力,按同一时针方向转动宫颈刷5~8周,再将采样器刷头上细胞洗入保存液小瓶中,拔出刷头置于瓶中送检。
1.1. 2 活检组织来源 对TCT检查细胞学阳性者中321例行阴道镜下宫颈活检组织病理学检查。患者于月经干净后3~7 d进行阴道镜检查。检查前24 h内禁行妇科检查,3d内禁性生活和阴道用药;有急性生殖道炎症者经治疗后再行阴道镜检查;用生理盐水棉球轻轻擦涂阴道及宫颈分泌物,然后用5%醋酸涂宫颈,仔细观察表面形态,再涂5%复合碘液,进一步观察病变的性状,碘液不着色为碘试验阳性区,于可疑部位多点活检,阴道镜观察不满意者于3、6、9、12 点多点取材。
1.1. 3 标本处理制片 细胞学标本使用广州鸿琪光学仪器科技有限公司HQTCT Thin PlusⅡ型全自动液基薄层细胞涂片机进行处理、制片,巴氏染色。活检组织10%福尔马林溶液固定,常规制片,苏木精-伊红染色。
1.2 诊断标准
1.2.1 细胞学采用TBS分类法进行判读[1]包括标本满意度的评估及描述性诊断,即:未见上皮内病变或恶性病变(negative for intraepithelial lesion malignancy,NILM),包括正常结果及良性反应性改变。阳性诊断结论包括:①非典型鳞状上皮细胞,意义不明确(atypical squamous cells of undetermined significance,ASC-US);②非典型鳞状上皮细胞,不除外高级别鳞状上皮内病变(atypical squamous cells,cannot exclude high grade squamous intraepithelial lesion,ASC-H);③低级别鳞状上皮内病变(1ow grade squamous intraepithelial lesion,LSIL);④高级别鳞状上皮内病变(high grade squamous intraepithelial lesion,HSIL);⑤鳞状细胞癌(squamous cell carcinoma,SCC);⑥非典型腺细胞(atypical glandular cells,AGC);⑦腺癌(adenocarcinoma,AC)。与组织病理学相对应,LSIL包括人乳头瘤病毒(HPV)感染和CINⅠ;HSIL包括CINⅡ、CINⅢ及原位癌。
1.2.2 组织学诊断标准[2]根据细胞异型性的程度和范围依次分为慢性炎症改变(包括慢性炎症,伴糜烂、鳞化)、宫颈上皮内瘤变Ⅰ级(CINⅠ)、宫颈上皮内瘤变Ⅱ级(CINⅡ)、宫颈上皮内瘤变Ⅲ级(包括宫颈原位癌)、鳞状细胞癌。
1.2.3 统计学处理 差异性分析采用χ2分析。
2 结果
2.1 TCT检查结果 5 211例中未见上皮内病变或恶性病变(NILM)4 815例(92.40%);TCT结果ASC-US及以上者396例(7.60%);其中 ASC-US 146 例(2.80%),ASC-H 19 例(0.36%),LSIL 167例(3.21%),HSIL 56 例(1.07%),鳞状细胞癌(SCC)4 例(0.08%),非典型腺细胞(AGC)4 例(0.08%)。在阴性病例中检出滴虫感染5例,真菌感染103例,细菌性阴道病139例,疱疹病毒感染1例,放线菌感染9例。
2.2 TCT结果年龄分布 5 211例TCT结果ASC以上级别阳性率分别为20~29岁为4.73%(62/1 312)、30~39岁为 8.06%(131/1 626)、40~49岁为9.51%(135/1 420)、>50 岁为 7.97%(68/853),以40~49岁年龄段为高峰。396例阳性病例中,LSIL检出率在30~39岁和40~49岁为高峰,分别为 3.57%(58/1 626)和 3.73%(53/1 420),而HSIL高峰出现在>50岁年龄段,其次为40~49岁,分别为 1.52%(13/853)和 1.34%(19/1 420)。显示随着年龄的增加,阳性率逐渐增加。各年龄段TCT阳性结果分布存在统计学差异(χ2=23.44,P<0.05)。值得注意的是在20~30岁年龄段中出现了HSIL病例(5/1 312),这可能是宫颈癌发病年轻化的警示信号,值得关注。不同年龄段TCT结果分布见表1。
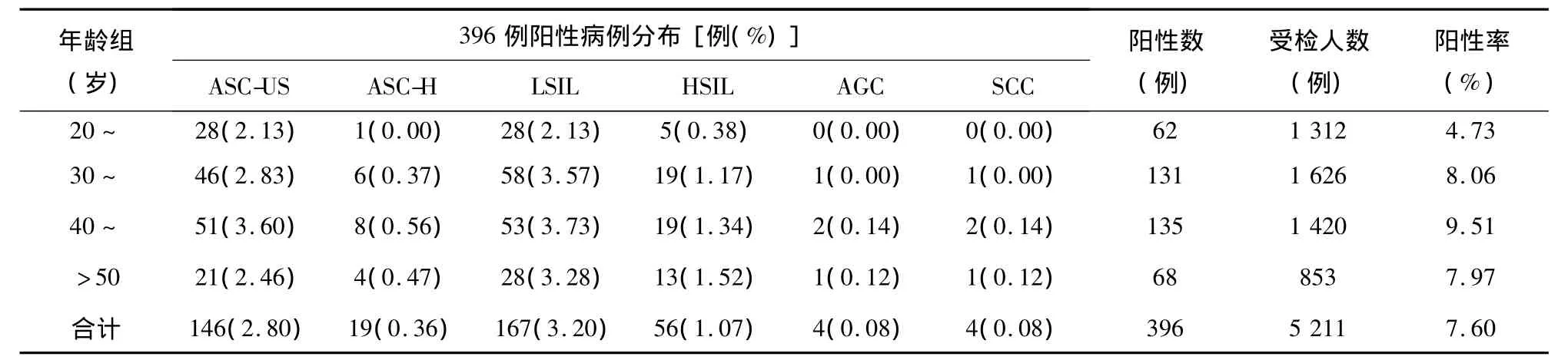
表1 不同年龄段TCT结果分布
2.3 阴道镜下活检病理结果 396例ASC以上级别病例中321例行阴道镜下组织活检,321例TCT结果为ASC-US 132例,ASC-H 16例,LSIL 148例,HSIL 24例,SCC 1例。活检病理诊断,宫颈炎症114例(含HPV感染后组织学改变,病变伴随HPV感染后改变列入相应级别计算。图1、2),CIN以上病例207例(图3~6)。其中132例ASC-US中检出55例CINⅠ,24 例 CINⅡ,1例 CINⅢ(图7、8);6例ASC-H中检出1例SCC(图9、10),148例LSIL病例中检出30例CINⅡ和4例CINⅢ。
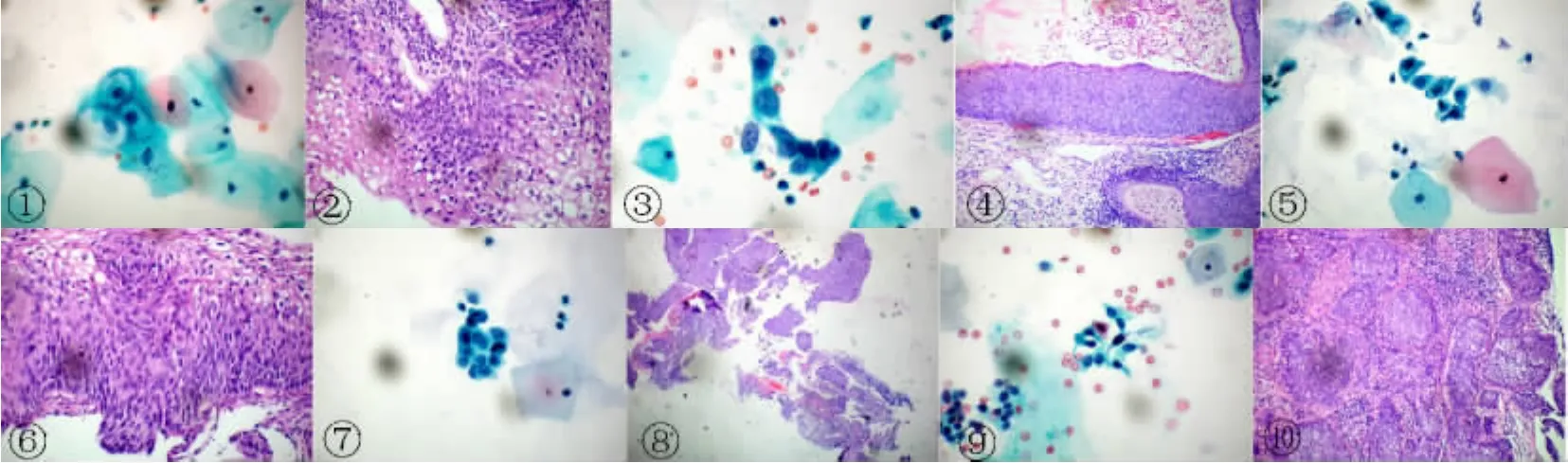
图1 细胞核增大,核膜轻度不规则,胞质丰富,核周有空晕,核可见异型。TCT诊断为LSIL-HPV(液基巴氏×20)图2 图1病例活检示鳞状上皮内典型挖空细胞(HE×20)图3 细胞核明显异型,高核质比,染色质粗颗粒状,核膜不规则。TCT诊断为HSIL图4 图3病例活检病理诊断为鳞状上皮高级别上皮内瘤变,CINⅢ(HE×20)图5 中间层细胞,核增大,核膜不规则,染色质略粗,均匀分布,胞质丰富。TCT诊断为LSIL(液基 巴氏×20)图6 图5病例活检病理诊断为鳞状上皮低级别上皮内瘤变,伴挖空细胞(HE×20)图7 鳞状细胞核增大,核质比例轻度增高,核染色质轻度加深,颗粒稍粗,诊断ASC-US(液基 巴氏×20)图8 图7病例活检病理诊断:鳞状细胞癌(HE×10)图9 细胞圆形、梭形,核深染,染色质颗粒状,核质比高。TCT诊断SCC(液基巴氏×20)图10 图9病例宫颈活检病理诊断:鳞状细胞癌(HE×20)
2.4 TCT检查结果与病理学诊断符合率 以组织病理学作为对照,TCT细胞学阳性预测值在CINⅠ为 36.76%,在 CINⅡ为 21.18%,在 CINⅢ为5.60%。TCT细胞学检查敏感度为 64.49%(207/321),符合率在 LSIL 为 39.19%(58/148),HSIL 为83.33%(19/24),SCC 为100%(1/1)。与宫颈活检诊断结果间具有较高的符合率,且随着TCT细胞学诊断级别的增加,其结果与宫颈组织病理学诊断结果符合率也随之增加。结果显示TCT联合阴道镜下活检病理学诊断CIN及以上级别病变与TCT细胞学诊断相比有差异(χ2=24.12,P < 0.05),见表2。
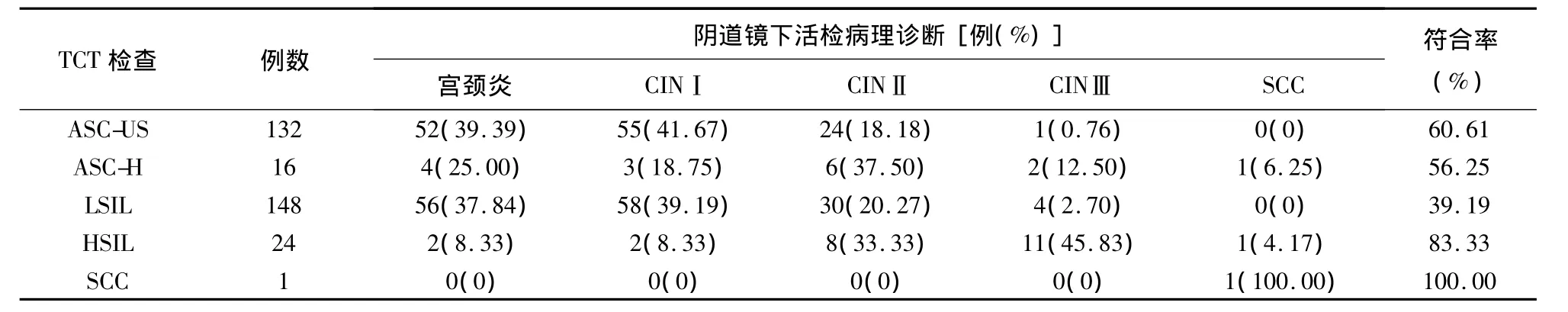
表2 321例TCT阳性与阴道镜下病理活检结果对比
3 讨论
宫颈癌是发病率最高的女性生殖道恶性肿瘤,我国宫颈癌发病率稳步上升且趋于年轻化[3]。宫颈癌的发生是在一系列内外因素的作用下缓慢进展的过程,即由子宫颈上皮经低级别上皮内瘤变→高级别上皮内瘤变→原位癌→早期浸润癌→浸润癌的连续发展过程。这为宫颈癌的早期发现及治疗提供了良好时机。宫颈浸润性癌5年生存率为67%,早期发现、早期治疗效果好,早期宫颈癌5年生存率为90%,原位癌即 CINⅢ为100%[4]。进行宫颈癌前病变筛查是防治宫颈癌的关键环节,是降低宫颈癌的发生率、病死率的关键[5]。
传统巴氏涂片由于涂片过厚,炎细胞、血细胞和黏液遮盖,涂片干燥引起细胞退变以及取材板上近80%左右细胞丢失等原因而造成检查时可出现高达50% ~70%的假阴性率[6]。液基薄层细胞学采用专用取材刷采集宫颈移行区细胞,标本采集后立即进入保存液,几乎保留了取材刷上所有细胞,也避免因细胞过度干燥而造成的假象,通过细胞保存液处理,使黏液、血液、炎细胞与上皮细胞分离,制成均匀的直径2 cm的薄层涂片,使得细胞结构清晰,有利于细胞学正确诊断。与传统巴氏细胞学相比,TCT能明显提高涂片满意率及宫颈异常细胞检出率,且TBS系统报告格式,诊断术语标准化,能明确反映有意义的形态学发现。强调病理与临床间的沟通,增加了标本的可信度[7-8]。TCT技术是目前替代传统宫颈涂片检测最先进的方法,其敏感性高,特异性强,适合临床对宫颈病变的筛查。
本组396例TCT检查阳性患者中有321例行阴道镜下病理组织学检查对照,结果LSIL诊断符合率为39.19%,HSIL和SCC诊断符合率为83.33%和100%。组织活检发现132例ASC-UC中有55例CINⅠ,24例CINⅡ和1例CINⅢ,16例ASC-H中1例SCC。它也高度提示了宫颈细胞学ASC诊断有着重要的临床意义。可见,对于宫颈低度病变,TCT有较高的假阴性及假阳性率,而在宫颈高度病变和宫颈癌中,其特异度明显增高。对TCT检查和组织病理学检查不相符病例进行复习,分析其过度诊断或诊断不足原因可能有:①由于细胞学诊断经验不足,把鳞状化生细胞、修复细胞、炎症引起的反应性细胞、核周有空晕的旁基底细胞、老年性萎缩细胞、退化的细胞和宫颈管腺上皮细胞作出ASC-US或更高级别的判断;②临床取材不当,包括刮刷次数不够、方向不一致(按要求是同一时针方向刷5次)、取样前未将病变表面的黏液及出血拭去,造成涂片细胞量或诊断细胞量少;③涂片固定不充分,染色不当,影响观察;④膜式法可能因为黏液、血性物堵塞膜孔,细胞吸附少导致涂片中细胞量偏少;⑤诊断医师观察不仔细、对诊断结果判读相对过严等。因此,规范TCT细胞学取材、制片,诊断医师准确掌握TBS诊断标准,加强自身阅片能力,应用更完善的技术等,可降低TCT细胞学的假阴性率。
宫颈经5%醋酸涂抹和5%复合碘液着染,正常宫颈转化区表现醋白作用呈短暂苍白水肿,碘溶液染色着色;LSIL病变宫颈表现为模糊、不规则,醋酸白色上皮出现得慢,消失得快;醋白区内碘染大部分呈斑点状阳性反应,可见细点状血管和细而规则的镶嵌;HSIL表现为病变边界轮廓分明,但表面多光滑,醋白区内碘染为阴性,可见粗点状血管和(或)粗镶嵌;宫颈外口出现小而粗糙的隆起或红色肉芽,或呈结节、菜花状,或有质地硬、脆、易出血的赘生物,或见火山口状溃疡,或宫颈筒状增粗等应高度怀疑宫颈癌。阴道镜是一种直观的检查技术,可观察子宫颈表面上述较微小病变和难以发现的非正常上皮,异形血管或异常转化区,特别是对无临床症状的子宫颈早期癌变诊断有意义,具有很高的灵敏性和准确性。但单纯的常规阴道镜检具有一定的盲目性,准确率较低,特别是处在感染和其他因素引起的上皮化生的良性生长过程中,亦可能出现与癌前病变相似的图像。另外阴道镜只能观察到宫颈表面的变化,而难以发现宫颈管内的病变,易出现漏诊。
宫颈TCT细胞学检查为实验室诊断方法,阴道镜检查是临床诊断方法。TCT细胞学对早期宫颈病变起到筛查作用,并能进行病变分类的诊断,可以最大程度地发现异常细胞。阴道镜能对宫颈糜烂程度、接触性出血等直观定位组织活检,而对于宫颈管内的病变存在一定的局限性。本组结果显示TCT联合阴道镜下活检病理学诊断CIN及以上级别病变与TCT细胞学诊断相比有差异(χ2=24.12,P<0.01)。目前国内外专家一致认为宫颈病变应遵循“三阶梯式”诊断程序,即现代宫颈细胞学筛查出可疑病例→在阴道镜下准确定位取活体组织→病理组织学作出正确诊断,为临床提供正确的治疗方法,是减少漏诊和误诊的重要途径[9]。TCT联合阴道镜对宫颈病变进行筛查具有明显的互补性,可提高病变检出的阳性率,避免漏诊及误诊。而TCT不结合阴道镜检查,常规的宫颈4点活检有一定的盲目性,容易造成漏诊,通过阴道镜对宫颈细微结构的观察,镜下定位活检目标更准确,可明显提高活检阳性率。TCT检查联合阴道镜下定位宫颈活组织病理检查,可提高宫颈癌及癌前病变检出率及准确性,对宫颈癌的早期预防、早期发现、早期治疗具有积极临床意义。
[1] SOLOMON D,SEHIFFMAN M,TARONE R,et al.Comparison of three management strategies for patients with atypical squamous cells of undetermined significance:baseline results from a randomized trial[J].JNatl Cancer Inst,2001,93(4):293 -299.
[2] 陈杰.李甘地病理学[M].2版.北京:人民卫生出版社,2011:352-353.
[3] 凌斌.子宫颈癌与治疗的新进展[J].中国实用妇科与产科杂志,2007,23(1):23.
[4] 马博文,郭云泉,马丽骊.液基薄层细胞学技术对宫颈上皮细胞异常筛查作用的研究[J].中华病理学杂志,2004,33(3):287-289.
[5] 陈九伟,解秀禄,王金平,等.80例宫颈细胞学异常结果分析[J].中国妇幼健康研究,2009,20(1):97 -99.
[6] 潘秦镜,李凌,乔友林,等.液基细胞学筛查宫颈癌的研究[J].中华肿瘤杂志,2001,23(4):50 -53.
[7] KAVATKAR AN,NAGWANSHI CA,DABAK SM.Study of a manual method of liquid-based cervical cytology[J].Indian J Pathol Microbiol,2008,51(2)190 - 194.
[8] 苏涛.液基细胞学技术在官颈病变筛查中的应用及评介[J].国外医学妇产科学分册,2004,31(4):252-255.
[9] 张春香,刘欣,张居民.液基细胞学检查对宫颈疾病的诊断价值[J].中国妇幼健康研究,2008,19(1):32 -33.

