高龄大肠癌患者并发急性肠梗阻的治疗及预后影响因素分析
刘海林
(深圳市南山区西丽人民医院普外科,广东 深圳 518055)
大肠癌并发急性肠梗阻是高死亡率的外科急腹症,一般需急症手术处理。越来越多的学者认为,正确选择手术方式以及围手术期的处理方案与治疗效果相关,大肠癌并肠梗阻应遵循个体化原则[1],创造条件争取一期切除肿瘤,解除梗阻;对于高龄患者不能耐受手术或者肿瘤无法切除,则少行单纯造瘘术,建议用短路手术,有助于提高晚期结肠癌患者生活质量。本文回顾性分析51例老年患者大肠癌致急性肠梗阻病例的临床资料,分析术前各临床指标与术后5年生存率的关系,为临床更好的治疗这类急症提供参考依据。
1 资料与方法
1.1 一般资料 2000年6月至2005年6月我科治疗的51例高龄大肠癌并发急性肠梗阻患者,均为大肠癌急性大肠梗阻后72 h内行急症手术病例,其中男性31例,女性20例,年龄平均(68.3±4.6)岁。梗阻部位为升结肠癌14例,横结肠癌1例,降结肠癌13例,乙状结肠癌12例以及直肠癌11例。大部分患者均起病隐匿,偶有反复发作的轻微腹痛、腹胀,呈慢性进展过程,腹部触诊可触及包块。绝大部分患者排便不规律,甚至有5例大便呈血性粘液状。13例患者就诊时合并慢性贫血,低蛋白血症等。
1.2 诊断标准 所有患者均有不同程度的腹痛、腹胀以及肛门停止排气、排便等肠梗阻表现,腹部平片示均有多个大小不等的液平面或肠腔积气,部分患者表现为梗阻近段结肠扩张伴有积气、积液。CT为占位性病变伴有肠腔狭窄、肠壁增厚甚至癌性溃疡“火山口状”等。肠梗阻诊断均以腹部体征及影像学特征为依据。
1.3 治疗方法 入院后立即行胃肠减压、纠正水、电解质失调等对症处理,经过积极术前准备,根据癌灶发病部位及临床特点,按照梗阻部位不同行不同方式的手术治疗。近端结肠梗阻为右半结肠切除或者扩大右半切除术,并行一期吻合。若肿块无法切除,则行姑息性旁路手术。对于远端结肠梗阻,优先选择根治性切除并一期吻合,若患者存在复杂的合并症等高危因素者可予以Hartmann术,对于肿块无法切除者可选择行造瘘旁路等。术中对于肠管断端用碘伏消毒后行端端吻合,吻合时注意避免肠管扭曲,缝针打结松紧适度,确保肠管无张力、血运良好,吻合口周围放置腹腔引流管。术后常规禁食,行全肠外营养支持治疗,抗生素预防感染,腹腔内安放引流管达7 d以上,直到排大便后才予拔除。
1.4 观察指标 包括患者入院时情况和术后5年的随访情况,对患者的性别、血白蛋白水平、贫血、肿瘤部位、肿瘤病理、Dukes分期,手术方式及术后化疗与否等因素进行分析。
1.5 统计学方法 所得数据均由SPSS13.0软件统计包进行统计学处理,组间计数资料或疗效比较采用χ2检验,组间比较采用t检验,单因素分析使用Kaplan-Meier计算,多因素分析使用COX风险模型,其中以P<0.05为差异有统计学意义。
2 结果
2.1 不同手术方式及术后并发症情况 51例大肠癌致急性肠梗阻患者入院后均手术治疗,43例患者行一期切除根治术,8例患者行姑息性切除术。术后并发症为5例切口感染,2例腹腔感染,3例吻合口瘘,无手术死亡病例发生,全部患者中有38例术后接受以氟尿嘧啶为主的化疗方案。
2.2 大肠癌并急性肠梗阻患者预后单因素分析 在性别、血白蛋白水平、贫血、肿瘤部位、肿瘤病理、Dukes分期,手术方式及术后化疗与否等因素中,年龄、白蛋白水平、贫血与否、肿瘤部位与生存率无明显相关性(P>0.05);而肿瘤细胞病理、Dukes分期,手术方式及术后化疗与否与生存率明显相关(P<0.05),差异具有统计学意义,见表1。
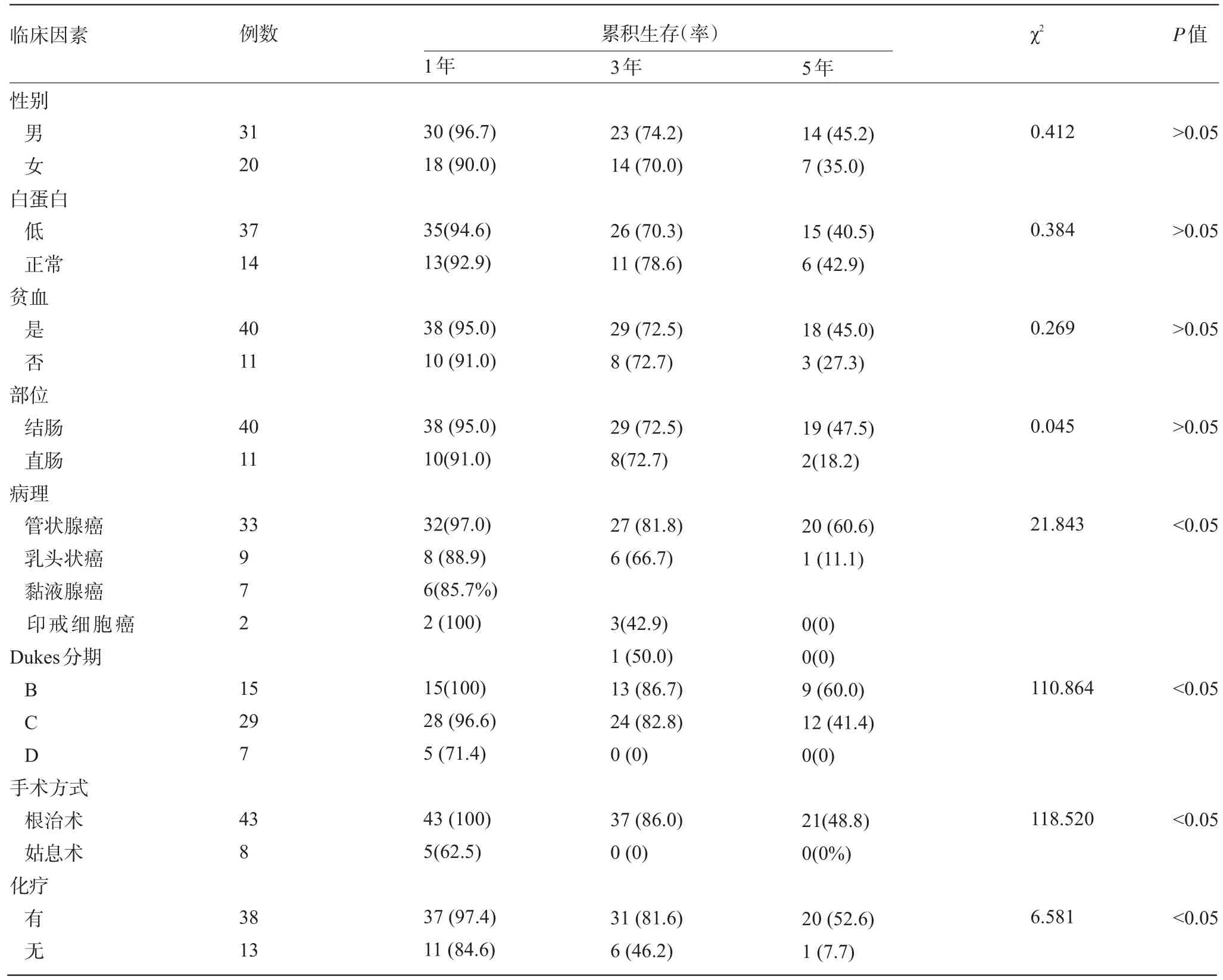
表1 大肠癌并急性肠梗阻患者预后单因素分析[例(%)]
2.3 大肠癌并急性肠梗阻预后的多因素分析 将单因素分析有意义的影响因素进行多变量分析,结果表明早期行根治术是影响高龄大肠癌并肠梗阻患者预后的独立因素(P<0.05),见表2。
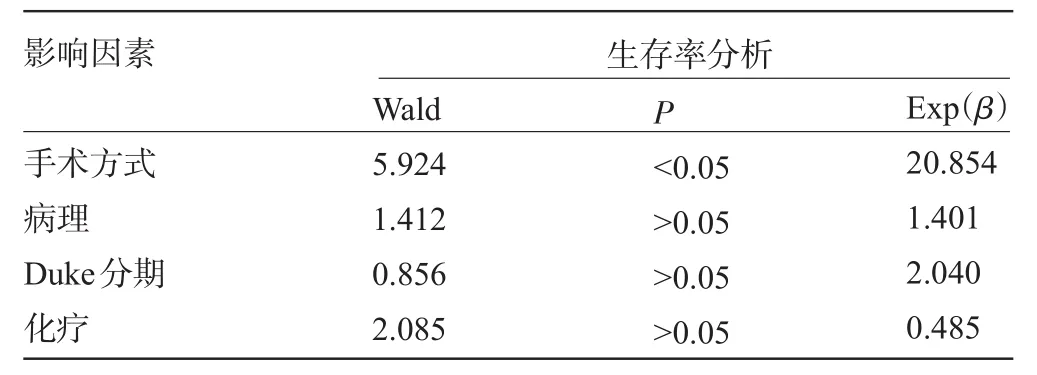
表2 大肠癌并急性肠梗阻预后的多因素分析
3 讨 论
老年大肠癌并发急性肠梗阻起病早期症状并不明显,临床上容易误诊或漏诊,回盲瓣呈现闭袢性肠梗阻,随着病程进展,肠内压力迅速增高,容易出现其他合并症导致病情恶化,临床上一旦发现,应早期进行外科处理。本次研究中的51例患者起病过程隐匿,结合CT检查、病史及触诊腹部包块进行早期诊断,必要时行纤维结肠镜检查[2]。大肠癌并肠梗阻的手术原则是:解除梗阻,根除肿瘤,改善生活。本次研究中大多数行一期根治切除吻合术,能够做到术前肠道清洁,合理使用抗生素抗感染,针对老年患者低蛋白血症等情况积极纠正水电解质失衡,术中彻底的胃肠道减压,生理盐水反复灌洗肠道,给予全身静脉营养、扩肛等对症支持治疗。随着外科技术的不断提高以及医疗条件的改善,一期根治术发生吻合口瘘的发生率不断降低,左半结肠癌并肠梗阻与右半结肠癌并梗阻同样行一期根治术后比较,吻合口瘘的发生率差异不明显,本次研究中共出现3例吻合口瘘,发生率为5.89%。我们建议早期手术治疗的原因在于,传统的分期手术延误手术时机,减少了根治的机会,且预后较差,本次回顾性多因素分析发现,早期行根治术是影响高龄大肠癌并肠梗阻患者预后的独立因素,与其他学者观点相似[3]。
防止吻合口漏是手术成功的关键,手术中需要注意:①保持吻合口周围良好的血液循环,保留吻合口断端足够的血管枝,间断全层缝合不宜过密过紧,缝合浆肌层不宜过深,避免不完全阻断甚至完全阻断黏膜下的血供,术中应对梗阻部位的肠管仔细观察其功能状态,正确判断其血液循环状态,彻底清除浆膜不完整或者大块浆膜撕裂的肠管、失去蠕动功能的肠管以及紫黑或失去光泽的肠管[4];②充分游离结肠系膜,尽量降低吻合口张力。由于术后恢复期间会出现不规则肠蠕动,此时张力增加造成张力性缺血,容易发生肠瘘。③充分胃肠减压,生理盐水反复冲洗腹腔是有效降低肠腔内压力的重要方法[5],术中肠道减压和结肠清洗不但能有效控制肠道细菌感染,还可以有效降低因肠腔内压增高导致的吻合口血运障碍降低吻合口张力,有利于恢复肠壁血液循环,另外术中术后常规扩肛,确保远端肛门通畅,有效降低肠腔内压力。④吻合口旁及盆腔安置有效的引流,吻合口处充分引流是防止渗液、渗血在腹腔淤积的有效手段,一般为侧腹壁最低位置引出,保留1周以上。本次研究中术后出现3例吻合口瘘,对于漏量较小的经鼻饲胃肠营养液,保证局部引流通畅,一般不会引起腹膜炎。对于漏量较大的则采取禁食、全胃肠外营养、生长抑素等对症治疗,瘘口一般在2~4周自愈。3例吻合口瘘患者均未出现不愈合现象,均通过保守治疗治愈。
另外需要注意,由于本次研究中均为高龄患者,我们特别要预防肺部并发症,术后常规吸氧、雾化吸入,勤翻身并多做深呼吸,肠功能恢复即拔除胃管,尽早解放呼吸道,争取早日活动。由于高龄患者本身体质较差,常在术前合并低蛋白血症及贫血,而且肠道肿瘤术后需要较长时间禁食才能使水肿扩张肠管充分恢复。因此,需要给予静脉高营养支持。肠梗阻本身是影响大肠癌预后的独立临床因素[6],大肠癌合并肠梗阻的患者一般肿瘤分期较高,本次研究中C、D期病例36例占70.6%,且常伴有水电解质平衡紊乱和低蛋白血症,难以耐受大型手术,致使根治率下降。并发症统计表明,术后有5例患者切口感染,2例腹腔感染,这与病例样本量较少且梗阻发现较早及时行手术治疗有关。
综上所述,高龄患者大肠癌合并肠梗阻由于患者全身情况较为复杂,手术治疗必须根据病情制定个体化的综合治疗方案。通过本次回顾性研究分析,我们认为尽早把握手术时机,在严格掌握适应证的情况下,争取行一期切除吻合术可提高患者生存率,提高临床疗效。
[1]蔡海庆,谢虹桥.大肠癌术后早期肠梗阻的临床特点和治疗[J].海南医学,2006,17(8):41-42.
[2]黄 强.大肠癌并肠梗阻52例诊治分析[J].海南医学,2009,20(5):227-228.
[3]蔡善荣,郑 树,张苏展.842例大肠癌生存状况及其影响因素的多因素分析[J].实用肿瘤杂志,2005,20(1):40-43.
[4]陈晋湘,陈子华.左半大肠癌并急性肠梗阻的外科治疗及预后分析[J].中南大学学报,2009,34(4):335-339.
[5]宋希林,徐忠法,马 恒,等.428例老年大肠癌患者的外科治疗[J].肿瘤防治杂志,2001,8(4):296-297.
[6]莫崖冰,王志强,杨 骏,等.大肠癌致急性肠梗阻的外科治疗[J].中国现代手术学杂志,2008,10(16):22-24.

