改良髌骨双骨道法自体股薄肌腱重建髌骨内侧支持带治疗复发性髌骨脱位
徐 雁 王续鹏 焦 晨 王佳宁 鞠晓东
(北京大学第三医院运动医学研究所,北京 100191)
首次急性髌骨脱位可以采用保守治疗,但长期的随访显示15%~44%的急性脱位患者保守治疗后出现髌骨再次脱位,即发生了髌骨复发性脱位[1]。髌骨复发性脱位经常发生在年轻人身上,严重影响着患者正常的生活和运动,生活中很轻微的外伤就可能造成髌骨的再次脱位,手术是目前最可靠的治疗方法。髌骨在大屈膝角度时主要依靠骨性结构维持在正常的轨迹里,而在近伸直的小角度内主要依靠软组织结构维持稳定,其中最主要在0°~30°内防止髌骨外脱的结构就是髌骨内侧支持带(medial patellofemoral ligament,MPFL)[1],这个角度也是髌骨脱位最常发生的角度。髌骨脱位发生时通常都伴有MPFL的断裂[2]。MPFL重建在近年来越来越多地应用于临床[3]。不同的移植物,如半腱肌腱,股薄肌腱,大收肌肌腱,髌腱,异体肌腱等;不同的固定方法,不同的张力和固定角度都曾被采用。2007年1月~2010年2月,我们对36例髌骨复发性脱位采用改良髌骨双骨道法自体股薄肌腱重建MPFL,随访2年,现报道如下。
1 临床资料与方法
1.1 一般资料
本组36例,男11例,女25例。年龄15~38岁,(22.5±8.7)岁。术前脱位4~20次,平均8次。所有患者首次脱位时都有膝关节扭伤史,每次脱位后均是自行复位,未经过特殊治疗。单侧31例,双侧5例。术前受伤时间:6周~10年,平均21.8月,其中<3个月2例,3~12个月10例,>1~2年8例,>2年16例。
病例选择标准:诊断明确的复发性髌骨脱位,术前至少有≥3次以上的脱位病史,未经过任何手术治疗,查体恐惧试验阳性,关节活动范围正常,影像学支持髌骨脱位的诊断,未合并其他韧带结构的损伤。
1.2 方法
手术全程在止血带下进行,止血带压力300 mm Hg。取患侧股薄肌腱作为移植物重建MPFL,移植物直径3~3.5 mm,两端编织缝合备用。首先,进行关节镜检查,处理关节内滑膜炎,软骨损伤及游离体等。髌骨内缘3 cm切口,切开内侧支持带,暴露髌骨内侧骨缘,以髌骨内上角为中心,在关节囊浅层自内下后向前外钻2个3.5 mm骨道,2个骨道入口距离约1 cm,骨道出口位于髌骨表面中线以内(图1)。股骨内上髁为中心行3 cm纵切口,暴露出收肌结节和内上髁。在两者中点,即MPFL的解剖止点处[2,4]钻取一6 mm骨道备用,在深筋膜和关节囊之间的第2层将2个切口钝性贯穿。在髌骨内侧切口处将股薄肌腱移植物从一个骨道引入,自髌骨表面再引入另一骨道,再从髌骨内缘引出,将移植物两游离端一起从深筋膜下方关节囊浅方,自髌骨内侧切口引至内上髁切口,再引入内上髁的骨道(图1),用1枚7 mm×20 mm的可吸收挤压螺钉固定,固定角度位于屈膝30°,再次入镜,观察髌骨复位情况,同时行髌骨外侧支持带松解术。手术结束前再次确认髌骨外推不脱位,检查关节可自由屈膝至110°不受限。
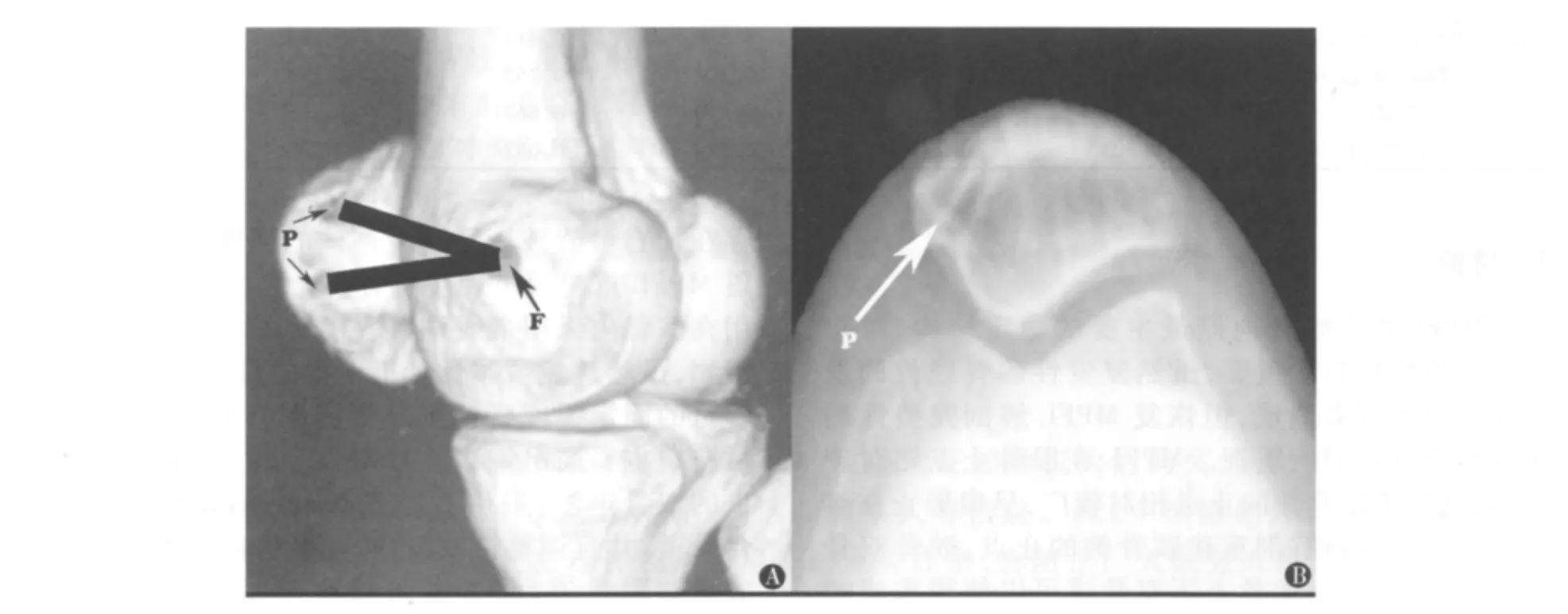
图1 A.术后三维CT观察骨道情况 P:髌骨双骨道;F:股骨内髁骨道:位于收肌结节和内上髁中点 B.术后轴位观察髌骨骨道情况 P:可见髌骨骨道在髌骨的表面出点位于髌骨的中线以内
术后采用同样的康复程序,术后4周内佩戴支具保持关节位于伸直位。术后2周后开始部分负重,4周完全负重。术后5 d开始屈膝练习,术后2周时屈膝至90°,其后逐渐加大屈膝角度,平均2个月达正常。术后4个月开始恢复慢跑,术后半年可以恢复正常体育活动。
1.3 膝关节测量
对所有患者术前进行Beighton评分(Beighton P,Grahame R,Bird H.)和Q角的测量,在标准的屈膝30°侧位片上进行Insall指数[5]测量和滑车发育不良评估(参照 Dejour等的方法[6,7]),在膝关节 CT 上进行胫骨结节-滑车沟距离(TT-TG)的测量[6]。
1.4 随访
术前和术后 1年以上采用 Kujala评分[8],Lysholm评分和 Tegner评分[9]进行评价,双侧膝关节的患者每侧肢体单独评估。同时我们对患者手术满意程度也进行了调查,让患者对最终手术效果选择非常满意、满意或者不满意。
2 结果
手术时间60 ~110 min,(83.8 ±17.4)min。术中出血量5~10 ml。术后常规第2天出院。所有患者无手术并发症发生。36例随访12~36个月,(22.2±8.1)月:32例对手术效果非常满意,3例满意,1例不满意。36例术前后评分比较见表1。80.6%(29/36)的患者在术后6~8个月恢复到受伤前的运动水平。
1例男性患者在术后1年运动中再次髌骨脱位,复发率2.8%(1/36),这名患者术前 Insall指数1.5,Beighton评分 9分,TT-TG为 22 mm,Q角是 20°。97.2%(35/36)的患者存在股骨滑车发育不良,按Dejour的分型方法,97.6%(40/41)的膝关节存在股骨滑车发育不良,2.4%(1/41)为A型,39.0%(16/41)为 B 型,46.3%(19/41)为 C 型,12.2%(5/41)为D型,但各型之间功能评分无显著差异,即未发现股骨发育不良程度对术后功能评分的影响(表2)。Beighton评分(5.2±2.5)分(0~9分),与各功能评分无相关性(P>0.05);Insall指数1.22±0.14(1.02~1.51),与各功能评分无相关性(P>0.05);Q角13.6°±3.9°(5°~20°),与功能评分无相关性(P>0.05),TT-TG 值(13.7 ±4.4)mm(8.1 ~22.0 mm),与功能评分无相关性(P>0.05),见表3。
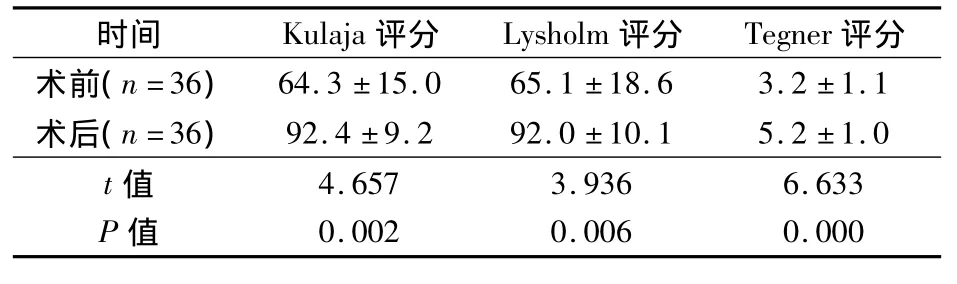
表1 36例术前后评分比较 分

表2 Dejour各型临床评分比较 分

表3 Beighton评分,Insall指数,Q角,TT-TG值与临床评分的相关性分析
3 讨论
MPFL作为髌骨内侧最主要的稳定结构,对防止髌骨外脱位非常重要,虽然复发性髌骨脱位的发生往往是多因素造成,但恢复MPFL解剖完整性越来越多的被人们所重视。MPFL在股骨止点相对较小,而其位于髌骨侧的止点相对较广,呈扇形止在髌骨内缘。为达到解剖重建髌骨侧的止点,髌骨双骨道技术得到采用,髌骨上下双骨道可以使得重建的MPFL呈双束结构,覆盖了止点足迹也在形态上更接近解剖。髌骨双骨道技术多采用横穿髌骨的骨道,即由髌骨内侧缘钻取至髌骨外侧缘的2个平行骨道,骨道的直径 3.2 ~4.5 mm[1]。但髌骨骨道的存在却有可能破坏了髌骨整体的强度,Amis等[2]报道MPFL重建后出现髌骨骨折。孔祥带等[1]报道采用在髌骨内缘用带线铆钉取代骨道的方法来固定移植物,虽然避免了髌骨骨折发生的可能,但显然带线铆钉的固定强度要弱于骨道肌腱袢的强度,并且耗材花费也要高出许多。针对以上情况,我们采用改良的双骨道法:采用直径3.5 mm的较小直径的髌骨骨道,并且调整钻取方向,从髌骨内缘内下向外上方向钻取骨道,使骨道出点位于髌骨表面的内侧1/2,故不会破坏髌骨的整体强度,即经济又安全,所有患者在平均22.2月的随访中没有发生髌骨骨折的情况。
本研究中MPFL重建后2.8%(1/36)的复发率和97.2%(36/37)的患者满意率与孔祥带等[1]报道相符。患者膝关节 Kujala评分由术前(64.3±15.0)分增加到(92.4 ±9.2)分,也与孔祥带等[1]报道术后 Kujala评分 84~92分相当。80.6%(29/36)的患者在术后6~8个月恢复到受伤前的运动水平,说明我们解剖重建MPFL纠正复发性髌骨脱位手术的效果良好。
需要注意的是,髌骨脱位往往是多种因素共同造成的,Q角增大,高位髌骨,TT-TG过大,滑车发育不良,关节松弛等都是髌骨脱位发生的危险因素,如本研究97.6%(40/41)的患者存在滑车发育不良。针对这些高危因素,也有学者提出应采取手段纠正这些解剖和生物力学上的薄弱点,比如通常认为TT-TG值>20 mm的患者应该进行胫骨结节移位来纠正这一畸形,孔祥带等[1]报道采用股骨滑车成形术试图纠正滑车发育不良的情况。我们针对关节松弛,高位髌骨,滑车发育不良和TT-TG过大的患者同样也只进行了单纯MPFL的重建和外侧支持带的松解,虽然并没有纠正以上的高危解剖因素,但术后的效果还是令人满意的,本研究显示术后效果与这些高危因素无相关性,与Steiner等[10]报道是一致的。MPFL解剖重建可能更有利于那些外伤造成MPFL断裂以及先天内侧结构十分薄弱的患者,而有些患者即使重建了MPFL却仍然处在髌骨脱位的高危状态下。本组1例术后1年运动中复发,就具备了数种严重的解剖变异,其Beighton评分为9分,属于关节松弛症的患者,Insall指数为1.5,属于严重的高位髌骨,TT-TG为22 mm,也超过了20 mm的临界点,针对这些复合多种高危因素的患者,或许MPFL重建术需要联合远端重排手术才能较好地防止髌骨脱位复发。
本研究由于没有与其他术式进行直接的对比,很难说明其较其他手术方法更有效。虽然我们没有发现解剖薄弱因素会直接影响术后的临床评分,但可能更加细化和全面的评估,如对关节的肌肉力量,功能评价的评估会更明确地说明患膝情况,有助于我们更加严格地选择MPFL重建的手术适应证。
本研究表明自体股薄肌腱重建MPFL对于纠正髌骨脱位,防止复发十分有效,改良后的髌骨双骨道法也是一种很可靠安全经济的手术方法,可避免术后髌骨骨折的发生并且提供可靠的固定强度。高危解剖因素如高位髌骨、滑车发育不良、关节松弛等情况广泛存在于髌骨复发性脱位的患者中,虽然未发现其严重程度会直接影响手术效果,但当复合危险因素存在时,仅仅重建MPFL的软组织手术可能不足以完全防止髌骨脱位复发。
1 孔祥带,赵金忠.内侧髌股韧带重建的研究进展.中国骨科杂志,2009,29(3):270 -274.
2 Amis AA,Firer P,Mountney J,et al.Anatomy and biomechanics of the medial patellofemoral ligament.Knee,2003,10:215 -220.
3 Shah JN,Howard JS,Flanigan DC,et al.A systematic review of complications and failures associated with medial patellofemoral ligament reconstruction for recurrent patellar dislocation.Am J Sports Med,2012,40(8):1916 -1923.
4 Nomura E,Inoue M,Osada N.Anatomical analysis of the medial patellofemoralligamentofthe knee,especially the femoral attachment.Knee Surg Sports Traumatol Arthrosc,2005,13:510 -515.
5 Insall J,Salvati E.Patella position in the normal knee joint.Radiology,1971,101:101 -104.
6 Dejour H,Walch G,Nove-Josserand L,et al.Factors of patellar instability:an anatomic radiographic study.Knee Surg Sports Traumatol Arthrosc,1994,2:19 -26.
7 黄 旭,马韧石,朱 东,等.股骨滑车发育不良的影像学表现.实用骨科杂志,2011,17(1):47 -56.
8 Kujala UM, Jaakkola LH, Koskinen SK, et al.Scoring of patellofemoral disorders.Arthroscopy,1993,9:159 -163.
9 Tegner Y,Lysholm J.Rating systems in the evaluation of knee ligament injuries.Clin Orthop Relat Res,1985,198(9):43 -49.
10 Steiner TM,Torga-Spak R,Teitge RA.Medial patellofemoral ligament reconstruction in patients with lateral patellar instability and trochlear dysplasia.Am J Sports Med,2006,34:1254 -1261.

