初次复杂全髋关节置换术旋转中心重建策略及临床疗效分析
秦立武 黄相杰 姜红江
山东省文登整骨医院,山东 文登 264400
全髋关节置换术目前是晚期髋关节疾病缓解疼痛和恢复功能的最有效治疗手段之一,随着假体设计水平及手术技术手术器械不断进展和改良,得到越来越多的骨科医生和患者的选择。晚期髋关节疾病发生复杂的病理代偿,骨性髋臼解剖形态出现异常,髋关节解剖旋转中心出现异常。这给髋臼假体如何准确的安装重建理想的旋转中心带来一定难度。髋关节理想旋转中心的重建是恢复正常生物力学,保证假体长期生存率和良好功能的关键因素之一。我院关节外科1995年10月~1999年8月来共实施各类全髋关节置换手术823例1069髋。其中髋关节解剖旋转中心出现异常的患者418例637髋(不含失访病例)。本文采用病例-对照研究,对418例患者进行回顾性分析,探讨复杂全髋置换术中(髋臼重建策略)尽最大程度重建髋臼解剖旋转中心的手术策略,分析髋臼假体旋转中心与解剖旋转中心符合率及术后假体旋转中心的误差对临床疗效的影响。
1 资料与方法
1.1 一般资料
统计418例637髋全髋关节置换术,其中,男198例,女220例,年龄27~81岁,平均48岁,病程16~19个月,平均37.8个月。随访时间26~72个月,平均48个月。髋关节发育不良继发骨性关节炎120例213髋,股骨头坏死143例214髋,陈股骨颈骨折骨不连89例89髋,髋臼骨折并发创伤性关节炎97例97髋,结核性髋关节炎10例10髋,强直性脊柱炎9例14髋。髋臼外展角大于25°200髋,旋转中心外上移位237髋,内移位36髋,股骨头完全脱位163髋。
1.2 研究方法
1.2.1 研究病例纳入标准 所有患者术前术后均拍摄骨盆正位片及包股骨中上段髋臼正侧位片。部分患者进行髋臼CT及三维重建以了解髋臼发育情况。术前测量髋臼外展角,根据Reman三角方法测量髋关节术前旋转中心。术后测量髋臼假体与正常髋关节旋转中心在水平及垂直距离。全髋置换术前X线片示髋臼外展角大于25°或髋关节旋转中心内移或外移位者纳入本次研究中。
1.2.2 手术技术要点 手术在全麻或硬膜外麻醉下实施,90°侧卧位,牢固固定骨盆,常规髋关节后外侧入路,显露至关节囊,充分暴露关节囊的上部、后部及下部,最大限度的切除关节囊髋臼盂唇。后脱位髋关节。最佳显露髋臼,完全切除盂唇及残留的关节囊,将悬于髋臼周缘的软组织牵入髋臼并紧贴臼缘将其切除,应时刻保持刀片在髋臼范围,避免损伤髋臼前后重要组织。用骨刀切除任何突出真性髋臼边缘以外的骨赘。切除股骨头圆韧带及髋臼切迹内的任何软组织。这一操作过程中一般会碰到闭孔动脉分支的活动性出血,需要电凝止血。如髋臼横韧带肥厚增生,自其骨性止点处由前向后部分切除。以髋臼切迹为标志,确定髋臼底,然后用最小号臼锉开始自髋臼切迹向内侧磨削但确保不要穿透内侧壁。随后均使髋臼锉与髋臼开口方向保持一致,以1~2 mm间隔逐步增大髋臼锉型号。反复冲洗髋臼以判断磨削程度和方向,确保髋臼周围磨削均匀。直至有新鲜出血的软骨下骨床并尽可能保留软骨下骨。刮除软骨下囊肿并用股骨头制成的碎屑填充压紧。 最后外展 35°~45°、前倾 10°~20°置入比最后髋臼锉大1~2 mm髋臼假体,如初始稳定不理想,可于髋臼后上向限用2枚螺钉辅助固定。
髋关节骨性关节炎、股骨头缺血性坏死等髋关节晚期疾病发生髋臼内外骨质增生,髋臼变形,关节面硬化,股骨头外移的病理变化,造成旋转中心移位。手术的关键其实就是去除以上病理改变,重置关节中心于解剖位置。技术要点,A:脱位困难者,将关节囊上、下部分尽可能向前做充分松解,彻底切除髋臼后缘增生骨赘,如仍然脱位困难,可先用摆锯行股骨颈截骨,随后用取头器或将股骨头碎成几块取出;B:髋臼切迹标志消失者,切除切迹内增生的骨赘确定髋臼底,或髋臼横韧带为标志定位髋臼切迹,或G型臂X线透视下直接定位;C:股骨头脱位者,是与关节内下方骨赘增生、髋臼外上方骨质破坏有关,需要加深髋臼以使髋臼假体获得充足的良性骨组织覆盖,同时必须去除骨赘,避免产生撞击、活动范围受限甚至脱位;D:大粗隆异常增大或股骨颈变短者,行大粗隆前方或后方部分骨质切除,必要时行大粗隆截骨。
成人髋关节发育不良关节旋转中心重建的难度跟解剖异常程度有关。CroweⅠ型髋臼相对较少的骨性畸形,处理方法基本同骨性关节炎的处理。CroweⅡ、Ⅲ髋臼顶存在大量骨缺损,笔者采取真臼原位小号髋臼假体技术来处理,如果假体臼缘突出骨外5 mm或骨组织覆盖面积少于70%采取自体股骨头坚实结构性植骨技术来加强。CroweⅣ股骨头高位脱位,髋臼发育不全,但上壁一般未被股骨头破坏,笔者采取真臼原位小号髋臼假体技术来重建髋关节旋转中心,其关键技术难点在于确定真臼位置及假体的安装。首先暴露假臼关节囊,分离并部分切除关节囊,循着关节囊向下有一骨脊(位于真臼与假臼之间),其下是真臼卵圆窝的脂肪,顺着卵圆窝的脂肪可定位髋臼横韧带,如仍不能定位可术中透视。髋臼假体安装笔者采取加深髋臼和髋臼假体内移技术来实现。
髋关节内陷症、化脓性关节炎、结核性关节炎、类风湿性关节炎、强直性脊柱炎及部分髋臼陈旧骨折等造成髋臼内陷疾病重建关节旋转中心的原则是:髋臼内壁缺损必须重建,髋臼假体应用完整的骨性髋臼壁支撑,解剖重建。此类患者髋臼内壁通常较薄,轻微磨锉制造粗糙面,大号臼锉磨锉臼周边,通过打压植骨来重建缺损,选择合适或略大臼假体来实现关节中心的重建。
1.2.3 术后康复 术后当天即进行踝关节伸屈活动、下肢肌肉等长收缩练习,24~48 h拔除引流管。低分子肝素常规预防深静脉血栓,预防性应用抗生素7 d。术后第3天摄髋关节正侧位X线片,判断假体位置,位置良好患者使用助行器或双拐辅助行走,患肢部分负重活动,逐渐完全负重。髋臼结构性植骨或骨骼截骨的患者需要4~6周后开始部分负重活动。
1.2.4 随访方法及评估方法 所有患者均于术后1、3、6、12个月及此后每年1次门诊随访。随访内容包括体格检查,骨盆正位片及髋关节正侧位片检查。由同一位医生对X线片进行分析,评估假体磨损、移位、骨溶解及无菌松动情况。由同一位医生根据Ranwant三角测量术前髋关节旋转中心及术后假体旋转中心与解剖旋转中心的在水平、垂直距离差值。计算旋转中心符合率,并对所有患者进行术前术后临床评价,并比较术后旋转中心符合患者与不符合患者临床疗效差异。临床评价采用Haris评分标准,指标包括关节疼痛程度、关节活动度及关节功能。Harris评分大于等于90分为优,80~89分为良,70~79分为中,小于70分为差。
1.3 统计学方法
使用SPSS 16.0统计学软件包处理数据。计量资料数据以均数±标准差()表示,术前、术后 Harris评分的比较采用配对设计资料t检验,两组计量资料的组间比较采用成组设计资料t检验。以P<0.05为差异有统计学意义。
2 结果
全部患者随访15~61个月,平均36个月。截止末次随访未出现假体松动及翻修病例。Haris评分由术前平均 (43.5±5.3)分(28~62 分)增加至末次随访(87.4±3.2)分(78~99 分),差异有统计学意义(t=3.38,P=0)。术后优 539 髋(84.6%),良81髋(12.8%),可17髋,优良率为97.4%。某例某髋术后髋臼假体旋转中心X线片测量结果见表1。将某例某髋全髋置换病例临床Harris评分资料分两组,其髋臼假体旋转中心恢复至理想旋转中心者(A组)与未恢复者(B组)比较,具体见表2。
表1 髋臼假体旋转中心X线片测量结果(,n=637)

表1 髋臼假体旋转中心X线片测量结果(,n=637)
项目 移位距离(mm) 髋数 所占百分比(%)旋转中心水平内移者旋转中心水平外移者旋转中心水平重叠者旋转中心垂直上移者旋转中心垂直下移者旋转中心垂直重叠着大于10小于10等于0大于10小于10等于0100774601658438815.712.172.225.913.161.0
表2 某例某髋全髋置换病例临床Harris评分资料比较()
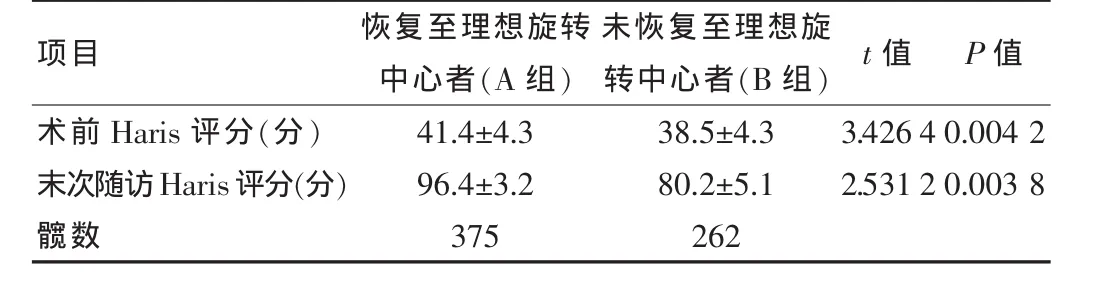
表2 某例某髋全髋置换病例临床Harris评分资料比较()
项目 恢复至理想旋转中心者(A组)未恢复至理想旋转中心者(B组) t值 P值术前Haris评分(分)末次随访Haris评分(分)髋数41.4±4.396.4±3.237538.5±4.380.2±5.12623.42642.53120.00420.0038
3 讨论
目前全髋关节置换术是骨关节医生治疗晚期髋关节疾病主要手术方式,但全髋置换之后的并发症诸如假体松动、脱位、关节疼痛等一直困扰临床医生,也严重缩短关节假体的临床寿命,影响着关节置换后的临床效果。为此,在不断提高假体设计及制作工艺,同时在不断提高、摸索手术技巧。其中全髋关节置换手术中的重建髋臼假体旋转中心的位置引起大部分研究者的极大关注[1-3]。本文采用病例-对照研究,对418例患者进行回顾性分析,分析髋臼假体旋转中心与解剖旋转中心符合率及术后假体旋转中心的误差对临床疗效的影响。结果Haris评分由术前平均(43.5±5.3)分增加至末次随访(87.4±3.2)分。恢复至理想旋转中心者为(96.4±3.2)分,也充分证实了髋臼假体旋转中心是置换后临床疗效的重要影响因素之一。非解剖髋关节旋转中心严重影响了髋关节生物力学平衡,加重了关节面之间、假体骨界面之间应力磨损,直接导致术后肢体短缩,假体磨损松动,临床寿命缩短。Johnston、Stans、史振才等通过实验及临床研究均证实髋臼假体旋转中心外上移位后力学环境明显改变,远期的临床松动率明显高于假体旋转中心的解剖重建[4-5]。
通过回顾性分析,笔者认为髋臼重建的策略应遵循解剖重建的原则,根据晚期髋关节疾病的具体病理变化,采取具体的手术技巧及措施纠正相应的病理改变,找到真的旋转中心,原位重建。髋关节发育不良关节旋转中心重建的难度跟解剖异常程度明显相关。其关键技术难点在于确定真臼位置及假体的安装。髋臼内陷疾病重建关节旋转中心的原则是:髋臼内壁缺损必须重建,髋臼假体应用完整的骨性髋臼壁支撑,解剖重建。
[1]Kuen TS,Sang JC,Dae WK.Comparison of preoperative templating with postoperative assessment in cementless total hip arthroplasty [J].Acta Orthop Scand,2004,75:40-44.
[2]Dearborn JT,HarrisWH.High placement of an acetabular compo-nent insertedwithout cement in a revision totalhip arthroplasty.Re-sults after amean of ten years[J].J Bone Joint Surg Am,1999,81(4):469-480.
[3]Dorr LD,Tawakkol S,Moorthy M.Medial protrusio technique foplacement of porous-coated,hemispherical acetabular componentwith-out cement in a total hip arthroplasty in patients who have acetabuladysplasia[J].J Bone Joint Surg (Am),1999,81(2):83-92.
[4]Anderson MJ,Harris WH.Total hip arthroplasty with insertion ofthe acetabular component without cement in hips with totalcongenital dislocation or marked congenital dysplasia [J].J Bone Joint Surg Am,1999,81:347-354.
[5]Devane PA,Bourne RB,Rorabecc CH,et al.Measurement ofpolyethylene wear in metal-backed acetabular cups [J].Clin Orthop,1999,(319):303-316.

