小管间质性肾炎-眼葡萄膜炎综合征(TINU综合征)1例
马 栋郭承伟刘 玲
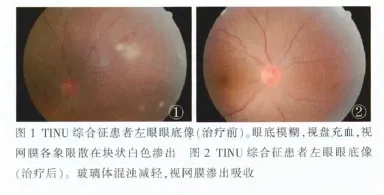
患者,女,40岁,因“反复发热,腰痛伴尿频10余天”入住我院肾内科。入院时患者寒战高热、咽痛、左侧腰痛、小腹隐痛、尿频、无尿痛尿热,夜尿3~4次,全身乏力。实验室检查:尿常规:白细胞35.64个/μl,红细胞8.58个/μl,透明管型(+),粘液丝 532.62 个/μl,细菌 169.62 个/μl,酵母菌 6.47 个/μl。血常规:白细胞10.67×109/L,中性细胞百分比75.6%。血沉48 mm/h。血生化:血钠133 mmol/L。血清免疫学检查:IgA 3 g/L,IgG 14 g/L,IgM 2.7g/L。抗肾小球基底膜抗体、抗髓过氧化物酶抗体、抗蛋白酶3抗体及ANA谱3各项均为阴性。肾内科拟诊为“急性间质性肾炎”。给予全身静脉应用头孢哌酮舒巴坦及左氧氟沙星,1周后因左眼视力下降而请眼科会诊。眼科检查:右眼1.0,左眼0.5。左眼睫状充血,角膜后尘状KP(+++),房水混浊,Tyndall征(+),瞳孔圆,对光反射可,玻璃体内见团块样混浊。眼底模糊,视盘充血,视网膜各象限散在块状白色渗出,黄斑区正常(图1)。右眼未见明显异常。诊断:TINU综合征。眼科局部应用地塞米松球旁注射及妥布霉素地塞米松滴眼液(典必殊)治疗。2周后患者发热、尿频等症状减轻,复查血常规各项检测值均恢复至正常范围。复诊视力:右眼1.0,左眼0.8。左眼前节炎症减轻,仅存少量尘状色素性KP,玻璃体混浊减轻,视网膜渗出吸收(图2)。
讨论
小管间质性肾炎-眼葡萄膜炎综合征,又称TINU综合征(tubulointerstitial nephritis and uveitis syndrome),由 Dobin 于1975年首先报道〔1〕。本病临床以肾脏与眼受累为主要临床特点,肾脏损害表现为多尿、尿频、蛋白尿、血糖正常性(肾性)糖尿、氨基酸尿、显微镜下血尿、尿中出现白细胞、管型等,尿中β2-微球蛋白也可升高。部分患者可有血清尿素氮和肌酐水平升高,多无高血压。眼部主要表现为葡萄膜炎,常发生于肾脏损害数周或数月之后。少数葡萄膜炎与间质性肾炎同时发生或发生于肾脏损害之前。眼部出现眼红、眼痛、视力下降等症状;眼科检查见睫状充血、轻度至重度的前房炎症反应,偶见纤维素性渗出、虹膜结节〔2〕。患者最初常表现为双侧虹膜睫状体炎,以后炎症向后蔓延,引起中间葡萄膜炎和后葡萄膜炎,出现睫状体平坦部雪堤样改变、玻璃体混浊、黄斑囊样水肿、局灶性或多灶性脉络膜炎、视盘水肿和视盘出血、视网膜血管鞘、视网膜出血等。另外,本病常在肾脏损害前出现发热、体重减轻、乏力不适、食欲减退、关节疼痛或肌肉疼痛、恶心、呕吐、头痛等非特异性症状。
关于本病的病因及发病机制,有人认为与感染因素有关,因在部分患者血清中检出抗弓形虫抗体、抗衣原体抗体和抗EB病毒抗体〔3-4〕。最近有研究显示,该病与HLA-DR14抗原有相关性,提示可能有免疫遗传因素参与〔5〕,血清学和肾活组织检查也提示为免疫性疾病;而更多的证据显示,T细胞介导的免疫反应在其发病中发挥重要作用〔2〕。
TINU综合征因病因不同,临床表现差异较大。根据临床表现、理化检查以及抗感染治疗有效的特点,可以认定本例患者与急性感染有关。眼部症状出现在肾脏病变后1周,且单眼发病,发病时即表现为全葡萄膜炎,此种情况较为少见。治疗后,肾与眼部症状同时减轻,提示该病为多系统相关性的疾病。本病治疗通常为全身应用糖皮质激素,但笔者认为在无明显肾功能异常情况下,局部应用糖皮质激素也可取到较好的疗效。值得注意的是,本例患者为左侧肾脏损害,其眼部发病亦为左眼,其间是否具有相关性尚需进一步研究。
[1] Dobrin RS,Vernier RL,Fish AJ.Acute eosinophilic interstitial nephritis and renal failure with bone marrow-lymph node granulomasandanterioruveitis:anewsyndrome[J].AmJMed,1975,59(3):325-333.
[2] 陈浩宇,杨培增.小管间质性肾炎-葡萄膜炎综合征[J].中华眼底病杂志,2002,18(4):325-326.
[3] Stupp R, Mihatsch MJ, Matter L, et al.Acute tubulointerstitial nephritis with uveitis(TINU syndrome)in a patient with serologic evidence for chlamydia inf ction[J].Klin Wochenschr, 1990, 68(19): 971-975.
[4] Grefer J,Santer R,Ankermann T,et al.Tubulointerstitial nephritis and uveitis in association with Epstein-Barrvirus infection[J].Pediatr Nephrol, 1999, 13(4): 336-339.

