老年稳定性心绞痛患者用药及危险因素控制情况的分析
靳 英,李明阳,刘 波,张 伟
(空军总医院干部病房, 北京 100142)
慢性稳定性心绞痛药物治疗的主要目的是预防心肌梗死和猝死,改善生存,减轻症状和缺血发作,改善生活质量。在选择治疗药物时,应首先考虑能否预防急性冠状动脉事件(心肌梗死)和降低病死率,改善患者预后[1,2]。所有患者均应接受控制危险因素处理,预防动脉粥样硬化,以减少死亡率、心肌梗死、卒中等心脑血管事件,使患者获得最佳生活质量并改善预后[1,2]。
本研究旨在通过对空军总医院门诊186例老年慢性稳定性心绞痛患者干预措施实施情况的现状分析,以2007年慢性稳定性心绞痛诊断与治疗指南为主要依据,评价患者目前用药及危险因素控制情况。以更好地指导稳定性心绞痛临床规范治疗,并改善患者预后。
1 对象与方法
1.1 对象
于2010年6月1日至2010年12月1日期间对空军总医院门诊部冠心病患者进行调查,筛选资料完整的稳定性心绞痛患者186例,并将数据进行统计分析。纳入标准:慢性稳定性心绞痛诊断标准,符合 2007年慢性稳定性心绞痛诊断与治疗指南中的诊断标准;既往有陈旧性心肌梗死病史,或经冠状动脉造影或双源 CT检查至少一支冠状动脉狭窄≥50%;年龄≥60岁。排除标准:近1个月内有感染、发热、创伤、烧伤、手术史;活动性结核病或风湿免疫疾病患者;严重心力衰竭,左室射血分数≤35%者;合并严重瓣膜疾病或心肌病;合并严重慢性阻塞性肺病、肺心病或呼吸衰竭患者;已知的肾功能不全,男性血清肌酐>221µmol/L,女性血清肌酐>177µmol/L;已知的肝功能不全,基础肝酶监测正常值的3倍或合并肝硬化;严重造血系统疾病;严重精神病患者;恶性肿瘤患者,脏器移植患者。
1.2 方法
以低密度脂蛋白胆固醇(low-density lipoprotein cholesterol,LDL-C)<2.6 mmol/L,糖化血红蛋白(HbA1c)<6.5%,血压<140/90mmHg(1mmHg=0.133kPa;糖尿病或慢性肾病者<130/80mmHg;65岁及以上老年人的收缩压<150mmHg)分别定义为血脂、血糖、血压达标[1]。
1.3 统计学处理
应用Microsoft Excel Office 2003表格建立患者一般情况及服用药物的资料数据库,采用SPSS 16.0统计软件进行分析。计量资料数据用均数±标准差(±s)表示。计数资料数据以例数(百分比或率)表示,两组间比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结 果
2.1 患者一般情况
进行统计分析的患者186例,女67例,59.0~89.0岁,平均年龄(72.66±7.07)岁,男119例,61.0~90.0岁,平均年龄(74.90±8.73)岁;合并原发性高血压132例(71.0%),男98例,女29例;合并糖尿病或糖耐量异常者 58例(31.2%),男 43例,女 15例,其中糖耐量异常者 2例;有 45例(34.1%)三病共患,男性32例,女性13例;有6例患糖尿病肾病,均为男性,此6例均合并高血压。
2.2 患者药物应用情况
抗血小板药物及硝酸酯类药物使用率较高,分别为87.1%,84.9%;他汀类药物使用率68.8%,居第三;β受体阻滞剂、血管紧张素转换酶抑制剂/血管紧张素受体拮抗剂(angiotensin-converting enzyme inhibitors/angiotensin-receptor blockers,ACEI/ARB)、钙离子拮抗剂(calcium channel blocker,CCB)使用率较低,分别是54.8%,50.0%和48.4%。不同性别组间药物使用率差异无统计学意义(P>0.05;表1)。

表1 老年慢性稳定性心绞痛患者药物使用情况Table 1 Drugs usage in elderly patients with chronic stable angina [n(%)]
2.3 患者冠心病危险因素控制情况
表2显示,所调查的186例患者中LDL-C达标65例,达标率 34.9%(65/186);合并糖尿病及糖耐量异常患者 HbA1c达标 25例,达标率 43.1%(25/58);合并高血压患者血压达标 77例,达标率58.3%(77/132)。血脂、血糖及血压三个重要的危险因素控制达标率在不同性别组间差异无统计学意义(P>0.05)。
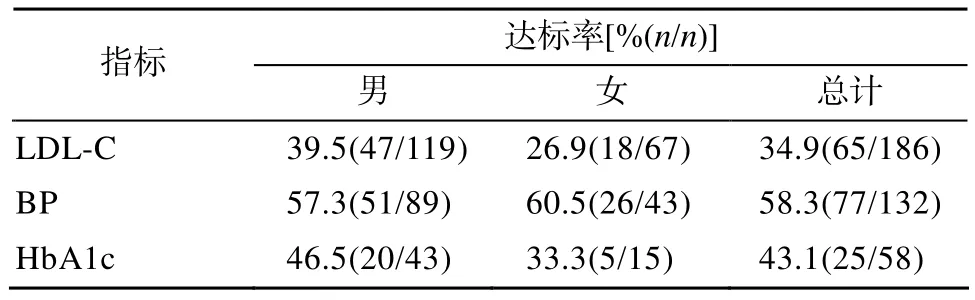
表2 老年慢性稳定性心绞痛患者危险因素控制情况Table 2 Control status of risk factors in elderly patients with chronic stable angina
3 讨 论
目前用于治疗稳定性心绞痛的药物很多,一般包括[1]抗血小板药物、β受体阻滞剂、ACEI/ARB、他汀类、CCB及硝酸酯类药物。尽管各类药物证据确凿,效益明确,多个指南推荐。但在临床的应用状况仍不尽如人意,广泛存在着药物使用不足的现象。而多重危险因素综合干预是改善患者预后的有效手段,包括积极稳妥地控制血糖、严格控制血压水平、积极控制血脂达标、合理应用阿司匹林及积极改善生活方式等[1,2]。本调查显示国内老年慢性稳定性心绞痛的治疗及各危险因素控制达标情况远未达到指南要求。
3.1 治疗心绞痛的药物应用情况
3.1.1 ACEI/ARB 各国指南推荐在明确冠状动脉疾病的患者中使用 ACEI[1,2]/ARB[2]类药物,而本调查中 ACEI/ARB类药物使用率较低,仅为 50.0%(93/186),可能因所调查的病例中部分为低危患者有关。另外未合并高血压也是医师或患者放弃应用此类药物的另一重要原因。
3.1.2 β受体阻滞剂 β受体阻滞剂是唯一既能减轻症状,又能改善预后的药物,只要无禁忌证,应列为稳定性心绞痛的初始药物[1-4]。
在自由供水阶段,机械化的施工手段和测量仪器广泛用于水利建设和水资源管理,大大提高了水资源的开发能力和水文的监测精度,为精确调控水资源提供了技术支撑。然而,在中国许多农村,水流的测量还主要通过目测或估算进行,已经不能适应人水关系发展对机械化生产力的要求。
本调查中,186例老年慢性稳定性心绞痛患者中β-受体阻滞剂使用率 54.8%(102/186),不同性别间药物使用率无差别。其中近50%的患者未使用此类药物,而且使用此类药物的患者全部未达到靶剂量及目标心率,可知目前β受体阻滞剂并未被充分使用。调查显示几乎全部医患双方对β-受体阻滞剂的靶剂量及目标心率均难以接受,医患双方均对药物使用不足负有责任,似乎医师方面是其中更重要的原因。
3.1.3 CCB、硝酸酯类药物 CCB与硝酸酯类药物均能有效的抗心肌缺血的发作,可以作为β受体阻滞剂的替代药物或联合用药[1]。部分CCB还有抗动脉粥样硬化、改善冠状动脉内皮功能的作用[5],而长效CCB亦能够降低主要终点事件的发生率[1],合并高血压的冠心病患者可应用长效 CCB作为初始治疗药物。
本调查中 CCB、硝酸酯类药物使用率分别为48.4%(90/186)、84.9%(158/186),硝酸酯类药物使用率为较高,可能与该药物能有效迅速缓解症状、控制血压有关。CCB类药物使用率偏低,可能与患者年龄较大、合并疾病多、使用药物种类偏多、容易引起体位性低血压或餐后低血压等不耐受情况而停药有关。
3.2 危险因素控制情况
有研究报道死于冠心病的患者中80%为大于65岁的老年患者[6],因此对老年冠心病患者积极干预危险因素至关重要。
3.2.1 血脂 自1994年4S试验 (北欧辛伐他汀生存研究)[7]结果发表以来,他汀类药物在冠心病及血脂异常治疗中占据了不可缺少的重要地位,经历了循证医学近十几年的检验。冠心病患者血脂控制情况以LDL-C为第一靶标,指南推荐LDL-C的目标值应<2.60mmol/L。对于极高危患者,治疗目标值更低。HPS[8]及 PROVEITTME22[9]等多个大型随机双盲对照研究,提示强化他汀治疗可获得更大的临床获益。
3.2.2 血糖 稳定性冠心病患者血糖管理的核心策略强调早期干预与平稳降糖[10]。本调查中选择HbA1c为观察指标,可反映患者一段时间内血糖控制水平。本次调查的186例患者中合并糖尿病(56例)或糖耐量异常(2例)的患者58例,HbA1c达标率43.1%(25/58)。如果调整靶值为<7.0%[10],则达标率升至75.9%(44/58)。
3.2.3 血压 血压下降可以使心血管疾病的发病率和死亡率均降低,归功于血压降低,而与采用何种药物无关,强调尽早干预、联合用药、有效降压、降压达标[11,12]。
本研究中选择血压靶值:65岁以下患者<140/90mmHg,合并糖尿病或慢性肾病者<130/80mmHg;65岁及以上老年人的收缩压<150mmHg[13]。186例老年慢性稳定性心绞痛患者合并高血压者总计 132例,血压控制达标率 58.3%(77/132),其中合并糖尿病肾病者6例,仅2例血压控制达标。
本调查提示,老年稳定性冠心病患者的药物使用不足,是危险因素控制欠佳的最主要原因。而药物使用不足的根本原因在于医患双方对药物与疾病的认识不足,同时与患者随年龄的增长、疾病加重增多、社会经济等多方面原因有关,期待进一步的工作改善。
[1]中华医学会心血管病学分会, 中华心血管病杂志编辑委员会. 慢性稳定性心绞痛诊断与治疗指南[J]. 中华心血管病杂志, 2007, 35(3), 195-206.
[2]Fraker TD Jr, Fihn SD, Gibbons RJ,et al. 2007 chronic angina focused update of the ACC/AHA 2002 Guidelines for the management of patients with chronic stable angina: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines Writing Group to develop the focused update of the 2002 Guidelines for the management of patients with chronic stable angina[J].Circulation, 2007, 116(23): 2762-2772.
[3]Gibbons RJ, Abrams J, Chatterjee K,et al. ACC/AHA 2002 guideline update for the management of patients with chronic stable angina-summary article: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines(Committee on the Management of Patients with Chronic Stable Angina)[J]. Circulation,2003,107(1): 149-158.
[4]Nick F, Hege U, Joanne E,et al. What is the place of β-blockade in patients who have experienced a myocardial infarction with preserved left ventricular function? Evidence and (mis) interpretation[J]. Prog Cardiovas Dis, 2002, 44 (4):243-250.
[5]袁淳梁, 童 梅. 从最新循证医学试验看降压药物在冠心病治疗中的进展-ACTION、CAMELOT、PEACE研究带来的启示[J]. 世界核心医学期刊文摘•心脏病学, 2005,1(5): 9-12.
[6]朱建华, 耿隽超. 他汀在冠心病二级预防中的作用[J]. 心血管病学进展, 2009, 30(4): 535-538.
[7]The Scandinavian Simvastatin Survival study Group.Randomised trail of cholesterol lowering in 4444 patients with coronary heart disease:the Scandinavian Simvastatin Survival Study (4S)[J]. Lancet, 1994, 344(8934): 1383-1389.
[8]Heart Protectin Study Collabarative Group.MRC/BHF Heart Protection Study of cholesterol lowering with simvastatin in 20536 high-risk individuals:a randomised placebocontrolled trial[J]. Lancet, 2002, 360(1): 7-22.
[9]Cannon CP, Braunwald E, McCabe CH,et al. Intensive versus moderate lipid lowering with statins after acute coronary syndromes[J]. N Engl J Med, 2004, 350(15):1495-1504.
[10]胡大一, 郭艺芳, 孙艺红. 稳定性冠心病患者血糖管理的中国专家共识(修订版讨论稿)[J]. 心脑血管病防治杂志,2010, 10(1), 4-9.
[11]Committee G. 2003 European society of hypertension-European Society of cardiology guidelines for the management of arterial hypertension[J]. Hypertension, 2003,21(6): 1011-1053.
[12]Mancia G, De Backer G, Dominiczak A,et al. 2007 Guidelines for the management of arterial hypertension: The Task Force for the Management of Arterial Hypertension of the European Society of Hypertension( ESH) and of the European Society of Cardiology(ESC)[J]. Hypertension,2007, 25(6): 1105-1187.
[13]中国高血压防治指南修订委员会. 中国高血压防治指南2010[J]. 中华高血压杂志, 2011, 19(8), 701-743.

