一期病灶清除植骨融合前路固定与后路固定治疗脊柱结核的临床研究
李 卓,刘 威,姚黎明,刘丰胜,王林峰
(1.河北省胸科医院骨科,河北石家庄 050041;2.河北医科大学第三医院脊柱外科,河北石家庄 050051)
一期病灶清除植骨融合前路固定与后路固定治疗脊柱结核的临床研究
李 卓1,刘 威1,姚黎明1,刘丰胜1,王林峰2
(1.河北省胸科医院骨科,河北石家庄 050041;2.河北医科大学第三医院脊柱外科,河北石家庄 050051)
目的探讨一期病灶清除植骨融合前路固定与后路固定手术的优缺点,选择脊柱结核的最好治疗方案。方法选取2007年5月—2011年6月采用一期病灶清除植骨内固定术治疗的18例脊柱结核患者的临床资料,将其按前路固定与后路固定分为A、B 2组,所有患者均行X线片、CT及MRI检查,影像学诊断明确,术后病理诊断结核。分别记录手术时间、出血量、术后神经恢复、矫形效果、植骨融合等情况。术后随访时间均不少于12个月。结果2组手术时间、矫形率及出血量差异有统计学意义(P<0.05)。植骨融合时间、神经恢复及术后并发症发生率差异无统计学意义(P>0.05)。临床治愈率差异无统计学意义(P>0.05)。结论脊柱结核根据病灶的部位、范围以及是否累及椎管等特点,选择合适的手术方式,一期完成病灶清除、植骨和内固定,前路固定手术时间和出血量均少于后路固定,在神经恢复、植骨融合时间、术后并发症发生率及临床效果方面与后路固定无明显差别,但后路固定的矫形效果优于前路固定。
结核,脊柱;内固定器;治疗结果
脊柱是肺外结核常见好发部位,在骨与关节结核中发生率最高。脊柱结核可发生于任何年龄,发病部位以腰椎最多,胸椎次之,颈椎较少,以椎体结核多见。脊柱结核治疗的目的是治愈病灶、重建脊柱稳定性、恢复脊髓功能、早日康复。病灶清除术一直是脊柱结核最基本的手术方法。病灶清除,重新建立脊柱稳定性是脊柱结核治疗的关键。脊柱结核一期病灶清除、植骨融合、前路或后路内固定治疗脊柱结核的方法已广泛应用于临床并且取得肯定的临床效果。但在一期病灶清除植骨融合选择前路固定还是后路固定问题上,一直存在争议。本研究对我院采用一期病灶清除、植骨融合前路固定和后路固定脊柱结核患者的临床资料进行回顾分析,比较采用一期病灶清除植骨前路固定与后路固定手术的优缺点,主要从2种手术方法的手术时间、出血量、并发症、神经恢复、矫形效果及临床效果进行比较,以选择脊柱结核的最好治疗方案,为临床医生选择治疗手术方式提供一定的临床依据,使脊柱结核患者达到最好的治疗效果。
1 资料与方法
1.1 一般资料:2006年5月—2011年6月我院收治的脊柱结核患者18例。将一期前路病灶清除植骨前路内固定的患者设为A组12例,男性8例,女性4例,年龄19~69岁,其中胸椎6例,腰椎3例,胸腰段2例,腰骶段1例;将采取后路内固定+前路病灶清除的患者设为B组6例,男性4例,女性2例,年龄17~68岁,胸椎4例,腰椎2例。
1.2 手术方法:对18例患者分别采取前路病灶清除前路内固定术(图1)与前路病灶清除后路内固定术(图2)。脊柱前路病灶清除植骨内固定术,入路一般选择右侧进入,左侧斜卧位或斜卧体位。穿刺抽脓送培养,减压后切开脓肿腔,彻底清除脓液、结核肉芽组织和干酪样的坏死组织。C型臂X线机定位病变椎体,结扎胸、腰椎节段性血管后显露椎体,如显露骶椎时需要结扎腰升静脉。切除病变椎体及上下缘硬化骨,切除坏死的椎间盘组织,清除椎管内压迫硬脊膜的坏死肉芽及脓肿,进行脊髓彻底减压达到硬膜囊充分膨起。脊柱前路病灶清除后路内固定术,先采取俯卧位后路手术,C型臂X线机定位后,做相应节段的后正中切口,充分显露病变椎体相邻正常椎体的椎板、椎弓根,按照椎弓根钉棒系统常规内固定的基本方法在结核病灶的上下相邻正常椎体内植入4枚椎弓根螺钉,如果破坏后柱稳定性的长节段患者选择8枚椎弓根螺钉固定,对于有神经症状的患者进行后路减压,注意探查神经根有无受压迫。重新采取侧卧位,根据椎体破坏的情况及脓肿的情况进行前方彻底病灶清除,上下椎体凿出植骨床,根据植骨床的大小取髂骨进行植骨,或椎体融合器,植入后应有适当压力。反复冲洗病灶后置利福平粉剂。

图1 胸8~9椎体结核前路病清植骨融合内固定术后X线片
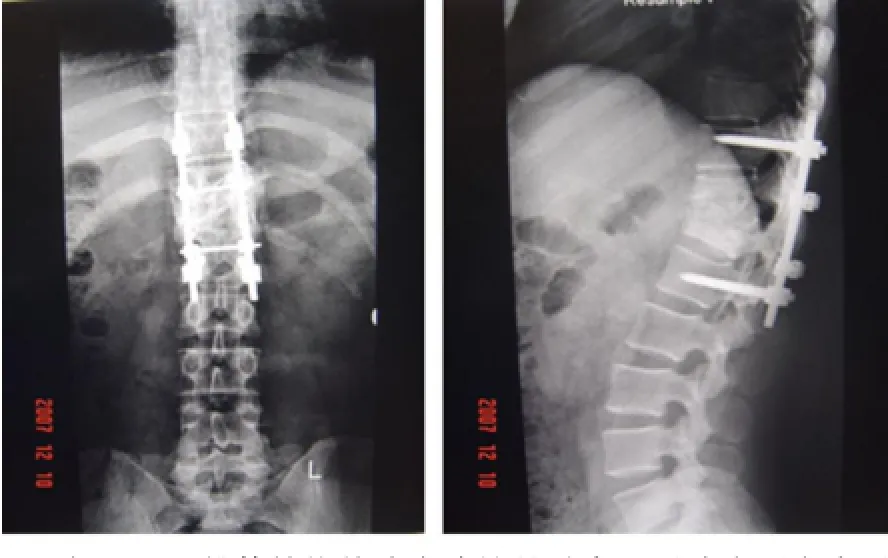
图2 胸11~12椎体结核前路病清植骨融合+后路内固定术后X线片
1.3 围手术期的处理:全部患者术前术后均摄脊柱正侧位X线片、CT及MRI检查。术前联合用抗结核药物治疗1~2周,通常联合使用4种以上抗结核菌药物,异烟肼+利福平+乙胺丁醇+吡嗪酰胺。术后1周左右佩戴支具协助患者下床活动,随着患者锻练的加强及病情的恢复,术后2周左右,可做一般性自主活动,术后3周左右去户外活动,逐渐增大活动量,8个月内需在穿戴支具保护下活动。术后常规抗结核药物治疗12~18个月,定期复查肝功能、血清蛋白、血沉、血常规和X线片,必要时复查CT。
1.4 疗效评定:①脊柱结核治愈标准[1]为术后半年患者结核症状无复发;红细胞沉降率在正常值范围;X线片显示病变椎体已经骨性愈合;恢复正常的活动和轻工作3~6个月。②神经功能恢复按Frankle分级标准。③植骨融合标准[2],达到以下条件为完全植骨融合,植骨的接触面没有间隙,有明显骨小梁的通过,屈伸侧位X线片上移动不超过3°。1.5 随访:本研究术后随访12~26个月,平均18个月。
1.6 统计学方法:应用SPSS13.0统计软件进行数据分析,计量资料以±s表示,组间比较采用t检验,计数资料以百分率表示,组间比较采用χ2检验。P<0.05为差异有统计学意义。
2 结 果
2.1 手术时间及出血量:A组手术时间及出血量均明显少于B组,差异有统计学意义(P<0.05),见表1。

表1 2组手术资料比较
2.2 神经功能恢复:A组神经症状患者5例,术后完全恢复4例,改善1例,完全恢复率80.0%(4/5)。B组神经症状患者4例,术后完全恢复3例,改善1例,完全恢复率75.0%(3/4)。2组完全恢复率差异无统计学意义(χ2=0.032,P>0.05)。2.3 脊柱后凸畸形矫正:术前脊柱后凸角度≥60°时,前路、后路术后后凸角矫正度数分别是19.5°和32.3°,矫形率分别是(57.1±12.3)%(A组)和(73.6±15.6)%(B组),B组矫形率高于A组,差异有统计学意义(χ2=2.459,P<0.05)。
2.4 临床治愈及植骨融合时间:术后随访病灶全部达到治愈,无复发。内固定位置正常,无移位,畸形矫正满意。植骨均已显示骨性愈合。A组植骨融合时间5~15个月,平均(8.5±1.3)个月;B组植骨融合时间6.5~12个月,平均(8.3±1.4)个月。2组植骨融合时间差异无统计学意义(χ2=0.300,P>0.05)。
2.5 并发症:A组出现胸腔积液1例,术后持续大腿前侧疼痛1例,无内固定松动,未出现窦道,切口愈合良好,并发症发生率16.6%(2/12);B组胸腔积液1例,并发症发生率16%(1/6)。2组术后并发症发生率差异无统计学意义(χ2=0.000,P>0.05)。
3 讨 论
脊柱结核约占所有骨关节结核患者的51%~75%[3]。有效的药物治疗是杀灭结核杆菌、治愈脊柱结核的根本措施,多数脊柱结核应用合理的抗结核药物治疗及全身营养治疗均可治愈[4]。然而,脊柱结核常产生椎体的破坏、脊髓神经损伤、后凸畸形等严重后果,仅靠药物治疗不能解决问题。
病灶清除植骨融合内固定术是公认的治疗脊柱结核的标准方案,重建矫正后凸畸形和脊柱的稳定性是手术成败的关键[5]。一期前路病灶清除植骨融合内固定术可以在一个切口完成所有的手术操作,避免二次手术的创伤。Yilmaz等[6]采用前路内固定治疗脊柱结核患者11例,随访16个月无1例复发,说明内固定物并不能增加脊柱结核的复发风险。一期前路病灶清除植骨后路椎弓钉内固定术,在病灶清除的同时,使用可靠的内固定,促进植骨融合,矫正脊柱后凸畸形。
脊柱结核内固定方式选择应根据患者的病情、身体和经济状况结合各种内固定系统的设计理念,以及术者对手术方式的熟练程度等因素综合分析后决定,做到具体情况具体分析,选择个性化的最佳手术方案[7],选择创伤最小、疗效显著的治疗方案。
本研究显示2组骨性融合的时间及神经功能恢复情况相当(P>0.05),A组手术时间短于B组,术中出血量少于B组,后凸矫形率低于B组(P<0.05)。笔者认为:①脊柱结核病灶清除只是相对彻底,常遗留硬化骨或感染骨。如前路内固定于这些骨组织上易出现植骨难于融合及松动脱落等并发症;假如固定在相邻正常的椎体上以避开病椎,则需延长切口,延长手术时间,使出血量增多,增大手术风险。②前路内固定是脊柱的前、中柱的固定,起主要支撑作用,而后路属三柱固定,起张力作用。为加大矫形的力度后路内固定可增加椎弓根钉数目,不会影响到前路的手术操作及效果。在椎体累及数目较多、后凸角度大时,前路钉-棒(板)的支撑力则难以达到后路矫形的效果。后路内固定不但能够大幅度地矫正脊柱后凸畸形,还能够矫正冠状面的畸形,而前路钉-棒(板)系统虽然可以矫正冠状面的畸形,但其操作困难且效果不如后路理想。因此,B组矫形率会明显优于A组。③2组植骨融合时间差异无统计学意义,但B组是三柱固定,前、后方植骨融合,其融合及稳定性较A组更佳。
综上所述,脊柱结核的手术治疗应在术前和术后正规、足量、全程抗结核化疗的基础上,配合全身支持治疗,增强免疫力后择期手术。根据病灶的范围、部位、是否侵犯椎管等特点,选择合适的手术方式。单纯从临床治愈效果观察,本研究2种手术方式差异无统计学意义,对于治疗的远期效果、复杂病变及跳跃椎结核患者的治疗还需同仁们的进一步研究。
[1] 王自立,王骞.脊柱结核的手术策略[J].中华骨科杂志,2010,30(7):717-713.
[2] LEE CK,VESSA P,LEE JK.Chronic disabling low back pain syndrome caused by internal disc derangements.The results of discexcision and posterior lumbar interbody fusion[J].Spine,1995,20(8):356-361.
[3] 吴启秋,林羽.骨与关节结核[M].北京:人民卫生出版社,2006:36-37.
[4] 郝定均,温世明,何思敏,等.前路一期病灶清除植骨内固定手术治疗胸腰椎结核[J].中华骨科杂志,2001,7(4):277-303.
[5] 毕大卫,费骏,许超,等.重建脊柱稳定性对胸腰椎结核手术治疗的临床意义[J].脊柱外科杂志,2003,25(1):215-217.
[6] YLIMAZ C,SELEK HY,GURKAN I,et al.Anterior instrumentation for the treatmentofspinal tuberculosis[J].JBone Joint Surg,1999,81(9):1261-1267.
[7] 徐建中.脊柱结核的治疗方案存在仁智之争[J].中华骨科杂志,2011,31(4):394-399.
(本文编辑:赵丽洁)
R529.23
B
1007-3205(2012)08-0937-03
2012-06-26;
2012-07-06
李卓(1975-),男,河北隆尧人,河北省胸科医院主治医师,医学硕士,从事骨科疾病诊治研究。
10.3969/j.issn.1007-3205.2012.08.024

