预存式自体输血在产科RH(D)阴性输血治疗中的应用
甘建玲
(萍乡市妇幼保健院输血科,江西 萍乡 337055)
预存式自体输血在产科RH(D)阴性输血治疗中的应用
甘建玲
(萍乡市妇幼保健院输血科,江西 萍乡 337055)
目的了解产科Rh(D)阴性孕妇预存式自体输血的临床效果观察。方法对14例Rh(D)阴性孕妇在产前3周内进行自体储血1~2次,每次采血300ml或600ml,采血期间嘱咐其加强营养,并对孕妇采血前后及输血前后各项实验指标进行监测比较。结果14例孕妇抽血前后的实验检测指标无显著性(P>0.05)。8例Rh(D)阴性孕妇根据出血量进行自体输血各实验检测指标比较,出血量在600~1000ml,≥2500ml的产妇输注自体血及异体血后,血红蛋白和红细胞压积变化无显著差异性(P>0.05)。出血量1000~2500ml之间的孕妇,其血红蛋白和红细胞压积变化有显著差异性(P<0.01)。结论采血过程中及采血后孕妇及胎儿生命体征平稳,皆无献血反应,因此孕妇预存式自体输血是一种安全有效的治疗措施,值得临床推广。
产科;预存式自体输血;RH(D)阴性血型
输血治疗是产科孕妇大出血临床治疗和抢救不可替代的手段。国内血液供应紧缺矛盾日显突出。自体输血是保护血液资源,缓解血液供应紧张的矛盾,特别是Rh(D)阴性血液的有效途径。国内对择期手术患者已逐渐开展预存式自体输血,报道很多,但对于产妇预存式自体输血的研究较少。我院近2年对14例Rh(D)阴性产妇进行了预存式自体输血,取得满意效果,现报告如下。
1 材料与方法
1.1 对象 14例Rh(D)阴性产妇均为我院产科及保健科待产孕妇,均有预存式自体输血适应证,自身条件符合病例选择标准,年龄在22~34岁,平均年龄28岁,体重 55~75kg,平均为63kg,孕周35~40周,均无输血史。
1.1.1 适应证 前置胎盘、产后出血史的剖宫产、妊娠合并多发性子宫肌瘤等有产后出血的高危因素、Rh(D)阴性稀有血型产妇。
1.1.2 病例选择标准 产妇知情了解自体输血的利弊,同意并签署输血知情同意书;全身状态良好,无其他疾病;体重45kg以上;血红蛋白(Hb)>110 g/L,红细胞压积(HCT)>34%;血小板(PLT)>100×109/L,出凝血功能正常[1]。
1.2 方法 预计孕妇分娩前3周内开始采集自体血,采血期间嘱咐孕妇加强营养,采血前检查血常规,根据孕妇身体状况每次采血200ml或300ml,对预计出血量较多如前置胎盘的孕妇,间隔一周后再次采血。采血过程中密切监测孕妇血压和心率,观察孕妇献血反应,同时进行胎心监护。采血完毕后,嘱咐患者在血袋上签下自己的姓名并按下手印,采集血液于4℃冰箱存放,根据病情于术中或术后回输。20min后重复监测母婴生命体征。
1.3 自体血回输标准 失血量≥600ml的孕妇[2],Hb≤100g/L。
1.4 统计学处理 采血前、后和自体血回输后各项血液指标比较采用t检验。
2 结果
2.1 采血过程中及采血后母胎情况 采血过程顺利,孕妇及胎儿生命体征平稳,皆无献血反应。
2.2 自体血回输情况 有8例Rh(D)阴性患者进行了血液的回输,而6例患者由于出血量少,产妇生命体征平稳,无组织缺氧症状,未行血液回输。对于未回输的血液,我们从血液资源考虑,可经产妇同意,送血站检测合格后供应临床,患者不同意者经患者同意签字后进行销毁。
2.3 14例孕妇抽血前、后的实验检测指标 如表1所示。从表1可以看出各项血液指标无差异显著性(P>0.05)。
2.4 8例产妇在手术期间有输血指征,根据其出血量及其回输血前后各检测实验指标变化如表2所示。从表2中数据分析,根据出血量复查回输血前后血常规,比较血红蛋白和红细胞压积变化,出血量在600~1000ml,≥2500ml的产妇输注自体血及异体血后,血红蛋白和红细胞压积变化无显著差异性(P>0.05)。出血量 1000~2500ml之间的孕妇,其血红蛋白和红细胞压积变化有显著差异性(P<0.01)。
2.4 新生儿随访 新生儿出生体重2700~4000g,Apgar评分9~10分,1个月后随访婴儿发育良好。
表1 14例患者采血前后血液指标变化(±s)

表1 14例患者采血前后血液指标变化(±s)
时间 Hb RBC Hct(%) RDW PLT采血前采血后122.60±13.76 119.00±14.16 4.23±0.17 4.15±0.19 36.00±0.04 42.00±0.03 12.70±0.16 12.33±0.17 189.30±53.03 191.60±53.34
表2 8例产妇不同出血量各实验检测指标变化(±s)
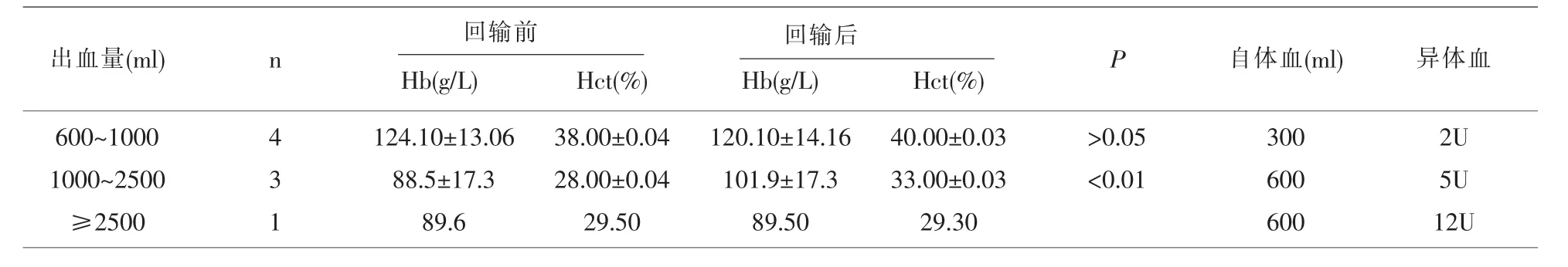
表2 8例产妇不同出血量各实验检测指标变化(±s)
?
3 讨论
出血量600~1000ml孕妇其血红蛋白和红细胞压积无显著差异性可能与孕妇本身的血容量有关,因为孕妇的血容量较正常人高30%~45%,因此,其机体也不会受到影响。出血量≥2500ml的产妇,其回输前后血红蛋白和红细胞压积无明显变化可能与相对合并输注较多的库血有关。而出血量1000~2500ml之间的孕妇,其血红蛋白和红细胞压积变化有明显改变可能病例太少,有待进一步研究。
自体输血有预存式、稀释式和回收式三种方式,选择何种方式需要根据患者的身体状况、设备条件和技术等因素来定。据文献报道[3],应用预存式自体输血可使85%的择期手术患者不需要输注异体血。孕妇能否实施自体输血,Kruskall[4]认为,妊娠末3个月的孕妇进行预存式自体输血对其生理影响极小,由于中晚期孕妇有血容量及红细胞增多的生理变化,红细胞压积正常的孕妇,可以耐受失血量1000~1500ml而不至于对胎儿造成威胁[5]。因此预存式自体输血对于孕妇输血治疗最为合适。
本文共14例孕妇在产前3周内分别采血300~600ml,采血过程顺利,孕妇血压和脉搏基本无变化,胎心监护正常。14例孕妇有8例因术中出血量大而回输了血。并且自体输血后随访母婴结局良好,证明自身输血在孕妇中是安全可行的。为提高自体输血的安全性,采血前要注意对孕妇做好沟通和解释工作,避免因紧张、恐惧心理而引起献血反应,严格控制病例选择标准,采血过程密切监测孕妇生命体征和胎心,防止细菌污染,注意贮血温度监测且在控。预存式自体输血是减少异体输血并发症的一种安全有效的治疗方法,可避免异体输血存在同种免疫和传播疾病等潜在危险,也是缓解血源紧张的有效途径,特别是稀有血型患者的输血。因此,临床对符合条件的产妇开展预存式自体输血,特别是对稀有血型的产妇,具有推广价值。
[1]吕 鹏.最新输血技术学[M].北京:人民卫生出版社,1994:31-32.
[2]华海英,马桂英.宫外孕自体血回输的应用价值探讨[J].中国妇幼保健,2007,18(22):2544-2545.
[3]Carless P,Moxey A,O.Connell D,et al.Autologous transfusion techniques:a systematic review of their efficacy[J].Transfus Med,2004,14(2):123-144.
[4]Kruskall MS.Controversies in transfusion medicine.The safety and utility of autologous donations by pregnant patients:pro[J].Transfusion,1990,30(2):168-171.
[5]杨成民.基础输血学[M].北京:中国科学技术出版社,2001:354-357.
R457.1+2
B
1674-1129(2012)04-0359-02
10.3969/j.issn.1674-1129.2012.04.016
江西省自然科学基金项目,编号:2010ZDS01800

