小剂量昂丹司琼联合地塞米松防治腹腔镜胆囊切除术后恶心呕吐
张 辉 潘学文 梁敏运 浙江省湖州市第一人民医院 湖州 313000
腹腔镜胆囊切除术(TVLC)创伤小,术后恢复快,患者疼痛常不明显,但术后恶心、呕吐(PONV)的发生率较高,增加了患者的痛苦。近年来应用昂丹司琼防治PONV取得满意疗效,但此药价钱昂贵,用量大,使临床使用受到一定限制。本研究探讨小剂量昂丹司琼联合地塞米松与单用常规剂量昂丹司琼防治腹腔镜胆囊切除术后恶心呕吐的效果,现报道如下。
1 临床资料
选择行择期腹腔镜胆囊切除术患者90例,无全身麻醉史,近期未使用与PONV有关的药物,年龄20~65岁,术前检查肝、肾及电解质未见明显异常。随机分为A、B、C三组,三组患者性别、年龄、体质量差异无统计学意义(P>0.05),具有可比性,见表1。
表1 三组一般情况(±s)
表1 三组一般情况(±s)
组 别 n/例 性别(男/女) 年龄/岁 体质量/kg A 组 30 16/14 50.4±1.6 53.7±4.8 B 组 30 20/10 48.6±2.0 58.6±3.5 C 组 30 18/12 49.8±1.8 57.4±5.3
2 方法
2.1 麻醉方法 术前常规禁食饮8~12h;术前30min放置胃管;麻醉前5min静注阿托品0.5mg;麻醉选择气管内插管静吸复合全麻;麻醉诱导均用异丙酚1.5~2mg/kg、卡肌宁 0.6mg/kg、芬太尼 5μg/kg;手术开始后追加芬太尼2μg/kg,麻醉维持吸入2%异氟醚,并用卡肌宁0.4mg/kg/h维持肌松;呼吸控制为容控模式(潮气量 8~10mL/kg,频率 10~14次/分),PetCO2在 35~45mmHg,CO2气腹压力在 10~14mmHg。手术结束时用血管钳将穿刺口撑开尽量排尽腹腔内积气。术毕常规应用新斯的明1mg、阿托品0.5mg拮抗肌松;待麻醉完全清醒后拔除胃管,术后次日恢复饮食。所有患者术后均未使用镇痛药物。
A组于麻醉诱导后(T1)和手术结束前(T2)分别静注生理盐水2mL;B组在T1静注生理盐水2mL,T2静注昂丹司琼150μg/kg;C组在T1静注地塞米松150μg/kg,T2静注昂丹司琼50μg/kg。观察术后三组24h患者PONV发生情况及严重程度。恶心评分为:0度,无恶心;Ⅰ度,轻度恶心;Ⅱ度,中度恶心;Ⅲ度,严重恶心。呕吐分为:0度,无呕吐;Ⅰ度,1~2次/24h;Ⅱ度,3~5 次/24h;Ⅲ度,>5 次/24h。
2.2 统计学方法 恶心呕吐程度均以其最严重者进行分析。恶心呕吐发生率和构成比用χ2检验,用SPSS10.0软件包进行处理,以P<0.05为有统计学差异。
3 结果
A、B、C三组麻醉维持时间分别为(42.3+5.2)min、(46.2+3.3)min和(47.3+5.5)min。三组术后24小时恶心、呕吐发生情况见表2。
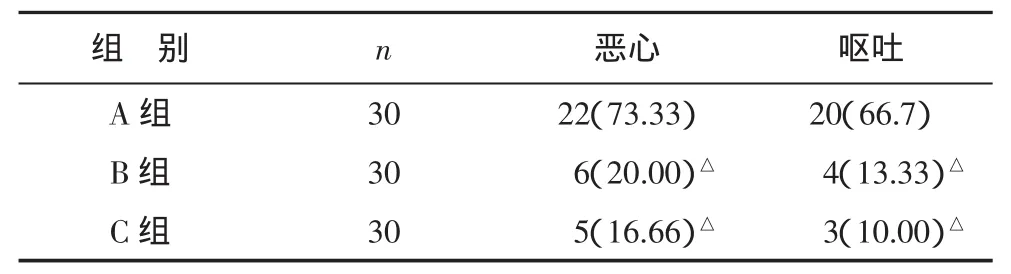
表2 三组术后24h恶心、呕吐发生比较 例(%)
4 讨论
PONV是腹腔镜胆囊切除术最常见的并发症,其发生率可高达53%~72%[1]。
昂丹司琼为5-HT3受体拮抗药,能拮抗外周和中枢5-HT3受体,从而阻断5-HT3受体引起的迷走神经兴奋所致的呕吐反射,抑制迷走神经兴奋所致的第四脑室催吐化学受体触发带5-HT3的释放,减少对延髓呕吐中枢的刺激。地塞米松抗呕吐的机制尚不十分清楚,可能与其中枢抑制前列腺素(高效能催吐物质)合成,通过消除色氨酸前体,降低延髓催吐化学感受器(CTZ)中5-HT3的含量,通过抗炎效应稳定CTZ的细胞膜,抑制肠道5-HT3的释放以及促使机体释放内啡肽,改善情绪,增强食欲有关,而且当与其他抗呕吐药物联合应用时能增强相应受体对该抗呕吐药的敏感性,增强它们的抗吐作用[2]。昂丹司琼的半衰期为3.5h,与近期疗效有关;而地塞米松作用时间可持续48h左右。故笔者采取麻醉诱导后给地塞米松,手术结束前给昂丹司琼的给药方案。发现小剂量昂丹司琼与地塞米松联合应用能产生协同作用,达到甚至优于单用常规剂量昂丹司琼的抗术后恶心呕吐的效果。因此,小剂量昂丹司琼合用地塞米松可减少昂丹司琼等止吐剂的用量,从而减轻患者的经济负担,减少副作用。
[1]赵晓琴,叶铁虎,罗爱伦,等.腹腔镜胆囊切除术后患者恶心呕吐的预防[J].中华麻醉学杂志,1997,17(1):46-47.
[2]邹定全,马列,常业恬,等.地塞米松联合恩丹西酮对手术后病人自控镇痛相关恶心呕吐的影响[J].临床麻醉学杂志,2003,19(5):273-275.

