老年重症患者低蛋白血症的相关临床指标分析
王胜军 孙 霓 孙晓佳 杜玉君 李秀江 (吉林大学第一医院ICU科,吉林 长春 130021)
病情危重的老年患者因合成功能较差,营养状态欠佳,加之易发生多脏器功能不全,高热量和高氮营养支持较难起效,因此低白蛋白血症更为多见。血清白蛋白水平可以在一定程度上反映机体的营养状况,但由于其半衰期较长,敏感性较差,因此更适合被看做一个评估预后的指标。本文通过回顾性分析危重疾病监护(ICU)科收治的老年危重症患者病例资料,探讨低蛋白血症对老年危重病患者病死率的影响,及血清白蛋白水平与急性生理学与慢性健康状况Ⅱ(APACHEⅡ)评分、多器官功能障碍综合征(MODS)发生率、住院疗程、感染率、呼吸支持等相关临床指标的关系。
1 资料与方法
1.1 一般资料 收集2010年1月至2011年1月我院ICU收治的160例老年危重症患者,年龄65~90〔平均(72.8±3.86)〕岁,男87例,女73例,入科时原发疾病包括:慢性阻塞性肺疾病40例、重症肺炎35例、心血管疾患伴心力衰竭30例、脑血管意外26例、外科术后感染性休克18例及心搏、呼吸骤停7例、严重多发伤4例。
1.2 方法 (1)入科患者24 h内抽取静脉血5 ml,采用奥林巴斯全自动生化分析仪测定血清白蛋白水平。根据预后将患者分为存活组与死亡组,分析两组血清白蛋白水平的差异。(2)根据血清白蛋白水平的不同,将患者分成正常白蛋白组(血清白蛋白 35~55 g/L)、轻度低蛋白血症组(血清白蛋白30~35 g/L)、中度低蛋白血症组(血清白蛋白25~29 g/L)、重度低蛋白血症组(血清白蛋白<25 g/L),统计每组患者发病情况及入院当时APACHEⅡ评分值、平均住院时间、MODS发生率、感染情况(真菌、细菌)、病死率的发生情况,并进行统计学分析。(3)从160例患者中选择接受呼吸支持治疗的患者共84例,统计不同白蛋白水平组的呼吸支持例数,并对每组平均脱机时间长短、呼吸性相关性肺炎(VAP)的发生率及出现时间进行统计分析。(4)选择中度低蛋白血症组,根据营养支持治疗情况再分为肠内营养治疗组、肠外营养治疗组、肠内营养 +肠外营养治疗组,统计分析各组治疗前及治疗3 d后血清白蛋白水平变化及不良反应发生情况。
1.3 统计学方法 应用SPSS10.0统计软件,数据资料以±s表示,两组间比较采用t检验,计数资料比较采用 χ2检验。
2 结 果
2.1 存活组及死亡组血清白蛋白水平的统计分析 存活组和死亡组血清白蛋白低于正常值的发生率及血清白蛋白水平比较,差异有统计学意义(P<0.05)。见表1。

表1 存活组及死亡组血清白蛋白水平比较
2.2 不同水平血清白蛋白与病情相关临床指标的统计分析低白蛋白组的APACHEⅡ评分、MODS发生情况、住院时间、真菌感染率、病死率明显高于正常白蛋白组(P<0.05);并且随着血清白蛋白水平逐渐降低呈递增趋势。见表2。
2.3 不同水平血清白蛋白组呼吸支持情况比较 低蛋白血症各组VAP发生率与对照组相比均明显增高,且治疗所需时间长,随着白蛋白水平的下降VAP出现的时间提前。见表3。
2.4 中度低蛋白血症组营养支持治疗情况统计 选取46例中度低蛋白血症患者,根据其接受营养支持治疗的情况分为4组,测定入科24 h内、接受营养支持治疗3 d后白蛋白水平,并统计治疗相关不良反应发生率。结果发现单纯肠内或肠外营养支持较难纠正其低蛋白水平,并且相关不良反应的发生率明 显增加。见表4。
表2 不同水平血清白蛋白与病情相关指标统计分析(±s)

表2 不同水平血清白蛋白与病情相关指标统计分析(±s)
与正常白蛋白组比较:1)P<0.05;下表同
组别 n APACHEⅡ评分 MODS发生率〔n(%)〕 住院时间(d) 真菌感染率〔n(%)〕 病死率〔n(%)〕正常白蛋白组 31 16.32±5.16 5(16.12) 9.4±3.6 5(16) 6(19.30)轻度低蛋白血症组 36 18.21±4.281) 11(30.55)1) 10.5±4.8 1) 13(36)1) 13(36)1)中度低蛋白血症组 46 20.13±4.591) 15(32.6)1) 10.9 ±4.61) 17(36.9)1) 21(45)1)重度低蛋白血症组 46 22.16±6.521) 16(34.7)1) 11.8 ±5.21) 18(39.1)1) 22(47)1)
表3 不同水平血清白蛋白组呼吸支持相关情况比较(±s)

表3 不同水平血清白蛋白组呼吸支持相关情况比较(±s)
?组别 n 脱机时间(d)VAP发生率〔n(%)〕出现VAP时间(d)正常白蛋白组 12 4.03±2.68 3(25.0) 5.12±2.05轻度低蛋白血症组 18 4.07±3.84 9(50.0)1) 4.46±3.651)中度低蛋白血症组 27 5.28±3.45 1) 10(37.0)1) 2.81±1.721)重度低蛋白血症组 27 5.38±3.35 1) 9(33.3)1) 2.59±1.691)
表4 中度低蛋白血症组营养支持与预后相关性( ±s,g/L)
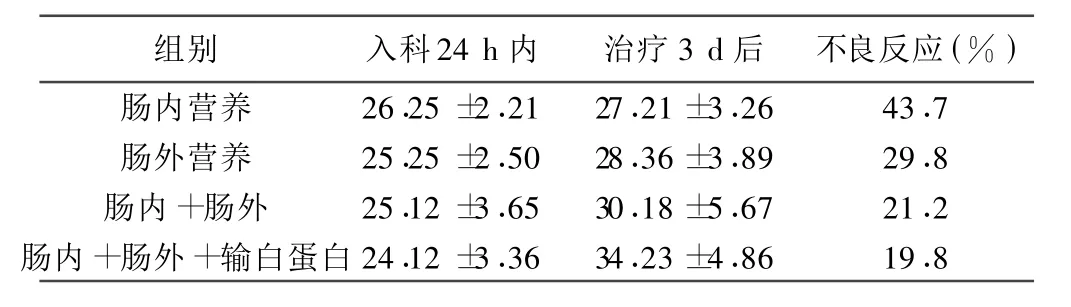
表4 中度低蛋白血症组营养支持与预后相关性( ±s,g/L)
组别 入科24 h内 治疗3 d后 不良反应(%)肠内营养 26.25±2.21 27.21±3.26 43.7肠外营养 25.25±2.50 28.36±3.89 29.8肠内 +肠外 25.12±3.65 30.18±5.67 21.2肠内 +肠外 +输白蛋白24.12±3.36 34.23±4.86 19.8
3 讨 论
白蛋白有维持血浆胶体渗透压,参与转运和代谢,清除自由基,参与抗凝血等多种重要作用。ICU科收治的老年重症患者低白蛋白血症发生率较高,可能跟多种因素有关:(1)老年患者食欲差,胃肠道吸收功能较低,白蛋白合成的原料摄取不足;(2)老年患者多脏器功能较差,加之治疗疾病所需药物较多,进一步影响了肝功能〔1〕,导致白蛋白合成受到抑制;(3)患者因疾病处于应激、创伤或感染等情况,毛细血管通透性增加,白蛋白漏出增多;(4)并发多种疾病应激状态下机体分解代谢增加,而且肿瘤、严重感染等疾病也都能显著增加白蛋白消耗。研究表明,70岁以上的老年人入院时白蛋白的高低与死亡率密切相关,且白蛋白水平对死亡率的预测意义不受死亡原因影响〔2〕。国外研究示血清白蛋白水平减低的时候,心脑血管事件发生的概率增加〔3,4〕。本文结果提示随着白蛋白水平的降低,APACHEⅡ评分、MODS发生情况、住院时间、真菌感染率、病死率均称递增趋势。分析其原因:白蛋白占胶体渗透压的80%,当低白蛋白血症发生时,血浆胶体渗透压下降,大量血管内液体进入组织间隙,有效循环血量减少,易引起各脏器血液灌注不足,即使常规补液治疗仍然不可避免多脏器功能不全的发生及发展。此外,低白蛋白血症及蛋白代谢障碍会导致各种酶活性降低,机体免疫力下降。纠正老年重症患者的低白蛋白血症来减轻水肿、保证重要器官灌注意义重大,而且白蛋白对很多疾病都有着积极的作用:对于脑梗死的患者,白蛋白可以达到脱水降颅压的作用〔5〕,减轻脑水肿,有助于减少梗死体积,原因可能与白蛋白减轻自由基的损害和提高血浆胶体渗透压有关;针对急性肺部损伤或者因其他呼吸系统疾病影响通气的患者,白蛋白治疗能有效提高血氧指标,改善通气/血流失衡〔6〕,与本文结果符合,原因可能主要与白蛋白增加呼吸肌力,减轻肺间质渗出有关;接受白蛋白治疗的多脏器功能不全患者,其MODS评分较对照组明显下降〔7〕等。
研究提示,ICU中应用白蛋白是安全的,输注白蛋白与生理盐水相比,并未增加危重患者的死亡率,在新发生功能衰竭脏器数、住ICU和住院时间、机械通气时间和肾脏替代治疗等方面也无统计学差异〔9〕。因此输注白蛋白是安全可行的治疗手段。有资料显示〔10〕,每给予10 g白蛋白,1 h后约有174 ml液体或2~5 h后约有300~800 ml水分进入血液循环内,加之白蛋白的抗氧化、载体等其他重要药理作用,都提示了临床应用白蛋白的必要性。另一方面,扩充的血容量会增加负荷,势必显著增加左室舒张末压,由于老年重症患者多伴有心功能不全,极易产生急性左心衰〔10〕,这也是临床治疗工作中需要给予足够重视的。因此,应严格掌握使用适应证,少量多次输入,结合患者的具体情况给予利尿剂,使用中密切观察患者的症状及体征,发现问题及时处理。
本文结果提示了肠内、肠外、肠内与肠外联合及肠内外联合加静脉输入白蛋白对低白蛋白血症的纠正情况。近期有国内研究表明〔11〕,单纯为了纠正低蛋白血症每日常规输入10 g白蛋白后浓度迅速衰减,对于危重病人纠正低蛋白血症的效果不明显;该研究还提到单纯输入白蛋白不能改善脓毒血症患者毛细血管渗漏,反而会因白蛋白漏出加重组织水肿;输注白蛋白对APACHEⅡ评分的改变无明显相关性;输入人工合成的白蛋白没有抗氧化功能;输入白蛋白是否能纠正低蛋白血症同样没有定论。美国大学医院联合会(UHC)指出:“对于需要营养支持的病人来说,白蛋白不能作为蛋白质的补充来源”。白蛋白分解产物缺乏色氨酸,营养价值较低,且营养不良的根本原因是机体氮和热量摄取不足或利用障碍,考虑到该研究〔11〕只是用了10 g白蛋白静脉注射,而且没有提及患者营养状况、相关营养支持的手段及其他疾病相关情况,笔者认为静脉输注足量白蛋白及联合肠内肠外营养支持共同纠正低白蛋白血症的治疗价值仍不能轻易否定,有待更进一步的研究。
1 Sharma SK,Balamurugan A.Evaluation of clinical and immunogenetic risk factors for the development of hepatotoxicity during antituberculosis treatment〔J〕.Am J Respir Crit Care Med,2002;166(7):916-9.
2 D′Erasmo E,Pisani D,Ragno A,et al.Serum albumin level at admission:mortality and clinical outcome in geriatric patients〔J〕.Am J Med Sci,1997;314(1):17-20.
3 Hostmark AT,Tomten SE.Serum albumin and self-reported prevalence of stroke:a population-based,cross-sectional study〔J〕.Eur J Cardiovasc Prev Rehabil,2006;13(1):87-90.
4 吴 清,周法根.脑梗死治疗中白蛋白应用价值的探讨〔J〕.心脑血管病防治,2005;5(2):49-50.
5 Martin GS,Moss M,Wheeler AP,et al.A randomized,controlled trial of furosemide with or without albumin in hypoproteinemic patients with acute lung injury〔J〕.Crit Care Med,2005;33(8):1681-7.
6 李太勇,李曙平,姜 辉,等.输注白蛋白对伴低蛋白血症老年危重症患者的影响〔J〕.当代医学,2010;16(24):9-10.
7 Finfer S,Bellomo R,Boyce N,et al.A comparison of albumin and saline for fluid resuscitation in the intensive care unit〔J〕.N Engl J Med,2004;350(22):2247-56.
8 Haynes GR,Navickis RJ,Wilkes MM.Albumin administration:what is the evidence of clinical benefit?A systematic review of randomized controlled trials〔J〕.Eur J Anaesthesiol,2003;20(10):771-93.
9 Vincent JL,Navickis RJ,Wilkes MM.Morbidity in hospitalized patients receiving human albumin:a meta-analysis of randomized,controlled trials〔J〕.Crit Care Med,2004;32(10):2029-38.
10 王丛笑 .老年患者应用白蛋白诱发急性左心功能不全7例报告〔J〕.山东医药,2001;41(6):30.
11 马海英,申丽旻,赵鹤龄.老年低白蛋白血症危重患者28例输入白蛋白衰减〔J〕.中国老年学杂志,2011;31(5):856-7.

