耐甲氧西林凝固酶阴性葡萄球菌的耐药性监测
袁红萍,周文俊,朱奋勇
江苏省丹阳市人民医院检验中心,江苏丹阳 212300
凝固酶阴性葡萄球菌(CNS)是人体正常菌群的组成部分,曾长期被视为不致病的污染菌。20世纪80年代后期才逐渐证实CNS为医院感染的重要病原菌。随着广谱抗生素尤其是β-内酰胺抗生素的大量应用,介入性诊疗手段的广泛使用,各种免疫抑制剂的运用增多导致耐甲氧西林凝固酶阴性葡萄球菌(methicillin-resistant coagulase-negaive staphylococci,MRCNS)正呈上升趋势,成为细菌耐药的主要问题之一。本文中笔者对2007~2010年来自临床的193株MRCNS进行了β-内酰胺抗生素以外抗生素的耐药性分析,以便为临床治疗提供依据。
1 材料与方法
1.1 材料
2007~2010年从临床感染性标本(痰、血液及其他无菌体液、伤口分泌物、尿液、前列腺液等)中分离出326株CNS(去除同一患者1周内重复分离菌株),其中MRCNS 193株。琼脂及药敏纸片来自英国OXOID公司。
1.2 药敏试验方法
采用K-B琼脂扩散法,结果判读按照美国国家临床实验室标准化委员会(NCCLS)(2004版)规定的标准进行。质控菌株为金黄色葡萄球菌ATCC25923、铜绿假单胞菌ATCC27853、大肠埃希菌ATCC25922。
1.3 MRCNS的检测
依据NCCLS(2004版),选用头孢西丁,抑菌环≤24 mm,则判定为MRCNS。
1.4 统计学分析
采用SPSS 10.0统计软件进行统计分析,逐年检出率比较采用χ2检验。P<0.05表示差异有统计学意义。
2 结果
2.1 MRCNS的检出
2007~2010年326株CNS中检出MRCNS 193株,总检出率为59%。逐年检出率显著增高(P<0.01)。见表1。
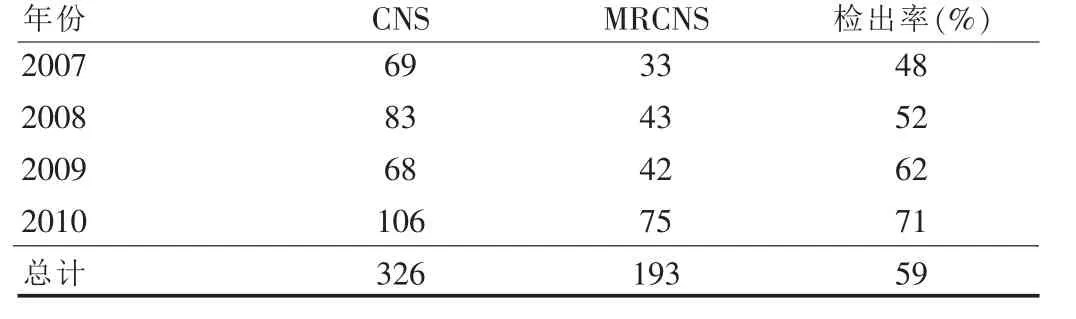
表1 2007~2010年耐甲氧西林凝固酶阴性葡萄球菌的检出率
2.2 MRCNS对β-内酰胺抗生素以外常用抗生素的耐药性
193株MRCNS中未发现万古霉素耐药菌株。对左氧氟沙星、阿奇霉素、红霉素、氯霉素、克林霉素、复方新诺明的耐药率较高,依次为 72%、92%、92%、74%、65%、76%。对呋喃妥因、丁胺卡那、米诺环素的耐药率较低,依次为28%、24%、15%。见表2。
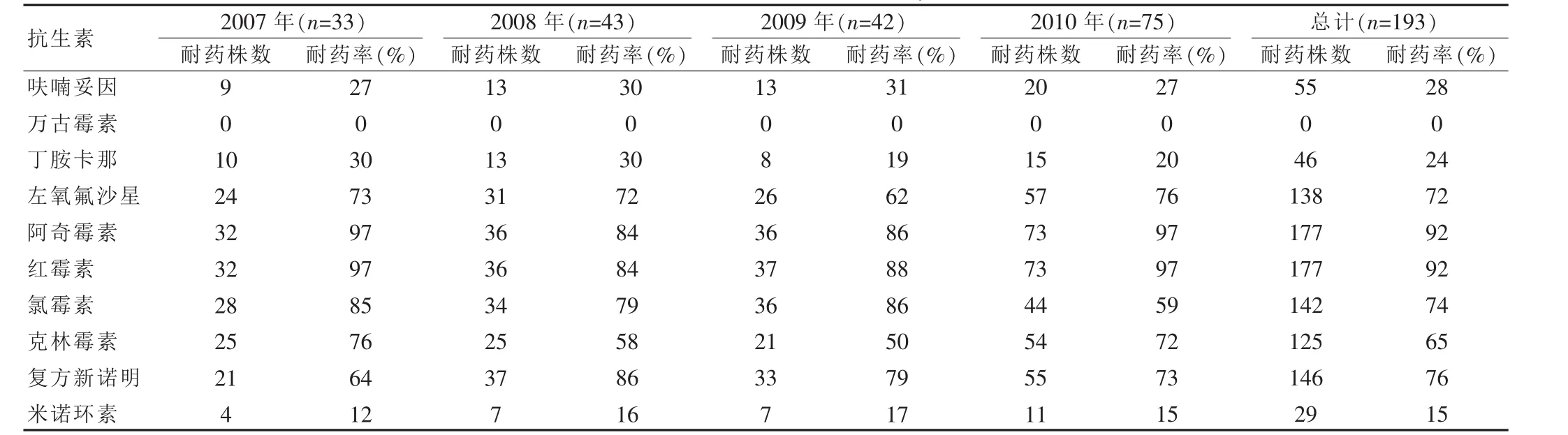
表2 2007~2010年耐甲氧西林凝固酶阴性葡萄球菌非β-内酰胺抗生素的耐药率
3 讨论
CNS广泛存在于自然界中,分布在空气、土壤、水、物体表面和人的皮肤和鼻腔中。CNS已被证实是一种医院感染的重要病原菌,可引起败血症、肺炎、伤口感染、尿路感染、前列腺炎等多种感染,并易产生较强的耐药性。其致病机制是近年来国内外研究热点之一。研究表明,CNS可产生多糖黏质,引起细菌对感染组织的黏附定植,易形成生物膜,能抵御机体的免疫吞噬及抗菌药物的作用,从而诱发耐药菌株的产生[1-2]。而MRCNS检出的增多,将大幅提高抗葡萄球菌感染治疗的难度。
各地区MRCNS的检出率和耐药率均有所差异,可能与各医院的感染情况、抗感染治疗措施及控制力度等因素有关。我院4年来MRCNS的检出率(59%)低于相关报道[3-5],但检出率逐年显著升高,2010年检出率(71%)已接近报道,是一个不容忽视的现象,应给予足够重视。
依据 NCCLS(2004版)的要求,MRCNS对青霉素类、头孢菌素类、碳青霉烯类、碳头孢类及β-内酰胺酶抑制剂的抗生素均耐药。本结果中表2显示,MRCNS对β-内酰胺抗生素以外的常用抗生素也具有不同程度的耐药性,与文献大致相符[1-5],但不完全相符,这可能与各地抗生素应用习惯有关。呋喃妥因、丁胺卡那、米诺环素历年的耐药率均低于30%。可能与呋喃妥因的血药浓度较低有关,丁胺卡那、米诺环素具有较强的毒副作用,限制了它们在临床上的广泛应用,因此,能维持较低的耐药率,仍可用于经验性治疗。MRCNS对左氧氟沙星、阿奇霉素、红霉素、氯霉素、克林霉素和复方新诺明均有较高的耐药率,与MRCNS耐药机制有关,如mecA基因的传播[6-7],使细菌具有多重耐药性,对大环内酯类和氯林可霉素类抗生素耐药。另外一些药物大量广泛应用于临床,如阿奇霉素、喹诺酮类等,喹诺酮类抗生素甚至大量应用于人类医疗范畴以外的畜牧业,也是造成MRCNS对这些药物有高耐药性的原因。这几种药物已无经验选用的价值,只能根据药敏结果选用。
本次监测未发现万古霉素耐药菌株,仍可将万古霉素作为治疗MRCNS的首选药物。但国内已报道有万古霉素耐药菌株的检出[8]。万古霉素的大量使用,势必降低万古霉素的敏感度,这将给MRCNS的治疗带来潜在的威胁,前景不容乐观。因此,根据药敏试验的结果,合理使用抗生素,尽量减少万古霉素应用经验性治疗,以减缓万古霉素耐药菌株的出现,是非常必要的。
MRCNS传播快,感染率高,耐药谱广,是临床治疗的难点。部分临床医生只重视眼前治疗效果,大量使用抗菌力强、副作用小的抗生素,如三代头孢和喹诺酮类等抗生素,短期内或许可获得满意的疗效,但远期将无药可用。因此,临床医生应优化合理用药观念,重视细菌培养及药敏试验结果,减少预防性用药;重症感染病例,使用抗生素降阶梯疗法时,应及时根据药敏试验结果调整用药;坚持抗生素分级管理,减少抗生素无序滥用,选择合理治疗疗程及给药方式。因此,在取得良好控制感染效果的同时,也可获得减少耐药菌株和减缓耐药谱的发展的远期目标。而长期坚持细菌耐药性监测工作,掌握细菌耐药的动态变化,是制定合理的抗生素应用政策的关键。
[1]张翊,卢建平,任利珍,等,住院患者葡萄球菌属分离株临床分布与耐药性[J].中华医院感染学杂志,2007,17(2):213-215.
[2]沈月芳,陈学军,李建平.儿科凝固酶阴性葡萄球菌体外耐药性和生物膜产物的监测与分析[J].中国药学杂志,2009,44(13):1033-1036.
[3]张静萍,朱婉,褚云卓,等.连续6年凝固酶阴性葡萄球菌的耐药性监测[J].中华医院感染学杂志,2009,19(11):1410-1412.
[4]李宗清.葡萄球菌735株分离鉴定和耐药性分析[J].临床合理用药杂志,2010,3(5):30-31.
[5]张智洁,刘勇,孙继海,等.2007年细菌耐药检测结果分析[J].中国感染控制杂志,2009,8(1):36-40.
[6]张玉云,吴金英,范小莉,等.370株凝固酶阴性葡萄球菌临床分布及耐药性调查[J].中国感染控制杂志,2008,7(3):197-199.
[7]李爽,刘迎春,王靖,等.临床甲氧西林耐药凝固酶阴性葡萄球菌的分子流行病学检测与分析[J].中日友好医院学报,2008,22(3):153-156.
[8]吴显劲,袁汉尧,戴湘春,等.318株血培养分离病原菌的分布及耐药性分析[J].中国热带医学,2009,9(1):123-124.

