合约理论下医疗保险支付制度分析
◆刘祯祯 常 峰
中国药科大学国际医药商学院 江苏 南京 211198
1 合约理论及支付制度概述
1.1 合约理论
合约是意愿交换产权主体所达成的合意,一方出让财产的全部或部分产权,另一方按常规支付一定数量的货币[1]。通常情况下,缔约方会以节约交易费用为目标[2]。因此,出现了不同合约的选择。
1.2 医疗费用支付的表现形式
医疗保险支付制度实质上是医疗服务的定价过程,是服务提供者与支付者订立的医疗服务买卖合同[3]。常见支付方式如:按服务项目付费,按病种付费,按人头付费和总额预算。其中,总额预算制是将医疗服务的特质即“委托量”作为量度单元[2]。项目、病种、人都是医疗服务的简单特质,对不同度量单元定价产生的成本就是量度费用。医疗服务中还存在难以厘定的特质,由于这些特质被排除在量度范围之外,因此要保证医疗服务的质量就需要对这些特质进行额外监督,进而产生监督费用。量度费用和监督费用共同构成了合约中的交易费用。医疗支付同样是在交易过程中发生的,因此降低交易费用会出现不同的支付制度。
2 后付制合约分析

图1 后付制下的合约时序[3]
后付制是指支付行为或支付合同(支付方式的协定)发生在医疗行为之后。典型的后付制是按服务项目付费(图1)。即保险机构以供方实际提供的医疗服务为依据,对治疗疾病所发生的每项医疗服务给予经济补偿。这种结算方式是最传统、应用最广泛的医疗保险支付方式。从风险角度看,后付制的财务风险在医疗服务支付方,因此,后付制不利于医保机构对医疗服务供方的成本-效率激励。
2.1 后付制度量费用和监督费用
由于后付制是对实际发生的治疗项目进行支付,因此后付制下的量度费用就是针对所有治疗项目进行边际产出的核定,而对合约订立后对供方是否按规定提供相应服务的监督就产生了监督费用。通常,相同治疗项目在不同疾病治疗过程中边际产出率不同。如:高血脂患者降低胆固醇治疗和高胆固醇患者针对性降低胆固醇治疗。如果医疗服务供方利用信息优势谎报治疗量或诱导需求,那么支付方对单位疾病单位项目真实的边际产出核定量度费用及合约监督费用将非常高昂。
2.2 后付制费用控制效果
从费用控制角度来看,后付制导致医疗服务供方诱导需求。医疗服务供方诱导需求的道德风险由供需双方之间信息不对称造成。虽然医生和患者都是从治疗中获得最大的收益,但是患者期望获得最大的健康效用,而医生则期望获得最大收益以及医生职业本质的属性—医德或利他行为(可以将其解释为医生作为患者的代理人对患者的关切程度)。由于双方目标函数存在差异,医生是治疗信息的占有方,如果医生是理性的,自然会选择对其来说边际收益大于成本的服务。但无论是站在病人的角度还是站在全社会的角度,患者与医生的选择都未必满足成本-效益原则[4]。信息不对称导致患者对医生行为的监督需要高昂的成本,因此这种监督行为在医疗市场通常是缺失的,由此产生供方诱导需求,难以达到有效控制医疗费用的目的。
3 预付制合约分析
相对于后付制,预付制是保险机构与医疗服务供方在治疗行为发生之前预先设定支付费率,并订立契约。医疗服务供方根据契约规定在一定时间内(通常为1年或1个季度)向与保险机构签约的患者提供事先协定的医疗服务项目(图2)。
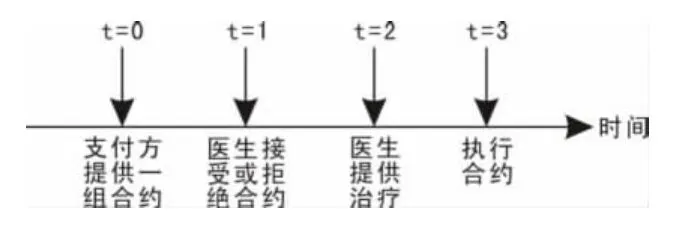
图2 预付制下的合约时序[3]
3.1 预付制的本质及作用
由于预付制是在疾病发生之前就已协定了支付费率,从风险角度看,预付制的财务风险在医疗服务的供方。因此,预付制的本质是供方成本分摊。在预付制下,最优的支付费率为1,即医保机构补偿医疗服务供方所发生的所有成本。但在现实中这个比例通常小于1,即医疗服务供给量比其获得最优补偿率要少。如果某种预付制确定了对医疗服务供方的补偿比率,则实际上确定了医疗服务供方对医疗服务的供给量。由于预付制的支付率小于1,当供方的治疗成本超过保险机构的补偿限度时,超额部分需要供方自行承担,因此预付制有助于降低供方诱导需求的动机,从而降低保险机构的监督成本[5]。但预付制可能带来的潜在风险是供方强烈的降低成本的动机会以牺牲医疗服务质量为代价,而在一定程度上导致患者福利的损失。
3.2 预付制度量费用和监督费用
在预付制中根据计量单位的不同可划分为3个层次:一是以疾病为单位的按病种付费;二是以病人数为单位的按人头付费;三是以单个医疗服务机构为单位的总额预算制。按病种付费是测量每项疾病治疗的边际产出,但按病种付费中疾病种类的划分要比按服务项目付费下的种类多。疾病分类诊断系统ICD-10的诊断分类码超过2万个,加上各种疾病组合及患者年龄性别等因素,其量度费用要高于按服务项目付费。在监督费用方面,按病种付费涉及治疗的多项环节,这些都需要在治疗之前写入合约,因此采取何种监督方法也是按病种付费的难点。按人头付费通常出现在覆盖基础医疗项目的社区。由于人头付费需要涵盖本社区所有人群,不同人的健康体征难以衡量,因为这些属于参保者的私人信息,保险机构难以获得真实、准确的信息。此外由于患者个体生活习性的差异,导致按人头付费的量度费用比按病种付费更加高昂。从交易费用角度来看,预付制的交易成本要高于后付制。
3.3 预付制费用控制效果
费用控制方面,从各国实施状况看,预付制确实对医疗费用的控制起到了积极的作用。其中总额预算制是对住院治疗费用控制最强的支付方式。按病种付费要求对治疗进行客观衡量,采取程序化的支付,因此削弱了信息不对称导致的供方诱导需求,能够弥补患者无法对医生进行行为监督的缺陷。按人头付费通常用于社区或门诊,这些部门主要提供常见病和多发病的治疗。如果能够通过加强预防,降低就诊率,则会比后付制-按服务项目付费更利于费用节约。此外,英国、加拿大、新加坡等国家的社区和门诊均采用这种支付方式,也为其存在的合理性提供了事实证明。
4 不同支付方式的选择
综上所述,我们可以得出预付制的交易成本要高于后付制。但为什么现实中保险机构仍然愿意将预付制纳入到合同中呢?这是因为,支付机制的设计不仅需要考虑交易成本这个重要的因素,还需要考虑不同支付方式对医疗服务供方的行为激励。由于医疗服务供方的行为直接影响到患者的利益,如果支付方单纯以降低医疗费用为目的,会对医疗服务产生负面激励。除此之外,不同疾病治疗特点、医疗资源地域分布、患者的异质性等因素都是设计支付机制时需要考虑的因素。
现行的各种支付方式没有一种可以完全替代其它支付方式,支付方式的选择不是简单的纯技术问题。从各国支付政策的实施手段和效果来看,完全后付制和预付制的情形并不多见,通常都采取混合互补方式。原因在于后付制虽然费用节约效果不如预付制,但其交易费用相对较低,并且对医疗服务供方具有正向激励作用,供方不用承担财务风险,供方所提供的医疗服务都能得到支付。因此,后付制对供方的激励作用能够保证患者获得较高的医疗服务质量。相对的,预付制在医疗费用节约方面所取得的效果优于后付制,但预付制的激励方式是让供方承担财务风险。供方为了降低这种风险而有意识的控制医疗成本,因此会以牺牲部分医疗服务质量为代价。这会对患者福利造成损失。因此,医疗服务支付方(规制者或保险机构)为了达到既要保证医疗服务质量,提高患者福利,又要控制医疗成本,使医疗资源得到合理利用的目的,就需根据不同疾病的治疗需要,综合利用两类支付机制的优势进行支付设计。
后付制导致的供方诱导需求不可避免,但它能对供方起到正向激励,为提高治疗质量提供了保证。预付制中按病种付费的量度费用和监督费用在我国现行医疗环境下只能试用于某些治疗程序稳定的疾病,而按人头付费虽然在发达国家取得了良好的费用控制效果,但我国与上述国家最大的区别在于社区门诊就医的自由度更高。社区医生没有同本社区的居民签订合约,就诊人员流动性大、偏远地区的就诊率低等都对这种支付方式的实施造成了影响。因此,根据现实情况不同,支付方式的选择不仅要衡量交易费用对治疗成本和医疗资源的节约效果,同时还需要考虑不同疾病治疗需要和各地区的医疗卫生环境。在我国,上述各支付方式适用条件尚未成熟时,采取混合支付机制弥补单一支付方式可能更加符合现实需要。
5 小结
在医疗市场中,医疗保险作为第三方监督医疗服务供方的行为,通过改进双边治理关系削减信息不对称所造成的道德风险,以达到保障参保者利益并平衡市场力量的目的。医保机构通过合约订立支付方式对供方行为产生激励。按服务项目付费是我国医保机构支付最常用的支付方式,其交易费用低,而且能够提高医疗服务质量,但对于卫生费用的控制却起到了相反的作用;为了弥补这个缺陷,国际上普遍采用了从单一后付制向混合支付(后付制与预付制相结合)方式转变的支付政策,一方面控制了交易成本,另一方面也调节了卫生费用。在医疗卫生市场中,相对于信息缺乏的需方,医疗服务供方承担更多的风险。因此,根据疾病治疗需求和医疗资源的分布,第三方监督机构可以借鉴国际经验,根据疾病治疗的特点设计混合支付机制。如门诊和社区医疗服务的支付方式以预付制为主,因为这些疾病的治疗程序简单、治疗效果明显,支付机制的主要目的是有效的控制医疗费用;而对于急重病症可以采取以后付制为主的支付方式,因为这些疾病出现几率较低,但治疗方式可能有别于一般的程序,采取后付制为主的支付方式旨在鼓励医师提供有效的治疗手段,达到治愈疾病的目的。
[1]Alistair M Preston,Wai- Fong Chua,Dean Neu.The Diagnosis - Related Group-Prospective Payment System and the problem of the government of rationing health care to the elderly[J].Accounting,Organizations and Society,1997,22(2):147 -164.
[2]张五常.经济解释[M].上海:商务印书馆,2000.
[3]简伟研.医疗费用支付制度选择的研究[D].北京:北京大学.2007.
[4]Sherman Folland,Allen C.Goodman著.王建,孟庆跃译.卫生经济学[M].3版.北京:中国人民大学出版社,2003.60.
[5]贾洪波,王 玥.改革基本医疗保障费用支付方式的路径选择[J].价格理论与实践,2009(5):34-35.
[6]于保荣,王维夫,李友卫,等.世界各国卫生保健制度面临的挑战及改革动向研究[J].中国卫生质量管理,2008.15(4):14-17.

