联合应用高分辨力MRI和MRCP诊断肝门部胆管癌
林志 罗娅红 于韬 刘凡 路鹏
肝门部胆管癌是最常见的肝外胆管恶性肿瘤,近年来在我国发病有上升趋势,严重威胁着国人生命安全和身体健康。在临床上,肝门部胆管癌的诊断依赖于临床症状、体征和影像学方法。近年来,随着技术的成熟与发展,高分辨力MRI出现并应用于临床,特别是MRCP技术因其能够真实地显示体液的分布和形态,在扩张胆管的显示上日益体现出其独有的成像优势[1]。因此,笔者通过对一组肝门部胆管癌患者联合进行高分辨力MRI和MRCP检查,探讨此二种方法相结合在肝门部胆管癌诊断上的临床应用价值。
1 资料与方法
1.1 一般资料
选择2008年5月~2010年12月间,辽宁省肿瘤医院肝胆外科收治并行手术治疗的肝门部胆管癌患者33例。其中,男26例,女7例,27~77岁,中位年龄54岁。33例患者中,18例以“进行性或间歇性黄疸”为主诉,8例以“上腹部疼痛”为主诉;33例患者的血清总胆红素和直接胆红素均不同程度升高。所有33例患者均同时进行高分辨力MRI和MRCP检查。
1.2 检查方法
采用美国GE公司1.5T signa HD MRI机,应用8通道相控阵线圈,患者仰卧位,加呼吸门控。高分辨力MRI扫描均采用FOV::38cm;矩阵256×288;层厚8mm,间隔2mm;扫描序列包括:①轴位正反相位T1WI TR/TE:180ms/4.7ms/2.2ms;②轴位去脂T2WI TR/TE:7500ms/101ms;③2D 冠状 FISTA TR/TE:3.7ms/1.6ms。
MRCP扫描采用3D无间隔扫描,后处理采用最大强度投影算法(MIP)重建,同时采用2DMRCP,其扫描参数为:TR3333ms,TE628ef,矩阵320×256。
在美国GE公司ADW4.3型图像工作站上对所获得的影像进行观察,重点观察病变的MRI信号特征、扩张胆管的影像特征和周围脏器浸润的影像特征。
1.3 病理学检查
本组病例结合术中所见和术后取得的相应肝门部胆管癌标本,重点观察大体标本上病变的浸润范围。所有标本经10%甲醛溶液固定,组织脱水,二甲苯透明,石蜡包埋后,行HE染色。
2 结果
2.1 高分辨力MRI影像特征
本组33例病例,29例在高分辨力MRI影像上表现为软组织肿块,其特征如下:①肿块信号特征:26例肿块呈T1WI等稍低信号、T2WI稍高信号;3例肿块呈T1WI稍低信号、T2WI混杂信号;FISTA序列中25例肿块呈稍高信号。②肿块分布特征:位于左右肝管汇合部者22例,位于左肝管者5例,右肝管者2例。③肿块边缘特征:所有29例肿块边缘均显示不清,但与高信号门静脉及扩张高信号胆管间对比明显。
本组33例病例,所有病例均表现为不同程度的肝内胆管扩张,其特征如下:①肝内胆管扩张部位:左右肝管同时扩张者26例,左肝管扩张者5例,右肝管扩张者2例。②肝内胆管扩张程度:轻度扩张11例,中度扩张19例,重度扩张3例。③临近肿块区特征:表现为至软组织肿块区突然的肝内胆管截断。
2.2 MRCP影像特征
本组33例病例,所有病例在MRCP图像上均表现为树枝状的扩张肝内胆管高信号影,而肿块局部呈低信号的充盈缺损影,二者移行截然,呈突然截断改变。
2.3 肿块周围浸润的影像学特征
本组33例病例,高分辨力MRI影像上表现门静脉侵犯者9例,其影像表现为:肿块向门静脉的一次侵犯,局部信号为肿块信号所替代。高分辨力MRI影像上表现为肝脏浸润者1例,其影像表现为:肿块向邻近的肝实质生长,局部肝实质信号为肿块信号所替代。
2.4 影像学与病理学特征对照
本组33例病例,29例在高分辨力MRI影像上表现为软组织肿块,其中,位于左右肝管汇合部者22例,位于左肝管者5例,右肝管者2例;术后33例病变病理分型中,呈弥漫型者26例,结节型者5例,乳头型者2例;分布位于左右肝管汇合部者25例,位于左肝管者5例,右肝管者3例。影像学诊断符合率为87.88%。
本组33例病例,9例在高分辨力MRI影像上表现为门静脉浸润,其中,门静脉缩窄7例,门静脉闭塞2例;术中及术后病理可见癌肿侵犯门静脉9例,其中,门静脉缩窄8例,门静脉闭塞1例。影像学诊断符合率为88.89%。
本组33例病例,1例在高分辨力MRI影像上表现为局部肝实质信号为肿块信号所替代,诊断为肝脏浸润;术中及术后病理可见癌肿与肝尾状叶分界不清,行肝门部胆管癌根治的同时进行尾状叶切除并胆道成形。
3 讨论
众所周知,肝门部胆管癌是发生在左右肝管及其汇合部和肝总管上段2cm内的癌肿,亦称上段胆管癌或Klatskin tumor[1-2]。鉴于肝门部胆管癌的渐进性进展和危重的预后,有诊断性地应用MRI先进技术对其进行早期、准确诊断,具有突出的临床应用价值。
3.1 高分辨力MRI在肝门部胆管癌诊断上的价值
近年来,高分辨力MRI因其通过多方位、多序列扫描,极大程度地对软组织进行分辨,而成为腹部脏器影像学诊断、分期的重要方法[2]。笔者通过应用高分辨力MRI对33例肝门部胆管癌进行诊断,取得了较好的效果。在高分辨力MRI影像上,肝门部胆管癌多表现为T1WI等-稍低信号、T2WI稍高或混杂信号,与周围扩张的胆管和正常肝脏间信号差别明显;而其分布特征多位于左右肝管及其汇合部,在扩张胆管的背景下,僵硬、增厚的胆管壁能够清晰地显示,并且与外科所见高度拟合(图1-2)[3]。同时,在2D FIRSTA扫描序列中,门静脉、肝门部胆管癌癌肿、肝脏分别表现为高、稍高和等信号,能够极大地提高肝门部胆管癌癌肿的诊断(图3)。特别重要的是,高分辨力MRI能够极佳地显示从截断的胆管至不同程度扩张的胆管的全部移行过程,有利于影像学医师更好地分析疾病,做出诊断[2-4]。
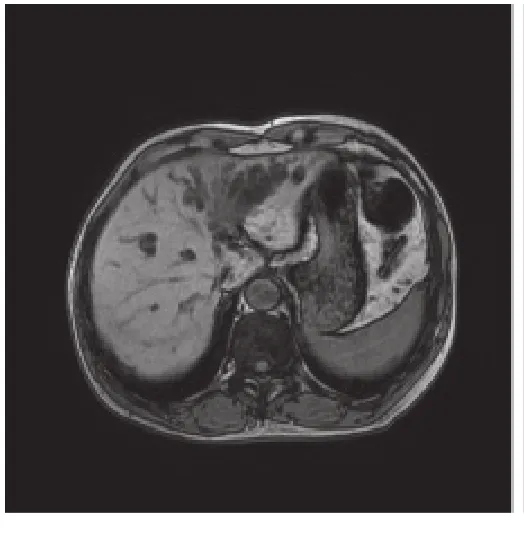
图1 在高分辨力MRI的 T1WI影像上,肝门部胆管癌癌肿呈低信号,沿肝管壁生长,可见累及左右肝管汇合部。
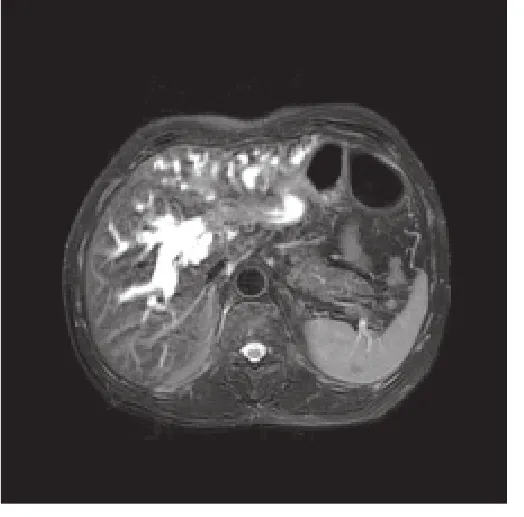
图2 在高分辨力MRI的T2WI影像上,肝门部胆管癌癌肿呈稍高信号,累及左右肝管汇合部,相应胆管明显扩张。
3.2 MRCP在肝门部胆管癌诊断上的价值
MRCP作为MRI成像的重要内容,因其可多方位、多角度地显示肝脏胆管结构,一直以来在胆道肿瘤的诊断领域具有突出价值[1]。近年来,随着高分辨力MRI技术的出现,MRCP成像成功率明显提高,空间分辨力明显改善[4]。以本研究为例,在MRCP的影像上,由于采用沿着左右胆管汇合方向的斜冠状位扫描,对于门静脉、胆总管等结构的显示十分清晰(图4)。在此基础上,评价肝门部胆管癌癌肿对周围胆管、肝脏和门静脉等结构的侵袭准确度较高。在常规MRI扫描的基础上,应用MRCP诊断肝门部胆管癌的病理符合率接近90%,取得了较好的临床疗效。

图3 在高分辨力MRI的2D FIESTA影像上,肝门部胆管癌癌肿呈稍高信号,病变侵犯肝门及左肝管、门脉左支和肝脏左叶。

图4 在MRCP影像上,可见扩张的肝内胆管,并可见扩张的肝右肝管、肝左肝管于肝门处突然截断;肝门区可见充盈缺损。
3.3 误诊病例分析
本研究显示,尽管联合应用高分辨力MRI和MRCP诊断肝门部胆管癌,具有较高的临床诊断符合率,但仍有诊断上的“盲区”。本组肝门部胆管癌33例,其中,4例较小的胆管癌在MRI影像上不能很好地显示,在MRCP影像上虽能显示胆道的梗阻,但其中2例梗阻表现亦较轻微。综合文献,我们认为对于MRI影像上没有癌肿征象而MRCP影像表现亦不典型的病例,进行小FOV高分辨力的扫描可能会提高病变的检出[5]。
总之,联合应用高分辨力MRI和MRCP诊断肝门部胆管癌,准确度较高,对患者没有任何创伤,不失为一种重要的影像学诊断方法“组合”。
[1]Uhlmann D, Wiedmann M, Schmidt F, et al. Management and outcome in patients with Klatskin -mimicking lesions of the biliary tree[J]. J Gastrointest Surg, 2006,10(8):1144-1150.
[2]Yokoyama Y, Nishio H, Ebata T, et al. New classification of cystic duct carcinoma[J]. World J Surg, 2008,32(4):621-626.
[3]Dumitrascu T, Ionescu M, Ciurea S, et al. Klatskin-mimicking lesions--a case series and literature review[J]. Hepatogastroenterology,2010, 57(101):961-967.
[4]Vilgrain V. Staging cholangiocarcinoma by imaging studies[J]. HPB,2008,10(2):106-109.
[5]Saito T, Hishiki T, Terui K, et al. Use of preoperative,3-dimensional magnetic resonance cholangiopancreatography in pediatric choledochal cysts[J]. Surgery, 2011,149(4):569-575.