柴芍承气汤联合生长抑素辅助治疗重症急性胰腺炎100例效果观察
刘晓臣,彭 燕
(1兖州市人民医院,山东兖州272100;2泸州医学院附属医院)
重症急性胰腺炎(SAP)患者胰腺实质常发生出血、坏死,容易继发休克、全身性炎症反应综合征(SIRS)、多器官功能障碍综合征(MODS)[1]、腹腔内及全身严重感染等多种并发症,病死率高达10%~20%[2]。2005年1月~2011年5月,我们采用柴芍承气汤(CSCQS)联合生长抑素(SST)辅助治疗SAP患者100例,取得较好疗效。现报告如下。
1 资料与方法
1.1 临床资料 同期泸州医学院附属医院收治的SAP患者200例,男115例,女85例;年龄(43.13±10.15)岁;病程15~179 d。均符合中华医学会消化病学分会胰腺病学组2004年《中国急性胰腺炎诊治指南》制定的SAP诊断标准,临床表现为剧烈腹痛、腹胀及血尿淀粉酶升高等;病因为胆源性77例,酗酒62例,高脂血症41例,其他20例。将200例患者随机分为观察组和对照组各100例,其一般资料具有可比性。
1.2 治疗方法 两组均予液体复苏、禁食、胃肠减压及抗感染等常规治疗,同时予SST粉剂30~60mg+生理盐水50 ml以微量静脉输液泵静滴(250 μg/h),连续用药5~16 d。在此基础上观察组予CSCQS(方含柴胡、白芍、黄芩、枳实、厚扑、芒硝或玄明粉、生大黄)煎服,每日1剂分2次服用,连续用药5~15 d。
1.3 相关指标观察 ①临床症状及生化指标改善时间。②远期并发症(如胰腺周围脓肿、胰腺假性囊肿等)发生率、中转手术率及住院时间。③临床疗效:腹痛、腹胀等临床症状完全消失,能进食,7 d内血常规、血尿淀粉酶基本恢复正常,影像学检查无腹腔积液、胰腺假性囊肿、腹腔脓肿等,无肺、肾、肝等脏器损伤或损伤已恢复正常为治愈;临床症状改善,仍不能进食,血常规等化验指标部分改善为好转;临床症状无明显变化,7 d后血常规等化验指标均无改善甚至加重或中转手术,或出现一个或多个脏器损伤、腹腔脓肿等为无效;死亡。
1.4 统计学方法 采用SPSS13.0统计软件进行统计学处理。计量数据以±s表示、行t检验,计数资料采用χ2检验,检验水准α=0.05。
2 结果
2.1 临床症状及生化指标改善时间 观察组临床症状改善时间短于对照组,生化指标改善时间与对照组无显著差异,见表1。
表1 两组临床症状及生化指标改善时间比较(n=100,d,±s)
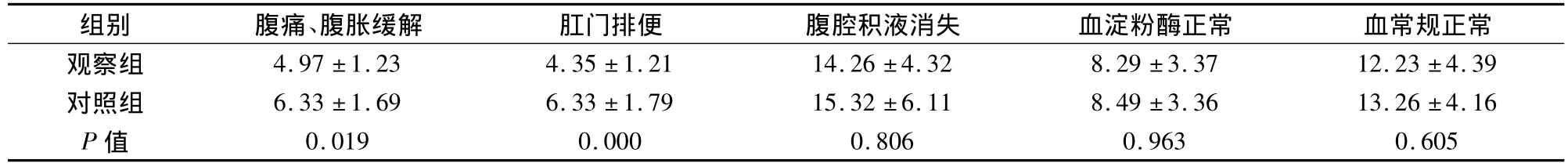
表1 两组临床症状及生化指标改善时间比较(n=100,d,±s)
组别 腹痛、腹胀缓解 肛门排便 腹腔积液消失 血淀粉酶正常 血常规正常观察组 4.97±1.23 4.35±1.21 14.26±4.32 8.29±3.37 12.23±4.39对照组 6.33±1.69 6.33±1.79 15.32±6.11 8.49±3.36 13.26±4.16 P值0.019 0.000 0.806 0.963 0.605
2.2 远期并发症发生率、中转手术率及住院时间观察组17例(17.00%)发生远期并发症、9例(9.00%)中转手术,对照组分别为 31例(31.00%)、11例(11.00%),组间比较 P分别为0.019、0.626;观察组和对照组住院时间分别为(8.15±14.93)、(36.77±51.83)d,组间比较 P=0.000。
2.3 临床疗效 观察组治愈71例(71.00%)、好转11例、无效12例、死亡6例(6.00%),对照组治愈59例(59.00%)、好转13例、无效15例、死亡13例(13.00%),观察组治愈率显著高于对照组、病死率显著低于对照组,P值分别为0.049、0.029。
3 讨论
SAP病理生理变化十分复杂,其发病机制国内外有多种学说,目前普遍被接受的有以下两个观点:一是SAP时白细胞过度激活、细胞因子大量释放引起SIRS[3];另一个是SAP时肠黏膜屏障功能障碍或肠道衰竭导致细菌易位(BT)对机体造成第二次打击[4]。大量临床研究显示,SAP有两个死亡高峰,第一个是早期MODS阶段,在发病最初14 d左右的急性炎症反应期;第二个是胰腺坏死合并全身感染,甚至腹腔脓肿形成,其发生机理可能与SAP时肠黏膜屏障功能障碍或肠衰竭密切相关。SST是一种多肽类激素,目前国内常用的是天然14肽和人工合成8肽。近年研究显示,早期应用SST对预防胰腺炎重症化和减少并发症有积极作用[5]。主要治疗机制:①抑制胰酶分泌,减少其消化作用;②抑制SAP的过度炎症反应,下调淀粉酶、磷脂酶A2及细胞因子IL-1、IL-6、IL-12、CRP、TNF-α 水平,并显著减轻胰腺自身及肝、肾、肺和心脏等其他脏器的损伤程度;③刺激肝脏网状内皮系统的吞噬作用,减少全身内毒素;④抑制血小板活化因子释放,减轻毛细血管外渗,改善微循环;⑤松弛Oddi括约肌,有利于胰液排放,降低胰管内压;⑥保护肠屏障功能。
中医认为中药治疗SAP具有“益气养阴”、“活血化淤”、“清热解毒”、“通里攻下”的作用,一般经胃肠道给药,通过加强肠蠕动、缓解肠麻痹,达到“通里攻下”、内引流胆汁胰液的功效,是主动“动”的治疗方法。本研究显示,观察组腹痛、腹胀缓解时间、肛门排便时间及住院时间均显著短于对照组,远期并发症发生率及病死率均显著低于对照组,治愈率显著高于对照组。可能机制:CSCQS具有清热解毒、利胆、通里攻下、恢复胃肠道动力及排出积粪、细菌、内毒素等功能,可减轻或避免内毒素血症,方剂中生大黄为主药,能抑制胰酶活性、巨噬细胞过度激活及中性粒细胞浸润,减少炎症细胞因子及自由基释放,还可抑制血管通透性、松弛Oddi括约肌、维护肠屏障功能、减少肠道 BT、促进结肠蠕动等[6];柴胡、枳实可促进胃排空,枳实、厚朴、玄明粉可增加小肠蠕动;黄芩能降低血脂水平、减轻脂质过氧化,抑制肠球菌、大肠杆菌作用,并抑制纤维蛋白原转化为纤维蛋白、防止内毒素诱发 DIC 等[7,8];柴胡能促进内源性糖皮质激素分泌,抑制过度炎症反应。
总之,CSCQS联合SST辅助治疗SAP可显著提高疗效、改善患者预后,可能机制为两药可通过不同作用靶点产生协同效应。
[1]Guarner F.Enteric flora in health and disease[J].Digestion,2006,73(Suppl 1):5-12.
[2]Furuya T,Soeno T,Komatsu M.Strategy for bacterial translocation in acute pancreatitis[J].Nippon Shokakibyo Gakkai Zasshi,2004,101(5):502-509.
[3]Gerlach H.Risk management in patients with severe acute pancreatitis[J].Crit Care,2004,8(6):430-432.
[4]Ammorri BJ.Role of the gut in the course of severe acute pancreatitis[J].Pancreas,2003,26(2):122-129.
[5]张昭,王丹,赵刚.生长抑素对重症急性胰腺炎的炎性调控作用[J].临床急诊杂志,2009,10(6):336-341.
[6]齐清会,王简,回建蜂,等.大承气汤和针刺治疗胃肠运动功能障碍疾病的研究[J].世界华人消化杂,2004,12(1):129-132.
[7]刘蓉,唐方.中药保护肠屏障功能研究概况[J].上海中医药杂志,2004,38(12):57-59.
[8]张莹,石承先,黄平,等.丹参对重症急性胰腺炎内皮素-1 mRNA的影响[J].世界华人消化杂志,2006,14(1):35-38.

