64排螺旋CT双期增强扫描在胰腺癌诊断及手术评价中的价值
黑龙江省佳木斯中心医院CT室(黑龙江 佳木斯154002)
周 坤 刘君凤 徐双武金 重 宋 微
胰腺癌是最常见恶性肿瘤之一,占全身恶性肿瘤1%-4%,发生率高,预后极差,1年生存率不到30%,5年生存率仅3%-7%[1]。胰腺癌约占所有胰腺肿瘤的75-90%,临床确诊时多出现局部扩散及远处转移,所以胰腺癌的早期诊断至关重要,现收集32例经64排螺旋CT双期增强扫描并病理证实的胰腺癌,分析胰腺期及门脉期CT征象,加深对胰腺癌CT表现认识,提高胰腺癌检出率,评判周围血管受侵情况,探讨其诊断价值并对肿瘤可切除性做出初步评价。
资料与方法
1.1 一般资料及检查步骤 收集2005-2010经病理证实胰腺癌32例,男18例,女14例,平均年龄57.2岁,采用TOSHIBA64排螺旋CT,扫描参数120kv,440ma,Pot time0.5,Range300。检查前空腹4-6h,扫描前15min口服水500ml,充盈胃肠道,双筒高压注射器从肘静脉以4.0-4.5ml/s注入造影剂优维显370,60ml,继而注入4.0-5.0ml/s生理盐水20ml,注药30s、70s分别开始扫描,获得胰腺期及门脉期图像,层厚0.5-0.7mm。
分别用游标测定正常胰腺组织及肿瘤组织平扫、胰腺期及门脉期的CT值,感兴趣区(ROI)面积0.3*0.3cm,肿瘤ROI选定在肿块区,正常胰腺ROI选定在胰腺实质区,测量尽量选肿瘤层面相同及肿瘤临近部位,各期所测层面一致,以便比较。后分别计算胰腺期及门脉期肿瘤与周围正常胰腺CT值的差值,即肿瘤—胰腺对比,胰周血管重建,了解血管侵犯情况。
1.2 统计学方法 对平扫、胰腺期及门脉期胰腺CT增强值以及肿瘤-胰腺增强差值采用均数±标准差±s)表示(表1)。
结 果
2.1 一般资料 32例病例均为分化程度高低不等的腺癌,其中,最大径大于3者17例,2-3cm之间者12例,小于2厘米3例。肿瘤位于胰头颈部20例,胰钩突部8例,胰体尾部4例。血管受侵犯例。
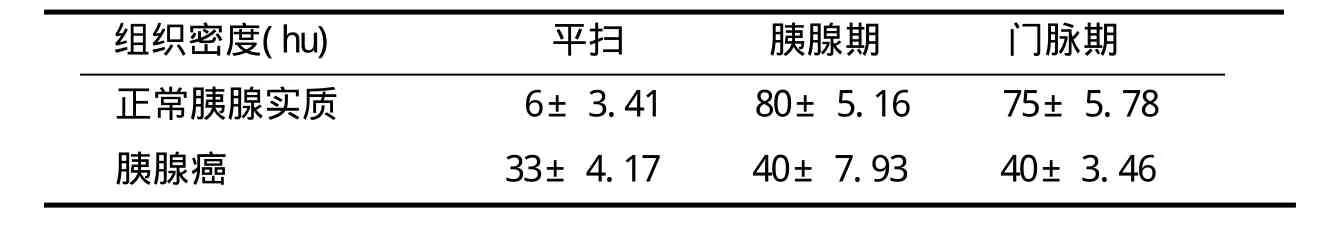
表1 胰腺实质与胰腺癌平扫的双期强化的密度比较
2.2 CT征象 直接征象:增强后病灶出现不同程度不均匀边缘强化,中心呈相对低密度,肿瘤边界不清,可见蜘蛛脚样或毛刺样突起,强化后肿瘤形态不规则15例,呈圆形或椭圆形者18例,间接征象:1)胰腺形态改变:胰头轻度增大或钩突变圆顿多见(21例),部分可见胰头颈部局限性隆突(4例),且常可伴有胰腺体尾部显著萎缩(15例)。2)肝内胆管扩张:27例肝内胆管及胆总管不同程度扩张,胆总管可见截断征。3)主胰管扩张,26例主胰管不同程度扩张,扩张主胰管呈串珠状或管壁平滑,以体尾部扩张为主。4)周围血管受侵犯13例。
2.3 胰腺与肿瘤增强结果增强扫描肿瘤在胰腺期、门脉期的增强值无明显差异(t=0.35,p>0.26),正常胰腺组织在胰腺期强化值明显高于门脉期,肿瘤与正常胰腺对比:胰腺期显示肿瘤更清晰。
2.4胰周大血管及小静脉的表现胰周大血管受侵多表明肿块不可切除,早期表现为血管边缘模糊以后为软组织影包埋血管根部,常见受侵血管为肠系膜上动脉(6例),门静脉(5例)、脾静脉(2例)。
2.5 肝脏转移瘤 肿瘤远处转移表明不能手术。
讨 论
3.1 胰腺癌分级 胰腺癌分级主要据肿瘤大小,肿瘤对胰周、血管、胆道及十二指肠侵犯程度[2]。a:肿瘤大小分4级:瘤体径线≤2.0cm为1级,2.1-4.0cm为2级,4.1-6.0cm为3级,≥6.0cm为4级;b:肿瘤未达到胰腺表面0级,达到表面未侵入胰周为1级,侵入胰周未达邻近器官为2级,侵及邻近器官为3级;c:肿瘤未侵犯血管为0级,包绕血管<180度,部分侵入血管周围脂肪在5mm内为1级,≥180度为2级;d肿瘤未侵犯胆道为0级,早期侵及但无梗阻为1级,有梗阻为2级;e:肿瘤未侵犯十二指肠为0级,侵至十二指肠表面为1级,侵犯肠壁为2级。
3.2 胰腺癌手术可切除性的影像学判断 目前为止,手术切除肿瘤及相应胰腺仍是胰腺癌首选治疗方法,由于病变部位程度不同,病人个体差异,影像判断与实际病变之间的限度,使得影像作出胰腺癌可切除性标准很难,一般可切除胰腺癌的表现有:1、病变局限胰头,肿块<4cm;2、肠系膜上动脉与胰腺间脂肪间隙存在,无其他血管受侵;3、无肝及其他器官转移。
据多数学者标准[3,4],胰腺癌不能切除原因包括:(1)胰系膜上血管、腹腔动脉干、脾静脉、门静脉、下腔静脉等胰周主要血管被肿瘤包绕,包埋及癌栓形成;(2)邻近脏器胃、结肠等受累;(3)胰周区域或远处淋巴结肿大且融合成团; (4)肝或远处脏器转移;(5)腹膜、肠系膜、网膜受累,伴或不伴腹水。临床上胰腺周围小静脉增粗、模糊常提示肿瘤向胰周浸润,即使未出现以上明显指征,亦应考虑列入不可切除。其中胰周血管受侵是最主要和常见不能切除原因。因此,判断胰周血管是否受累,对治疗方案制订具决定性意义。
亦可结合对肿瘤得分,即将各级套入相应得分,即0为不计分,1级为1分,2级为2分,依次累加,我们认为2分以下应考虑切除,≥4分即不可切除。3分应具体分析。
胰腺癌为少血供无包膜实性肿瘤,正常胰腺血供丰富,这样强化扫描在胰腺期内能清晰示肿瘤及正常胰腺组织,门脉期能清晰示肝脏转移灶、肿瘤与静脉关系及静脉受累情况,对胰周小静脉亦可进一步观察。[5,6]胰周小静脉扩张是CT发现主干静脉受侵或胰周肿瘤扩散的一敏感征象,有助于判断血管受累情况可为肿瘤不可切除诊断标准之一。
64排螺旋CT双期增强扫描能清晰显示胰腺癌肿块,利于尽早诊断。能很好地观察邻近器官和胰周主要血管侵犯、有无切除区域外淋巴结受累或远处器官转移(主要肝脏)情况,在胰腺癌可切除性评价方面,显示出良好效果。
1.吴建新,王兴鹏,徐家裕.胰腺癌流行病学的研究现状[J].临床内科杂志,2000, 17(3): 189-191.
2.王静波,向子云,詹勇,等.自身免疫性胰腺炎与胰腺癌的CT鉴别诊断价值[J].中国CT和MRI杂志,2011,9(2):45-48.
3.杨恒选,严志汉,闵鹏秋.胰腺癌的螺旋CT诊断与术前评估[J].中华医学计算机成像杂志, 2002, 8(4): 243-248.
4.严志汉,周翔平,宋彬,等.螺旋CT双期扫描对胰腺癌可切除性的评估[J].临床放射学杂志, 2000,19(6): 355-358.
5.Antczak-Bouckom A A,Weinstein M C,Cost-effectiveness analysis of periodontal disease control[J].Jourhal Dental Res,1987,66(11):1630-1835.
6.Fyffe H E,Kay E J,Assessment of dental state utilities[J].community Dent Oral Epidemiol,1992,20:269-273.

