慢性阻塞性肺疾病应用激励式肺量仪对呼吸康复效果的影响
刘 宏 刘玉梅 李 霞
慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD)是一种具有气流受限特征的疾病,气流受限不完全可逆,呈进行性发展,与肺部对有害气体或有害颗粒的异常炎性反应有关。易反复发作,造成呼吸功能障碍,严重影响患者的生命和生活质量。按病程分为急性加重期和稳定期。稳定期的呼吸康复训练是延缓疾病发展的有效手段之一。2007年6月至2009年12月,齐齐哈尔医学院附属第三医院将常用于胸腹部手术后预防肺部并发症的激励式肺量仪应用于32例COPD患者的呼吸康复训练中,与常规的呼吸康复训练方法比较,观察 对呼吸康复效果的影响,现将研究结果报道如下。
1 对象与方法
1.1 研究对象
2007年6月至2009年12月出院的COPD患者65例,均为居住在城区的男性患者。年龄59~76岁,COPD病史5年以上。纳入标准:按中华医学会呼吸病学会慢性阻塞性肺疾病学组提出的COPD诊断标准,其病史、查体、肺功能及胸片均符合诊断标准,经治疗后处于稳定期,SpO2均在90%以上,已戒烟。长期卧床、精神疾病、老年性痴呆、严重心肺功能不全、语言沟通障碍者不进入研究队列。
1.2 方法
采用随机分组方法将65例COPD患者分为实验组和对照组,实验组32例,平均年龄(70.59±4.68)岁。对照组33例,平均年龄(70.33±5.01)岁,两组患者的年龄差异无显著性(t=0.21,P>0.05),两组患者训练前血氧饱和度(SpO2)、吸气量、呼吸频率(RR)差异均无显著性,具有可比性,见表1。
表1 训练前两组患者的吸气量、SpO2和RR的比较(±s)

表1 训练前两组患者的吸气量、SpO2和RR的比较(±s)
组 别 例数 吸气量(mL) SpO2(%) RR(次/min)实验组 32 684.38±19.40 92.21±0.58 21.19±0.42对照组 33 666.67±24.16 92.15±0.70 21.09±0.47 t值 0.57 0.36 0.28 P>0.5 >0.5 >0.5
1.2.1 实验组
以缩唇呼吸+激励式肺量仪进行训练。该肺量仪由西班牙雷文顿公司生产,型号TRI-BAIL-REF259-12000,为三球吸气训练装置,3个刻度分别为600、900、200mL,表示小球达到顶部时相应所吸气的量。具体方法:坐位或立位,用鼻深吸气,屏气,缩唇缓慢呼气;呼气结束后,用肺量仪尽力吸气,移开含嘴呼气,仍以缩唇方式缓慢呼气。2个吸呼为1个周期,然后依次循环进行,20~30 min/次,2次/d。
1.2.2 对照组
常规的缩唇呼吸+腹式呼吸训练。具体方法用鼻深吸气,屏气,缩唇缓慢呼气;呼气结束后,双手置于腹部,用鼻吸气,腹肌放松鼓腹,缩唇呼气时双手按压腹部,腹肌收缩腹部凹下。2个吸呼为1个周期,然后依次循环进行,训练时间和频数要求同实验组。
1.2.3 两组出院前,均固定2名指导护士进行反复指导、训练,直至掌握缩唇呼吸、腹式呼吸训练及肺量仪训练的方法,建立电话联系本,出院后居家训练。指导护士每月电话督导1次。实验组人均配备1只肺量仪。
1.3 评价指标
1.3.1 主观指标
咳嗽、咯痰、胸闷症状改善情况;呼吸功能障碍程度评价采用英国医学研究会(MRC)呼吸困难量表。这是一种简单、准确测量COPD患者功能障碍的方法。0级:无明显呼吸困难(剧烈运动除外);1级:快走或上缓坡时有气短;2级:呼吸困难比同龄人走得慢或者以自己的速度在平地上行走时需要停下呼吸;3级:在平地上行走100m或数分钟后需要停下来呼吸;4级:明显呼吸困难而不能离开房屋或者当换衣服时气短。
1.3.2 客观指标
静息、不吸氧状态下的吸气量、SpO2、RR,训练的频数。
1.3.3 资料收集
训练前对所有人选患者进行主客观指标调查、测量记录。居家训练6个月后65例患者均按预约先后返院再次进行调查、测量记录。
1.4 统计处理
研究结果采用SPSS 10.0软件进行数据分析。
2 结 果
2.1 主观症状改善情况
训练后6个月,实验组咳嗽、咯痰、气短症状减轻23例占71.88%,对照组15例占45.45%,两组差异有显著性(χ2=4.62,P<0.05);实验组呼吸功能障碍程度改善20例占62.50%,对照组11例占33.3%,两组差异有显著性(χ2=5.54,P<0.01),见表2。

表2 两组患者训练前后MRC呼吸困难量表比较 例
2.2 训练后6个月两组吸气量、SpO2和RR的变化情况,见表3。
表3 训练后6个月两组吸气量、SpO2和RR比较(±s)
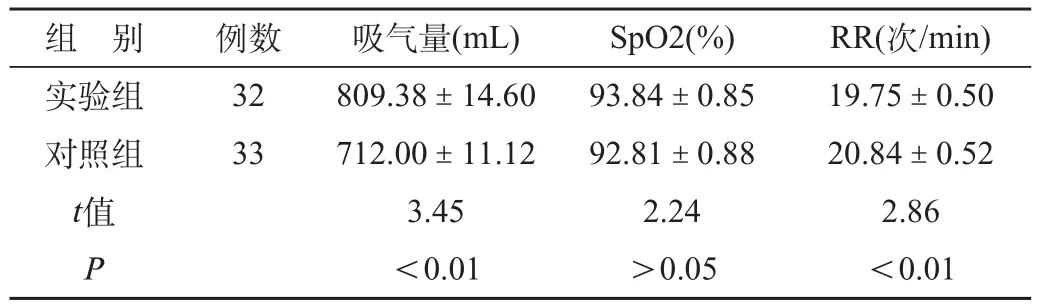
表3 训练后6个月两组吸气量、SpO2和RR比较(±s)
组 别 例数 吸气量(mL) SpO2(%) RR(次/min)实验组 32 809.38±14.60 93.84±0.85 19.75±0.50对照组 33 712.00±11.12 92.81±0.88 20.84±0.52 t值 3.45 2.24 2.86 P<0.01 >0.05 <0.01
2.3 两组6个月期间训练频数比较
实验组患者坚持训练1~2次/d的25例占78.13%,对照组16例占48.48%,两组训练频数差异有显著性(χ2值=6.25,P<0.025),见表4。

表4 两组患者训练频数比较 例(%)
3 讨 论
3.1 激励式肺量仪配合缩唇呼吸训练能增加肺的潮气量和通气量,改善全身氧供。表3可见,实验组的吸气量和SpO2提高较对照组明显,呼吸频率慢于对照组。呼吸康复是一项综合性的治疗护理方法,其基本目标是控制缓解患者的肺部症状,改善呼吸功能,帮助COPD患者提高生活和工作能力。呼吸康复的核心组成部分是呼吸训练,包括缩唇呼吸训练,腹式呼吸训练和全身呼吸体操,其中缩唇呼吸又是基础。COPD患者可见支气管网内压下降,呼气时易发生气道陷闭,使呼气量减少,肺泡内气体滞留,进而影响吸气量。缩唇呼气训练通过缩唇增加外口阻力,可提高气道内压,防止气道过早陷闭,使肺内残气更易排出。有助于下一次吸气时吸入更多的新鲜空气,使CO2排出增多,减少功能残气量,同时肺泡通气量增加。此外,COPD患者的呼吸模式是低潮气量、高频率,吸气时间和呼气时间均缩短。并普遍存在膈肌萎缩,因此,患者的呼吸常以胸廓活动为主,呼吸表浅而短促。这种呼吸既不能保证有效的通气量,又易引发呼吸肌疲劳。深而慢的吸气比较符合人体呼吸机械力学的原则,因为肺组织内存在快呼吸区和慢呼吸区,呼吸浅快时气体只能进入快呼吸区,而进入慢呼吸区的气体甚微。这一现象在COPD患者存在细支气管痉挛或分泌物过多时尤为突出,严重影响潮气量,使患者缺氧症状加重。激励式肺量仪的深吸气练习可锻炼呼吸肌和扩张肺泡,有意识地增强膈肌活动,可以达到与腹式呼吸训练类似的训练效果。本研究表明,实验组激励式肺量仪配合缩唇呼吸训练,由于深而慢的吸气和缩唇缓慢的呼气贯穿整个训练过程,从而帮助患者形成深而慢的呼吸模式[1,2]。这种深而慢的呼吸,吸入气体量大,可使通气不好的肺泡区进入的气体量增加。既可以促进肺内残气排出,同时随着吸气量的增加,潮气量和通气量也相应增加,使呼吸频率下降,改善通气血流比值,增加了气体交换和弥散,使全身的氧供得以改善。
3.2 激励式肺量仪配合缩唇呼吸训练可以减轻COPD患者的呼吸功能障碍程度。COPD患者的呼吸困难程度比生理性的指标更能反映患者的综合健康状况。实验组由于训练后纠正了患者的病理呼吸,增加膈肌活动度,提高肺泡换气量,全身氧供得以改善,缓解呼吸困难症状,患者的日常活动耐力提高。表2显示,训练6个月后实验组患者呼吸功能障碍程度减轻者为20例,而对照组为11例;同时实验组患者的呼吸道症状改善者占71.88%,对照组占45.45%。这表明,激励式肺量仪能有效减轻COPD患者的呼吸功能障碍程度,从而延缓疾病的发展,提高患者的生存质量[3,4]。
3.3 激励式肺量仪可提高COPD患者呼吸康复的依从性。呼吸康复是个长期的过程,而且其效果有时不能立竿见影,单纯的缩唇呼吸训练和腹式呼吸训练由于缺乏可直接评估效果的指标,使很多患者难以信服和坚持训练。蔡忆等的调查研究报道,50例COPD患者坚持每日呼吸训练的有16例[5]。而本研究对照组患者33例中有16例坚持每日训练,与报道有差异。这与对照组患者同样接受规范的健康教育和督促训练有关。实验组每日训练1次以上的患者达到25例,明显高于对照组的16例,表明实验组训练的依从性高于对照组。这与激励式肺量仪作为训练的提醒物和励志工具密不可分。激励式肺量仪有明确的吸气量刻度显示,给训练中的患者以信心和成就感,从而激励患者坚持每日训练。同时由于该装置体积小,可以携带和随时训练,操作简单,价格低廉,患者易于接受。
[1]中华医学会呼吸病学分会慢性阻塞性肺疾病学组.慢性阻塞性肺疾病诊治指南[J].中华结核和呼吸杂志,2002,25(8):3456.
[2]翁桂闽.新的COPD功能障碍分级量表[J].国外医学•护理学分册,1999,18(12):549.
[3]孙惠娟,朱慧.COPD患者的营养支持与肺康复[J].国外医学•护理学分册,2001,20(12):555.
[4]孙银香,阎启英,林友华,等.缩唇一膈式呼吸操在肺心病缓解期的应用[J].中华结核呼吸杂志,1997,20(1):53.
[5]蔡忆,田小京,杨晶.慢性阻塞性肺疾病患者呼吸锻炼状况的调及护理[J].现代护理,2004,10(10):89.

