人工膝关节置换术后感染的临床研究进展
蔡筑韵,石长贵,鲍哲明,苏佳灿
(上海市第二军医大学附属长海医院骨科,上海 200433)
感染是膝关节置换术(total knee arthroplasty,TKA)后一种严重的并发症。由于全膝关节置换术患者的老龄化趋势以及假体在体内留存时间增长所带来的持续性感染风险,未来 TKA术后感染的发病率还将有所上升[1]。本文就近年来国际上关于人工膝关节置换术后感染的一些临床研究进展作一综述。
1 TKA术后感染的危险因素
以往病例报告中引起 TKA术后感染的危险因素有很多,如类风湿性关节炎、皮肤溃疡、既往膝关节手术史、肥胖、泌尿系统感染、肾功能衰竭、艾滋病、糖尿病、服用激素、营养不良和恶性肿瘤等[2~4]。 Pulido等[2]回顾了 2001~2006年间进行关节置换的 9245名患者的资料,在进行了多变量分析的调整后得出了以下几个假体周围感染的独立危险因素:体质指数大于 40kg/m2,美国麻醉医师协会评分大于 2,双侧关节同时手术,异体输血,术后房颤 ,术后心肌梗死,术后尿路感染以及长期住院。其中,术后房颤和心肌梗死以往并未引起临床医师们的注意。其引起感染可能是由于以下两个原因,一是患有严重心脏并发症的患者使用了抗凝血药物,如肝素等,已经有研究表明抗凝剂的使用也是术后感染的一个危险因素[5];二是可能由于并发心脏疾病的患者身体状态通常较差,从而延长了伤口愈合的时间,增加了术后感染的可能性。长期住院也被提出是危险因素之一,一些由耐药性较强的病原体引起的感染可能与此有关。
近期 ,Malinzak等[3]在回顾了 1991~ 2004年进行关节置换的 6108名患者的资料后,采用 Logistic回归分析对感染患者和未感染患者的前瞻性资料进行了比较,得出了以下结论。体质指数过高仍是一大危险因素;糖尿病患者术后感染概率提高 3倍;但双侧关节同时手术的患者术后感染概率却是单侧手术患者的 1/3。 Ritter等[6]也发现双侧膝关节同时置换后的患者,其膝关节评分要比单侧置换的患者高,但同时也更易发生患静脉炎。肥胖虽然一直被认为会对 TKA术后产生负面影响,以往超重患者一般会被劝阻行 TKA手术。但 Stickles等[7]应用线性回归分析研究发现,肥胖患者与其他患者一样术后可获得大致相同的功能改善和满意度,只是体质指数较大的患者术后 1年上下楼稍困难。宋立明等[8]比较了不同切口 TKA术后的早期并发症,小切口组38例 46膝,常规切口组 43例 54膝。术后前者 4例 4膝感染,而后者只有 1例 1膝感染。作者认为引起小切口 TKA感染率较高的原因可能包括对髌骨、胫骨骨面造成损伤引起抵抗力降低、手术时间延长、术后引流量大及切口内异物无法彻底冲洗等。
2 TKA术后感染的诊断
TKA术后感染的诊断目前仍是一个挑战,特别是存在亚急性和低毒性感染的情况下,尚无普遍认可的诊断试验或方法可以做到绝对准确[9]。目前针对 TKA术后感染的诊断方法较多,有关节穿刺检查、血液学检查、术中组织培养、冰冻组织切片检查及分子生物学检测等。而影像学检查方法则有 X线片及放射性核素检查,但 CT和 M RI较少使用。另外也有文献报道使用脱氧葡萄糖—正电子发射断层成像技术(FDG-positron emission tomography,FDG-PET)来诊断TKA术后感染。
一个完整的诊断流程对于确诊 TKA术后感染极为重要,但以往的诊断流程往往包括了膝关节和髋关节。需要注意的是,针对不同的关节其诊断标准也有所不同[10]。 Savarino等[11]针对膝关节给出了一个较为完整的诊断流程(见图 1)。
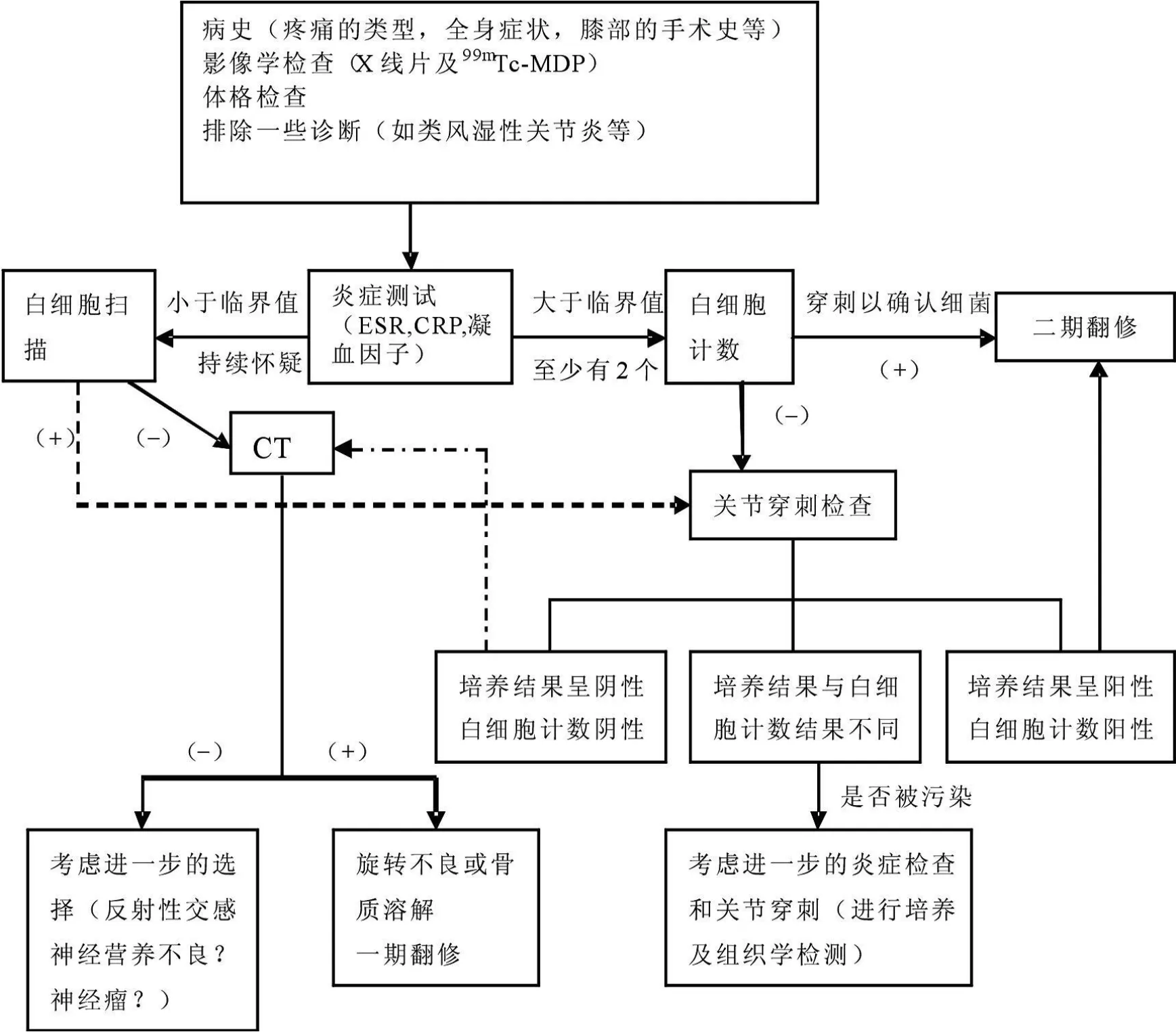
图1 膝关节置换术后假体周围感染的诊断流程
在所有诊断方法中,术中组织培养是检测 TKA术后假体周围是否感染的金标准。 Fink等[12]将术中组织活检与 C反应蛋白以及关节穿刺检查进行比较研究,发现前者的敏感度和特异度均最高。对于膝关节,取材应包括滑液或关节液,滑膜组织以及胫骨侧和股骨侧骨-假体之间的伪膜组织。一般认为,手术前 2周要停止使用抗生素,术中抗生素要在采集完标本以后再使用[13]。但近期 Burnett等[14]对 25例患者共 26膝进行了一项前瞻性试验,在术前穿刺确定了一种病原微生物的情况下继续常规使用抗生素,结果表明术前预防性使用抗生素并不影响术中组织培养结果的准确性。
放射性核素的方法也逐渐被应用到诊断 TKA术后感染的领域。单独锝-99m亚甲基二膦酸盐(99mTc-MDP)骨闪烁显像对于评价 TKA术后感染的作用有限,因为假体周围放射性核素的摄取可以持续到假体植入后数年,因此假体周围99mTc-MDP摄取强度不能用来区分假体感染[15]。白细胞的放射性核素检查对于诊断 TKA术后感染有一定帮助。Nijhof等[16]采用铟-111同位素标记白细胞或免疫球蛋白,比常规使用锝-99m敏感度更高。最近,Bruggen等[17]针对正电子发射断层成像技术和单光子发射计算机断层成像术对骨与关节感染的诊断作用进行了一项系统评价,结果表明采用锢111标记包细胞的单光子发射计算机断层成像术结合99mTc-M DP或99mTc硫胶体是目前最好的核医学检查技术。锝可以首先显示所有高代谢的区域,而铟由于标记白细胞,将会聚集在炎症区域,此法可以帮助辨别高代谢非炎症区域的感染。但也有学者认为此项检查步骤繁琐 ,可能导致误差[15]。
近年来,FDG-PET用于发现感染及炎性病灶,这是因为炎性细胞糖代谢的增加,其敏感性较高。并且其较传统的核医学方法有更好的空间分辨率。由于炎性细胞内 FDG蓄积迅速,示踪剂注射后 60min内能够完成 FDG-PET扫描。Zhuang等[18]采用 FDG-PET研究发现其敏感性、特异性和准确性分别为 91%、72%及 78%。 Parvizi等[19]以假体柄与骨界面之间的摄取量增高作为感染的诊断标准,此方法的阳性预测值为 80%,阴性预测值为 98.5%。尽管 FDG-PET比白细胞标记的骨扫描有更高的特异性,但仍可能因为无菌性松动而带来假阳性结果。
3 TKA术后感染的治疗
对于 TKA术后感染,应早期诊断、早期处理。治疗的目的是彻底清除感染、膝关节达到无痛及最大限度地恢复膝关节功能。目前的治疗方法主要包括清创配合抗生素治疗、一期翻修术、二期翻修术以及关节切除成形术等等。为了获得良好的治疗效果,治疗过程应结合患者的自身条件和病情进展程度采用不同的治疗方法。Trampuz等[20]提出了 TKA术后感染的治疗原则(见图 2)。
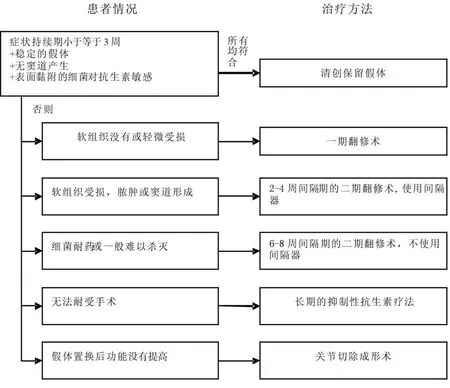
图2 TKA术后感染的治疗原则
二期翻修术目前被认为是治疗 TKA术后感染的标准做法。二期翻修是指首次手术取出所有异物,彻底清创,经过一定的时间间隔(一般 4~ 8周),再次进行手术植入假体。虽然二期翻修的效果受多方面因素的影响,如清创的范围、临床发病的持续时间、感染的细菌种类、抗生素的用量和组合、间隔器的类型、手术医师的技术以及二期植入的假体选择等等[21],但此术式却可以稳定控制感染,对防止关节再感染效果显著,文献报道治愈率达 90%以上,高于其他手术方法。所以二期翻修被认为是消除感染、恢复关节功能的最佳选择。
Trampuz等[20]认为 ,当出现严重的感染时,更倾向于采用二期翻修的方法。严重感染包括多种病原体混合感染,革兰阴性菌感染,毒力较强的耐药菌的感染,以及病原菌不明的感染,比如难治性的肠球菌、耐甲氧西林金黄色葡萄球菌以及耐喹诺酮的绿脓杆菌感染患者。
二期翻修术包括以下几个步骤。a)取出假体和骨水泥,彻底清创;b)使用含抗生素的骨水泥间隔器维持关节间隙;c)4至 6周经非肠道途径使用敏感抗生素;d)植入新的人工关节假体。需要注意的是膝关节周围软组织少,当有缺损时,要考虑行皮瓣移植处理[11]。
假体的取出和再次植入两次手术之间的间隔时间现在仍有争议,时间过短可能感染未被完全控制,时间过长虽然可以降低感染复发的危险,但却使整个治疗周期延长,不但治疗费用增加而且不利于术后的康复治疗,尤其是对老年患者。Nelson等[22]认为在二期翻修术中,第一次清创后植入活动型间隔器,使用抗生素 6周,直至伤口炎症消失,血沉和 C反应蛋白稳定在正常水平或稍偏高,此时再进行假体置换,成功率可达 90%。初始的 1~ 2周静脉给药,之后口服或者静脉给药均可。不同的给药途径目的是为了维持药物在体内的有效浓度。对于免疫力低下且反复多次感染的患者需要延长1~ 2周的给药时间。
间隔器的使用作为二期翻修术的一部分,对于感染的清除和关节功能的保留都很重要[23]。间隔器分为静止型和活动型。静止型间隔器虽有良好的控制感染的能力,但存在间隔期内关节功能较差、间隔器容易移位、关节囊和股四头肌挛缩并有瘢痕形成以及骨丢失的可能性增大等缺点,使二期翻修难度加大[24]。因此现在多使用活动型间隔器,它能使患者有一定的关节活动度。目前比较成熟的手术方法是PROST ALAC法,即使用含抗生素的骨水泥假体对人工关节术后感染进行二期翻修。手术第一步是取出关节内所有假体,对感染的关节进行一期彻底清创,然后将含抗生素的骨水泥植入关节间隙,使之成为一种临时性的关节假体;第二步是等待感染控制后,二期手术取出临时,并最终植入正式的全关节翻修假体。现在间隔器多使用抗生素骨水泥,放弃了原本用金属和聚乙烯制成的关节面。 Su等[25]采用聚二甲基硅氧烷制成的模具制作简易的骨水泥间隔器,治疗 15例TKA术后感染,平均随访 47.5个月,无复发病例。 Martí nez等[21]采用的手工自制的间隔器仅使用高速磨钻和两个拉钩制作而成,骨水泥的比例为 7.5%,治疗 30例 TKA术后感染,平均随访 2年,29例无复发,间隔期内关节活动度平均达到 80°。Durbhakula等[26]使用真空注射硅树脂铸模自制的间隔器,治疗 24例感染患者,平均随访 33个月,感染治愈率为92%。MacAvoy等[27]使用部分冲洗球作为模型制作“球窝关节”间隔器应用于 TKA术后感染的二期翻修术中,术后 13例有 9例感染清除,植入间隔器和正式植入假体后的活动度都比较高。
另外,研究表明 Palacos骨水泥比 Simplex骨水泥具有更好的释放抗生素的能力,而需要注意的是,与真空搅拌技术相比,手工搅拌的抗生素在骨水泥中不能均匀分布,降低了抗生素的缓释率[28]。
4 总结与展望
TKA术后感染目前仍是个难题,不仅患者要经历巨大的的痛苦,同时也要承担高昂的医疗费用,对于骨科医师的技术也是一个挑战。术后感染不仅会延长患者住院时间,增加治疗费用,二次住院或需多次手术治疗的概率增加,患者往往要经历长期抗生素治疗及二期翻修等,感染控制不佳者甚至需要接受关节融合或是截肢。 TKA术后感染是多种因素所致的,对新的危险因素的探讨,有利于对 TKA术后感染的早期干预治疗。各个危险因素并不是各自独立的,有些因素相互影响甚至互为因果的,因而术后感染是多因素综合作用的结果。在诊断上,术中组织培养仍是一个金标准,所有疑似感染的患者都应常规进行术中组织培养。而新的诊断技术也正在此领域不断有所突破。目前,通过彻底清创、选择有效抗生素及使用活动型抗生素间隔器的二期翻修术,能够有效防止感染复发,提高感染治愈率。
[1]Kurtz S,Ong K,Lau E,et al.Projections of primary and revision hip and knee arthroplasty in the United States from 2005 to 2030[J].J Bone Joint Surg(Am),2007,89(4):780-785.
[2]Pulido L,Ghanem E,Joshi A,et al.Periprosthetic joint Infection:the incidence,timing,and predisposing factors[J].Clin Orthop Relat Res,2008,(466):1710-1715.
[3]Malinzak R,Ritter M,Berend M,et al.Morbidly obese,diabetic,younger,and unilateral joint arthroplasty patients have elevated total joint arthroplasty infection rates[J].J Arthroplasty,2009,24(6):84-88.
[4]Zimmerli W.Prosthetic-joint-associated infections[J].Best Practice& Research Clinical Rheumatology,2006,20(6):1045-1063.
[5]Parvizi J,Ghanem E,Joshi A,et al.Does“excessive”anticoagulation predispose to periprosthetic infection[J]?J Arthroplasty,2007,22(6Suppl2):24-28.
[6]Ritter M A,Harty LD,Davis KE,et al.Simultaneous bilateral,staged bilateral,and unilateral total knee arthroplasty:A survival analysis[J].J Bone Joint Surg(Am),2003,85(14):1532-1537.
[7]Stickles B,Phillips L,Brox W T,et al.Defining the relationship between obesity and to tal joint arthroplasty[J].Obes Res,2001,9(3):219-223.
[8]宋立明,于建华,张铁良,等.不同切口人工膝关节置换术后的早期并发症比较[J].中国修复重建外科杂志.2009,23(3):274-277.
[9]Greidanus NV,Masri BA,Garbuz DS,et al.Use of erythrocyte sedimentation rate and C-reactive protein level to diagnose infection before revision total knee arthroplasty:A prospective evaluation[J].J Bone Joint Surg(Am),2007,89(12):1409-1416.
[10]Borrego AF,Mart?′nez FM,Parra JLC,Gra?eda DS,Crespo RG,Stern LLD,et al.Diagnosis of infection in hip and kneerevision surgery:intraoperative frozen section analysis[J].Int Orthop,2007,31:33-37.
[11]Savarino L,Tigani D,Baldini N,et al.Pre-operative diagnosis of infection in total knee arthroplasty:An algorithm [J]. Knee Surg Sports Traumatol Arthrosc,2009,17:667-675.
[12]Fink B,Makowiak C,Fuerst M,et al.The value of synovial biopsy,joint aspiration and C-reactive protein in the diagnosis of late peri-prosthetic infection of total knee replacements[J].J Bone Joint Surg(Br),2008,90(8):874-878.
[13]Trampuz A,Steckelberg JM,Osmon DR,et al.Advances in the laboratory diagnosis of prosthetic joint infection[J].Rev Med Microbiol,2003,14(1):1-14.
[14]Burnett RS,Aggarwal JA,Givens SA,et al.Prophylactic antibiotics do not affect cultures in the treatment of an Infected TKA[J].Clin Orthop Relat Res,2010,(468):127-134.
[15]Love C,Marwin SE,Tomas MB,et al.Diagnosing infection in the failed joint replacement:A comparison of coincidence detection 18F-FDG andⅢ In-labeled leukocyte/99mTc-sulfur colloid marrow imaging[J].J Nucl Med,2004,45(11):1864-1871.
[16]Nijhof MW,Fleer A,Hardus K,et al.Tobramycincontaining bone cement and systemic cefazolin in a one-stage revision:Treatment of infection in a rabbit model[J].J Biomed Mater Res,2001,58(7):747-753.
[17]Bruggen W,Bleeker-Rovers CP,Boerman OC,et al.PET and SPECT in osteomyelitis and prosthetic bone and joint Infections:A systematic review[J].Semin Nucl Med,2010,40(1):3-15.
[18]ZhuangH,Duarte PS,Pourdehnad M,et al.The promising role of 18F-FDG PET in detecting infected lower limb prosthesis implants[J].J Nucl Med,2001;42(1):44-48.
[19]Parvizi J,Ghanem F,Menashe S,et al.Periprosthetic infection:What are the diagnostic challenges? [J].J Bone Joint Surg(Am),2006,88(1):138-147.
[20]Trampuz A,Zimmerli W.Prosthetic joint infections:Wpdate in diagnosis and treatment[J].Swiss M ed Wkly,2005,135(17-18):243-251.
[21]Martí nez MV,Luna AR,Pereiro J,et al.Hand-made articulating spacers in two-stage revision for infected total knee arthroplasty:Good outcome in30patients[J].Acta Orthopaedica,2008,79(5):674-682.
[22]Nelson CL.Primary and delayed exchange for infected total knee arthroplasty[J].Am J Knee Surg,2001,14(1):60-67.
[23]Haleem AA,Berry DJ,Hassen AD,et al.Mid-term to long-term follow up of two-stage implantation for infected total knee arthroplasty[J].Clin Orthop Relat Res,2004,(428):35-39.
[24]Meek RM,Masri BA,Dunlop D,et al.Patient satisfaction and functional status after aseptic versus septic revision total knee arthroplasty using the prostalac articulating spacer[J].J Arthroplasty,2004,19(7):874-879.
[25]Su Y,Lee O,Chen W,et al.A facile technique to make articulating spacers for infected total knee arthroplasty[J].J Chin Med Assoc,2009;72(3):138-145.
[26]Durbhakula SM,Czajka J,Fuchs MD,et al.Antibiotic-loaded articulated cement spacer in the 2-stage exchange of infected total knee arthroplasty[J].J Arthroplasty,2004,19(7):768-774.
[27]MacAvoy MC,Ries MD,et al.The ball and socket articulating spacer for infected total knee arthroplasty[J].J Arthroplasty,2005,20(7):757-762.
[28]Kuehn KD,Ege W,Gopp U,et al.Acrylic bone cements:composition and properties[J].Orthop Clin North(Am),2005,36(1):17-28.

