胫骨平台骨折的手术治疗
罗轶,毛汉兴,彭永岳,沈国平,孙玉强
(1.上海市第六人民医院金山分院骨科,上海 201500;2.上海市第六人民医院骨科,上海 200233)
随着工业和交通的发展,胫骨平台骨折的发生率呈明显上升趋势。胫骨平台骨折的治疗手段逐渐提升,但如何选择最佳的治疗方案,一直存在争论。我们仔细研究了胫骨平台的解剖结构和以往的分型方法,并复习了我院保守或手术治疗胫骨平台骨折的大量资料,提出一种新的内固定思路,并以此为指导。自 2005年 1月至 2009年 1月手术治疗胫骨平台骨折 78例,疗效满意,现报告如下。
1 资料与方法
1.1 一般资料 本组 78例 ,其中男 53例,女 25例;年龄 19~ 73岁,平均 47.6岁。按照 Schatzker分型,Ⅰ 型 8例,Ⅱ 型12例,Ⅲ 型 8例,Ⅳ型 18例,Ⅴ 型 13例,Ⅵ 型 19例。其中合并髁间前棘骨折 7例,半月板损伤 5例 ,开放性骨折 3例,合并其他损伤 11例。受伤至手术时间 1~ 17 d,平均 7.3 d。致伤原因:交通伤 49例,高处坠落伤 18例,其他 11例。
手术中采用空心钉固定 6例,外侧钢板固定 23例 ,外侧钢板联合内前侧钢板固定 2例,外侧钢板联合内后侧钢板固定 12例 ,外侧钢板联合后内侧钢板固定 6例,内前侧和内后侧双钢板固定 3例 ,后内侧和后外侧双钢板固定 2例,后内侧和内后侧双钢板固定 6例,内侧中部“T”型钢板固定 9例,前外侧联合内侧外固定架固定 9例。
1.2 手术方法 我们将胫骨平台分为前外侧柱、前内侧柱、后外侧柱和后内侧柱四个柱(见图 1)。手术中选择不稳定的一个柱或两个柱予以复位,支撑钢板固定,对于三柱和四柱骨折也选择两个明显不稳定的柱予以复位,支撑钢板固定,其余的柱通过前两块钢板的螺钉间接的予以固定。手术切口分别有外侧切口、内侧切口、正中切口、外侧切口联合内侧切口、正中切口联合内侧切口以及后侧切口等。
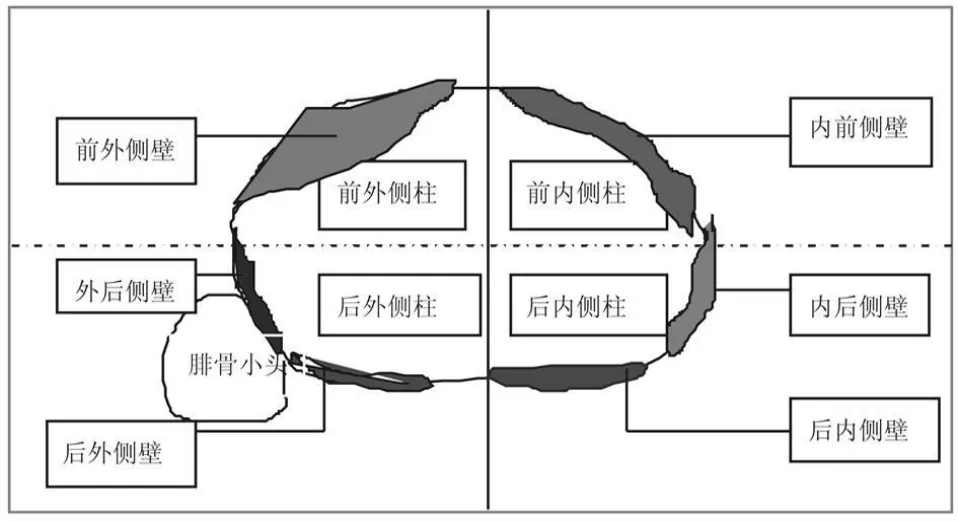
图1 四柱划分示意图
前外侧切口一般采用高尔夫棒形钢板或 LISS系统。内侧切口需纵形劈开鹅足腱,将其向前牵开,暴露干骺端骨折线,手法复位,用 3.5系统 LC-DCP或者重建钢板固定。前正中切口可联合后内侧切口行内侧双钢板固定,选择双切口的手术注意皮桥间的距离大于等于 7 cm。对于 SchatzkerⅤ型的后外侧柱、后内侧柱骨折,我们选择后内侧切口,牵开或部分切断腓肠肌内侧头,暴露后内侧柱、后外侧柱放置钢板。对于关节面塌陷的病例,通过骨折窗用薄骨刀撬起塌陷的关节面复位,并在骨缺损处植骨填充。本组 29例植骨 ,其中 5例是自体骨,24例为人工骨。对于髁间前棘骨折用钢丝予以固定,半月板破裂者切除 4例,修补 1例。
1.3 术后处理及随访 术后下肢弹力绷带包扎 1~ 2周,以减少积血及伤口肿胀,同时抬高患肢。术后3 d拔除引流后开始主动活动结合 CPM机功能锻炼。所有患者均于术后即刻、3个月、6个月及术后 1年常规复查 X线片。通过 X线表现及临床检查判断骨折愈合时间,并记录患者完全负重行走时间,随时记录术后及随访过程中的并发症。根据 X线片测量患肢的胫骨平台内翻角及后倾角,并将术后即刻与术后 1年的胫骨平台内翻角及后倾角进行统计学比较。手术后 1年测定患肢的膝关节功能,并参照 HSS膝关节临床功能评分标准[1]进行评分。
1.4 统计学处理 所有数据均应用 SPSS 11.0统计学软件处理,采用配对 t检验对术后即刻与术后 1年的胫骨平台内翻角及后倾角进行统计学分析,P<0.05为差异有统计学意义。
2 结 果
78例患者均获得随访,平均随访时间 21个月(12~ 36个月)。骨折 X线愈合时间平均为 11.1周,完全负重时间平均为 11.3周(10~ 18周)。术后 1年膝关节 HSS临床功能评分平均 87.1分 (65~ 98分 ),其中优 52例 ,良 20例 ,中 5例 ,差 1例,优良率为 92.3%。术后即刻与术后 1年胫骨平台内翻角和胫骨平台后倾角度数比较,差异均无显著性意义(P>0.05,见表 1)。术后 2例发生部分皮缘坏死;1例植入异体骨患者,术后伤口有渗液 ,细菌培养阴性考虑为异体骨反应,经保守治疗后均愈合;2例出现关节面复位丢失,但关节功能良好,未予处理。

表1 78例胫骨平台骨折患者内固定术后的随访结果及统计分析
3 讨 论
3.1 胫骨平台四柱划分思路 胫骨平台骨折手术治疗的目的是要恢复关节面的解剖复位,胫骨平台得到稳定可靠的支撑,同时注意患肢力线的恢复,两者是获得术后良好膝关节功能的关键[2]。其中,可靠的内固定是手术治疗过程中的重点和难点。我们研究了胫骨平台的解剖特点、保守或手术治疗胫骨平台骨折的大量资料以及常用的 AO和 Schatzker分型。以 Schatzker分型为例,比如 SchatzkerⅣ型骨折我们已经开展了内侧切口“T”型钢板固定,正中切口联合后内侧切口的双切口双钢板固定,以及后路切口单或双钢板固定等多种手术方式,这使我们想到一个新的思路,期望籍此更好地指导内固定的选择。具体划分如图 1。
在胫骨平台内外髁交界处画一前后方向的直线,再于该线中点作一垂直的虚线,这两条线将胫骨平台分为相对独立的四个区域,并从立体的角度把胫骨平台理解为由四个柱支撑组成的平面。这四个柱分别是前外侧柱、后外侧柱、前内侧柱和后内侧柱。涉及一个柱的骨折即是单柱骨折,涉及二个柱的骨折即是双柱骨折,以此类推,还有三柱、四柱骨折。从胫骨平台的解剖结构上看,后外侧有上胫腓关节,后外侧柱因此得到腓骨小头的支撑,较少发生不稳定的骨折。
以四柱划分为基础,结合生物力学的原则,指导内固定的选择。也就是在暴力造成骨折塌陷移位明显的柱,施加反作用力,进行骨折复位内固定。我们研究了以往的手术资料认为:以四柱划分可以明确骨折的部位,而考虑骨折块移位的方向,可以进一步将支撑平台的垂直骨面分为 6个壁,以利于指导支撑钢板的固定位置。经过这样选择的内固定,经临床检验证实是合理、准确和有效的。
3.2 内固定的选择 胫骨平台骨折的分型方法很多,常用的有 AO和 Schatzker分型。这两种分型方法都是以内髁和外髁为基本的解剖单位,并在此基础上分型的。这两种分型指导胫骨平台骨折治疗的有效性是毋庸质疑的。但是手术治疗胫骨平台骨折,具体内固定的选择需要更细小的基本单位来定位,这个所谓的基本单位就是我们所说的柱。比如,常见的 SchatzkerⅣ 型骨折 ,内前、内后侧柱为一整块分离移位,可以选择“T”形钢板居于胫骨内侧中部放置支撑,可以使胫骨内侧两个柱获得稳定的支撑固定。对于内后侧柱为主的骨折,骨折块较大且向后移位,我们认为应当采用后内侧壁支撑钢板固定,但胫骨平台后侧解剖形状不规则,目前尚无解剖钢板可用,故采用重建钢板塑形,后内侧壁及内后侧壁双钢板固定,以求达到稳定的效果(见图 2~ 3)。 SchatzkerⅣ 型骨折内髁骨折块移位并且在冠状面裂为两块,内后侧骨折块向后移位,我们认为这是不稳定的双柱骨折,手术可选择内前侧壁及内后侧壁双钢板固定。
对于内侧柱粉碎严重的患者,许多学者认为需要双钢板固定,否则易导致二期内翻移位[3]。 Honkonen[4]通过对 131例胫骨平台骨折患者的随访研究发现,残留的内翻将严重影响膝关节术后功能。我们认为这种类型的骨折双钢板固定是必需的,但是内侧钢板放置位置要依据具体情况而定。例如SchatzkerⅤ型骨折,前外侧柱骨折可采用高尔夫棒形钢板固定,后外侧柱因为有腓骨小头支撑,移位往往不严重。复位后,前外侧柱的高尔夫棒形钢板和腓骨小头共同支撑可使外侧两个柱的骨折达到稳定固定。而对于内侧两个柱的骨折需要观察判断是哪个柱骨折移位严重,将其复位,按照骨折移位的反方向放置支撑钢板固定。比如,以后内侧柱为主的骨折,骨块向胫骨后侧移位,可采用普通重建钢板或锁定重建钢板塑形,后内侧壁及内后侧壁双钢板固定(见图 4~5);再如,内前侧柱骨折粉碎严重的病例,支撑钢板就应该放在胫骨的内前侧壁,而内后侧柱骨折向胫骨内侧移位的病例,支撑钢板就应该放在胫骨的内后侧壁。而相对移位较轻的那个柱,我们可以通过外侧高尔夫棒形钢板和内侧支撑钢板的固定螺钉间接固定支撑。所有内外侧双钢板固定的病例均未发生二期再移位。其中 2例以后内、外侧柱为主的 SchatzkerⅤ型骨折 ,我们术前 CT扫描及三维重建 ,仔细计划,仍然按照以上原则治疗。术中将两块钢板放置在胫骨后内、外侧壁,固定坚强可靠,术后早期功能锻炼,膝关节功能恢复良好。文献报道,内侧柱非常粉碎的复杂胫骨平台骨折,单独应用LISS钢板固定内侧柱的迟发畸形达 14%[5]。我们认为,对于SchatzkerⅥ型骨折内侧柱粉碎严重 ,干骺段与骨干分离,骨折线往往较长,外侧可以选择 LISS钢板固定,内侧选择 LCDCP或外固定架支撑固定,放置位置根据四柱原则来定(见图 6~9)。
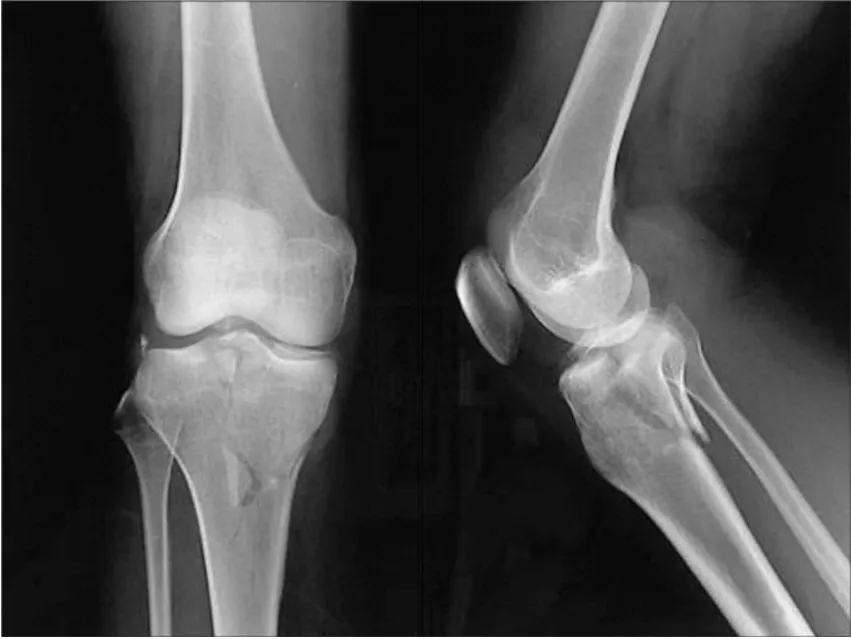
图2 胫骨平台内后侧柱骨折术前正侧位 X线片

图3 胫骨平台骨折内后侧壁及后内侧壁双钢板固定术后正侧位 X线片

图4 胫骨平台粉碎性骨折术前正侧位 X线片

图5 胫骨平台粉碎性骨折三钢板内固定术后正侧位X线片
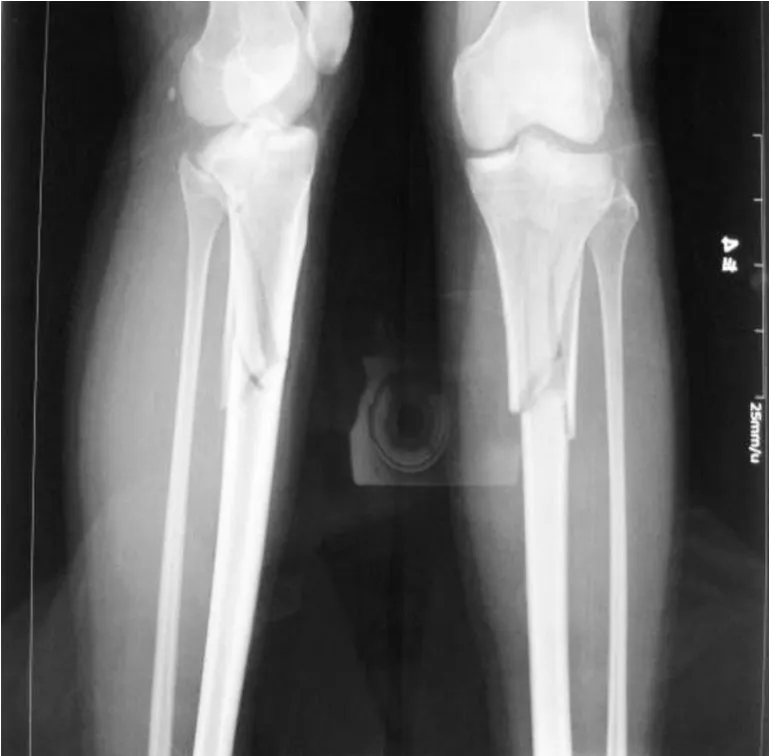
图6 胫骨近端粉碎性骨折术前 X线片

图7 胫骨近端粉碎性骨折术前 CT片

图8 胫骨近端粉碎性骨折外固定架术后 X线片
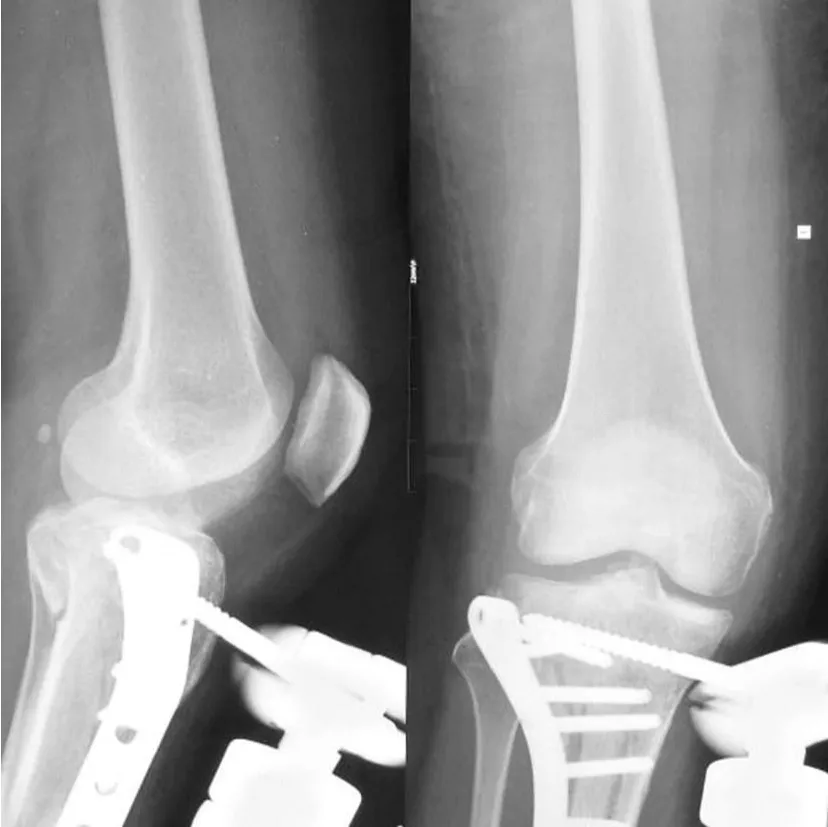
图9 胫骨近端粉碎性骨折钢板内固定术后 X线片
3.3 手术切口的选择 四柱划分决定了内固定钢板的放置位置,而内固定方法的确定又进一步决定了切口的选择。传统的手术方法是广泛暴露,双侧坚强钢板固定,但因该方法术后感染及皮肤坏死的发生率较高而被淘汰[6~9]。 Georgiadis[10]于 1994年首先提出了用联合切口减少复杂胫骨平台骨折的软组织并发症。我们对于 SchatzkerⅣ型内前侧柱、内后侧柱为主的骨折,采用膝前正中切口联合内后侧切口;对于 SchatzkerⅣ型内后侧柱为主的骨折,骨折块较大且向后移位,可采用内后侧切口或后内侧切口。SchatzkerⅤ型前外侧柱、后内侧柱为主的骨折采用膝前外侧切口联合后内侧小切口;而对于 SchatzkerⅤ型前外侧柱、前内侧柱为主的骨折,为了便于前内侧柱复位及钢板的放置,内侧切口适当向前移动,前外侧切口因此也要向外侧适当移动,确保两切口间的皮桥宽度大于等于 7 cm。对于 SchatzkerⅤ型的后外侧柱、后内侧柱骨折,我们选择了后内侧切口,牵开或部分切断腓肠肌内侧头,暴露后内侧壁、后外侧壁放置钢板。SchatzkerⅥ型的双柱骨折、三柱骨折和四柱骨折,如果骨干有较长的骨折线,我们在前外侧选择间断小切口放置长高尔夫棒形钢板或 LISS系统,以减少软组织的损伤。
胫骨平台骨折四柱划分只是我们在临床工作中的一些新的思路,可能还存在许多问题和不足,有待生物力学实验和临床实践的进一步检验和补充。
[1]Rasmussen PS.Tibial condylar fractures.Impairment of knee joint stability as an indicator for surgical treatment[J].J Bone Joint Surg(Am),1973,55(7):1331-1350.
[2]陆晴友,彭庄,席秉勇.胫骨平台骨折术中下肢力线的恢复与疗效分析 [J].中国矫形外科杂志,2008,4(16):256-259.
[3]Blake R,Watson JT,Morandi M.Treatment of complex tibial plateau fractures with the Ilizarov extermal fixator[J].J Orthop Trauma,1993,7:167-168.
[4]Honkonen SE.Indications for surgical treatment of tibial condyle fractures[J].Clin Orthop,1994,(302):199-205.
[5]Gosling T,Schandelmaier P,Mǖ ller M,et al.Single lateral locked screw plating ofbicondylartibial plateau fractures[J].Clin Orthop,2005,(439):207-214.
[6]Young M J,Barrack RL.Complications of internal fixation of tibial plateau fractures[J].Orthop Rev,1994,23(2):149-154.
[7]Andrews JR,Tedder JL,Godbout BP.Bicondylar tibial plateau fracture complicated by compartmer syndrome[J].Orthop Rev,1992,21(3):317-319.
[8]Beirschke SK,Agnew SG,Mayo KA,et al.Immediate internal fixation of open complex tibial plateau fractures treatment by a standard protocol[J].J Orthop Trauma,1992,6(1):78-86.
[9]Bennett WF,Browner B.Tibial plateau fractures a study of associated softtissue injuries[J].J Orthop Trauma,1994,8(3):183-188.
[10]Georgiadis GM.Combined anterrior and posterior approaches for complex tibial plateau fractures[J].J Bone Joint Surg(Br),1994,76(3):285-289.

