低位水囊结合缩宫素静脉滴注对足月妊娠分娩产妇产程时间及母婴结局的影响


【摘要】 目的 探析低位水囊结合缩宫素静脉滴注对足月妊娠分娩产妇产程时间和母婴结局的影响。方法 选取2021年1月—2023年12月南昌仁爱妇产医院收治的60例足月妊娠分娩产妇作为研究对象,采用随机数字表法将产妇分为A组和B组,各30例。A组采用缩宫素静脉滴注,B组采用低位水囊结合缩宫素静脉滴注,对比2组产妇的产程时间、产后2 h出血量、治疗总有效率、母婴妊娠结局以及满意度。结果 B组诱发产程时间(17.25±4.22)h、第一产程时间(6.78±1.13)h、总产程时间(7.87±1.42)h、产后2 h出血量(156.67±20.07)mL,均优于A组(P<0.05);B组治疗总有效率优于A组,差异有统计学意义(P<0.05);B组不良母婴结局发生率低于A组,差异有统计学意义(P<0.05);B组满意度高于A组(P<0.05)。结论 低位水囊结合缩宫素静脉滴注可促进足月妊娠分娩子宫颈成熟,缩短产程时间,改善母婴结局,提高患者对引产的满意度,具有一定的推广价值。
【关键词】 足月妊娠;低位水囊;缩宫素
文章编号:1672-1721(2025)01-0059-04" " "文献标志码:A" " "中国图书分类号:R473.71
怀孕37~42周为足月妊娠,引产是足月妊娠产妇常规的妊娠终止方案,它是在自发产程开始前,通过刺激子宫收缩实现阴道分娩[1]。小剂量静脉滴注缩宫素是一种较为常用的引产方法,缩宫素可以促进子宫平滑肌收缩,减少子宫出血。在对产妇静脉滴注缩宫素的过程中,应由专人控制滴速,密切观察产妇的宫缩强度、频率和胎心变化,保障母婴安全[2-3]。随着临床研究的不断深入,发现在静脉滴注缩宫素的基础上应用低位水囊可以进一步提升引产效果,促进产妇宫颈成熟,让产妇在短时间内可以进入产程活跃期,降低剖宫产率和分娩过程中的各种风险[4-5]。基于此,本研究以2021年1月—2023年12月南昌仁爱妇产医院收治的60例足月妊娠分娩产妇为研究对象,深入分析低位水囊结合缩宫素静脉滴注在产妇中的作用效果,报告如下。
1 资料与方法
1.1 临床资料
选取2021年1月—2023年12月南昌仁爱妇产医院收治的60例足月妊娠分娩产妇作为研究对象,采用随机数字表法将产妇分为A组和B组,各30例。A组年龄22~40岁,平均年龄(28.78±3.23)岁;孕周38~41周,平均孕周(39.52±1.03)周;体质量指数18.6~26.2 kg/m2,平均体质量指数(23.21±1.14)kg/m2;初产妇20例(66.67%),经产妇10例(33.33%)。B组年龄22~38岁,平均年龄(28.45±3.74)岁;孕周38~41周,平均孕周(39.45±1.06)周;体质量指数18.8~26.1 kg/m2,平均体质量指数(23.18±1.17)kg/m2;初产妇21例(70.00%),经产妇9例(30.00%)。2组产妇的一般资料比较,差异无统计学意义(P>0.05),具可比性。本研究经医院医学伦理委员会审核批准,产妇及其家属知情并签署知情同意书。
纳入标准:单胎妊娠;孕周≥37周;临床资料完整;孕妇神志清晰、可正常交流;符合引产适应证;自愿参与研究。
排除标准:合并凝血功能障碍;有严重脏器功能不全;合并骨盆狭窄、畸形子宫、胎位不正等引产禁忌证;合并阴道炎;合并恶性肿瘤疾病。
1.2 方法
A组予以缩宫素静脉滴注。将2.5 U缩宫素(南京新百药业有限公司生产,国药准字H32025282)与500 mL质量分数为0.9%的氯化钠注射液混合进行静脉滴注,开始时控制滴注速度为4滴/min,密切观察产妇的宫缩情况,每间隔15 min适当调节滴注速度,最大速率不可超过30滴/min。若采取最大滴速后产妇仍旧未见明显宫缩现象,应将宫缩素浓度适当提升,将宫缩间隔时间控制在2~3 min,每次宫缩持续30~40 s。如果连续用药2 d后产妇仍未临产,则意味着引产失败。
B组应用低位水囊结合缩宫素静脉滴注。医护人员耐心细致地为产妇分析低位水囊的作用、原理,获得产妇的配合。叮嘱产妇排空膀胱,在医护人员的指导下产妇呈膀胱截石位,对外阴予以严格消毒,之后运用窥阴器扩张阴道,让宫颈充分暴露,将子宫颈扩张球囊导管置入产妇宫颈管内,在球囊内注入70 mL质量分数为0.9%的氯化钠注射液,注射完毕后将水囊轻轻外拉,让球囊与孕妇宫颈口紧贴,导管另一端固定于孕妇大腿内侧。密切观察产妇和胎儿的状态,在休息30 min无不适症状的情况下产妇可自由活动。观察水囊的情况,如果宫口开大,水囊自然脱落,产妇宫缩间隔为2~3 min,持续时间为50 s,意味着引产成功;如果水囊放置24 h后产妇仍未临产,应将水囊取出,采用人工破膜方式加快分娩,为产妇静脉滴注缩宫素(与A组使用方法、剂量相同),以诱导宫缩,加快分娩进程。
1.3 观察指标
以产程时间、产后2 h出血量、治疗总有效率、母婴妊娠结局和满意度为观察指标。(1)调查2组产妇诱发产程时间、第一产程时间、总产程时间和产后2 h出血量。(2)显效,采取引产措施24 h内产妇出现规律宫缩,宫口扩张至3 cm;有效,采取引产措施24 h内产妇宫口扩张1~2 cm;无效,采取引产措施24 h内产妇仍未出现规律宫缩。(3)调查2组产妇产后出血、宫颈裂伤、胎儿宫内窘迫、新生儿窒息等不良母婴结局发生情况。不良母婴结局总发生率=不良母婴妊娠结局发生例数/总例数×100%。(4)由产妇及其家属对分娩满意度进行评价,应用百分制自拟量表,评分超过80分代表产妇对分娩过程非常满意,评分低于60分代表产妇对分娩过程不满意,评分在60~80分代表产妇对分娩过程比较满意。
1.4 统计学方法
采用SPSS 24.0统计学软件分析数据,计量资料以x±s表示,行t检验,计数资料以百分比表示,行χ2检验,P<0.05为差异有统计学意义。
2 结果
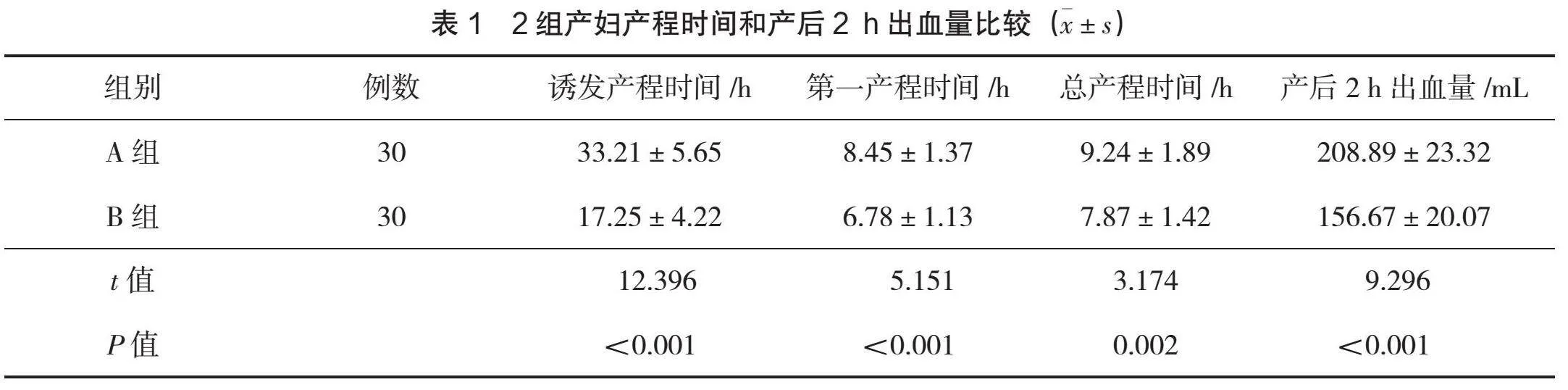
2.1 产程时间和产后2 h出血量
B组诱发产程时间、第一产程时间、总产程时间和产后2 h出血量优于A组(P<0.05),见表 1。
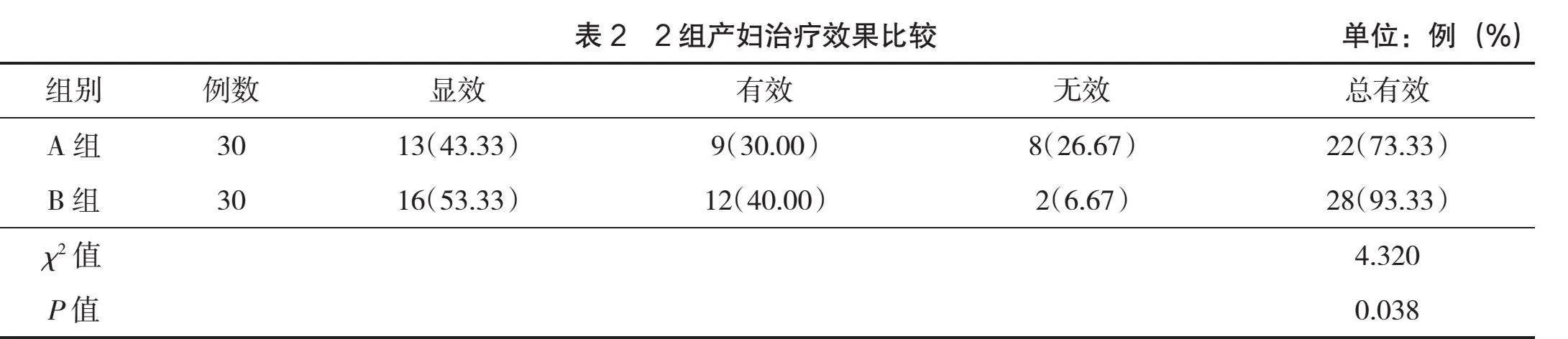
2.2 治疗效果
B组治疗总有效率优于A组,差异有统计学意义(P<0.05),见表2。
2.3 母婴结局
B组产后出血 、宫颈裂伤、胎儿宫内窘迫、新生儿窒息等不良母婴结局发生率低于A组,差异有统计学意义(P<0.05),见表3。
2.4 满意度
B组满意度高于A组,差异有统计学意义(P<0.05),见表4。
3 讨论
引产是一种通过外来医疗手段强行停止妊娠以及娩出胎儿的过程,是最常见的产科操作之一。足月妊娠产妇的引产率为30%,而随着“二孩政策”“三孩政策”的开放,引产率呈现逐年升高趋势,寻求一种科学、有效的引产方法成为产科研究的重点内容之一[6]。有研究发现,宫颈成熟度是影响引产效果的一个重要因素,往往宫颈成熟度越高引产成功率越高,可以大大降低剖宫产率,有助于产妇的产后恢复和胎儿的生长发育[7]。
目前,促进宫颈成熟的方法主要有药物干预和机械干预。缩宫素是应用最广泛的引产药物,系动物脑垂体后叶中提取或化学合成,小剂量应用时可与子宫平滑肌细胞上的缩宫素受体结合,兴奋子宫平滑肌,使产妇子宫收缩力和频率增强,促使孕产妇子宫肌肉产生节律性收缩,以促进分娩和产后止血[8-9]。静脉滴注缩宫素不会通过胎盘,不会直接作用于胎儿,但在临床使用中也存在一些风险和限制,若缩宫素过量或者快速注射缩宫素,可能引起子宫强制性收缩,继而出现胎儿宫内窘迫、子宫破裂、羊水栓塞、新生儿窒息等严重并发症,对产妇和胎儿的生命安全造成巨大威胁[10]。张梅芳等[11]的研究中调查发现,对足月妊娠引产产妇采用低位水囊联合小剂量缩宫素,促宫颈成熟效果要优于单一使用小剂量缩宫素,且联合治疗可在一定程度上加快分娩进程,减少产后出血、产褥感染、过频宫缩、胎儿窘迫、新生儿窒息情况的发生,获得更为理想的妊娠结局。低位水囊为机械性促宫颈成熟方法,是一种操作简单、痛苦小、安全性高、诱发宫缩好、成功率高的引产方法,它需要将水囊置于子宫壁与胎膜之间,以增加宫内压,对宫颈管产生机械性刺激,促使宫颈软化、变短,诱发和引起子宫收缩,促使子宫口扩张,以加快产妇的分娩进程。此外,低位水囊对宫颈产生的压力作用可促进内源性前列腺素的分泌,导致宫颈成熟,让产妇可以更快进入活跃期,避免因产程过长给母体和胎儿带来不利影响,最终确保分娩顺利完成[12]。本研究结果显示,B组诱发产程时间(17.25±4.22)h、第一产程时间(6.78±1.13)h、总产程时间(7.87±1.42)h、产后2 h出血量(156.67±20.07)mL,均优于A组(P<0.05);B组治疗总有效率优于A组(P<0.05)。这体现了低位水囊结合缩宫素静脉滴注的应用优势,可促进产妇宫颈成熟,大大缩短产妇产程时间,降低产后出血量,提高临床治疗效果。低位水囊的应用可以弥补静脉滴注缩宫素的不足,促进产妇宫颈成熟和增加宫缩,改善宫颈生理功能,使产程进展迅速,促进产妇自然分娩[13]。本研究结果还显示,B组产后出血、宫颈裂伤、胎儿宫内窘迫、新生儿窒息等不良母婴结局发生率低于A组(P<0.05);B组满意度高于A组(P<0.05)。这表明,低位水囊结合缩宫素静脉滴注可以避免不良母婴结局的发生,分娩效果更为产妇及其家属所认可。低位水囊可以促进子宫颈成熟,但不会引起子宫过强收缩、过频收缩,不会对子宫血液循环产生影响,也不会增加母婴感染风险,有着较高的安全性,且在应用过程中不会对产妇的自由活动产生影响,可以促进自然分娩,对降低剖宫产率有着实质性的意义[14]。在进行低位水囊引产时,医生将水囊放置进产妇宫颈口时动作应轻柔、缓慢,尽可能避开胎盘附着位置;水囊放置完成后,医护人员应密切监测胎心,注意产妇宫缩情况,采取相应的治疗护理措施,提高产妇的身心舒适度,促使产妇配合顺利完成分娩[15]。
综上所述,对足月妊娠分娩产妇采用低位水囊结合缩宫素静脉滴注,可以缩短产程时间,降低术后出血量,避免产后出血、新生儿窒息等不良妊娠结局的发生,提高产妇对治疗的满意度,具有临床推广价值。
参考文献
[1] 曾玉红.不同容量水囊应用在晚期妊娠产妇促宫颈成熟中的效果及对妊娠结局的影响观察[J].基层医学论坛,2023,27(29):36-38.
[2] 谢嘉蓉,曾秋莹,方丽珊.Foley球囊放置联合静滴缩宫素在足月妊娠初产妇分娩中的应用效果[J].中国民康医学,2022,34(18):41-43.
[3] 孙星星,王晓娜,姚景.孕足月低位水囊引产联合静滴缩宫素对产妇血清WBC、CRP水平的影响[J].中外医疗,2023,42(21):96-99,103.
[4] 王海会.低位水囊与米索前列醇对足月妊娠促宫颈成熟引产的效果观察[J].深圳中西医结合杂志,2020,30(20):123-124.
[5] 詹玉莲,金吉如,林萍.低位水囊引产对孕足月分娩延迟产妇分娩结局的影响[J].中国乡村医药,2022,29(23):25-27.
[6] 王芳.低位水囊引产对孕足月分娩延迟产妇分娩结局及并发症的影响[J].医学信息,2023,36(24):110-112,116.
[7] 邵伟,王海霞,李惠.低位小水囊联合缩宫素对足月妊娠引产的临床效果[J].菏泽医学专科学校学报,2022,34(3):30-32,50.
[8] 彭丹,杜媛媛,李艳梅.Foley尿管水囊联合缩宫素用于足月妊娠促宫颈成熟的有效性、安全性和对产程的影响[J].中国妇产科临床杂志,2022,23(3):251-253.
[9] 黄欣琪,陈年芳.孕足月低位水囊引产联合静滴缩宫素的临床效果[J].中国实用医药,2021,16(11):153-155.
[10] 苏颖.低位水囊联合静滴缩宫素引产应用于足月妊娠分娩中的效果分析[J].实用妇科内分泌电子杂志,2020,7(35):3,14.
[11] 张梅芳,徐玲慧.低位水囊联合小剂量缩宫素对足月妊娠引产的临床疗效及预后分析[J].当代临床医刊,2023,36(2):69-70.
[12] 王海礁,王煜,岳阳等.低位水囊联合静滴缩宫素引产在足月妊娠分娩中的疗效观察[J].当代医学,2020,26(2):66-67.
[13] 陈淑华.低位水囊联合小剂量催产素用于足月妊娠引产的临床效果分析[J].基层医学论坛,2019,23(35):5053-5054.
[14] 江薇,张燕,盛明燕.低位水囊联合缩宫素静滴用于足月产妇引产的分析[J].中国现代医生,2019,57(17):56-58,62.
[15] 梁慧叶.低位水囊联合催产素在足月妊娠引产中的疗效观察[J].中国药物与临床,2020,20(12):2017-2018.
(编辑:张兴亚)

