孕早中期干预治疗对妊娠期糖尿病患者妊娠结局的影响分析

【摘要】 目的 研究孕早中期干预治疗对妊娠期糖尿病患者妊娠结局的影响。方法 选取2020年2月—2022年2月在厦门市
集美区妇幼保健院建档的108例妊娠期糖尿病孕妇作为研究对象,行孕早中期干预治疗的86例孕妇为甲组,行常规监护的
42例孕妇为乙组,对比2组妊娠结局、血糖控制情况、自我效能感。结果 甲组母婴并发症发生率显著低于乙组(P<0.05);甲组阴道分娩率显著高于乙组(P<0.05);干预后,甲组空腹血糖、餐后2 h血糖以及糖化血红蛋白水平低于乙组(P<0.05);干预后,甲组各项自我效能感评分高于乙组(P<0.05)。结论 给予妊娠期糖尿病患者孕早中期干预治疗可明显减少
母婴并发症的发生,提高阴道分娩率,改善患者自我效能感和血糖控制情况。
【关键词】 孕早中期干预治疗;妊娠期糖尿病;妊娠结局
文章编号:1672-1721(2024)20-0048-03 " " 文献标志码:A " " 中国图书分类号:R473.71
妊娠期糖尿病是一种临床常见的代谢性疾病[1]。调查显示,妊娠期糖尿病能够引发妊娠高血压以及羊水过多等症状,可能造成新生儿窒息等多种母婴并发症,严重影响围产结局。存在妊娠期糖尿病病史的女性在生产二胎时发生妊娠期糖尿病的概率达50%,且有30%~60%概率在分娩后面出现真性糖尿病,严重影响患者的生命健康。现阶段我国孕妇妊娠期糖尿病呈逐渐上升趋势,已成为广大民众关注的问题。为解决这一现实困境,需要探寻一种科学合理的干预治疗措施,给予妊娠期糖尿病患者全方位科学有效的健康管理,提高预后质量。本研究探讨孕早中期干预治疗对妊娠期糖尿病患者妊娠结局的影响,报告如下。
1 资料与方法
1.1 一般资料
选取2020年2月—2022年2月在厦门市集美区妇幼保健院建档的108例妊娠期糖尿病孕妇作为研究对象,行孕早中期干预治疗的86例孕妇为甲组,行常规监护的42例孕妇为乙组。甲组年龄22~35岁,平均年龄(28.71±4.28)岁;初产妇62例,经产妇24例。乙组年龄22~35岁,平均年龄(28.27±4.26)岁;初产妇30例,经产妇12例。2组基线资料比较,差异无统计学意义(P>0.05),有可比性。本研究经医院医学伦理委员会审批,患者及其家属知情并签署知情同意书。
纳入标准:均在孕8~12周建立健康档案;均为单胎;在妊娠24周时诊断为妊娠期糖尿病。
排除标准:本次妊娠前已经存在糖尿病患者;肝肾功能衰竭患者;依从性极差无法配合本次研究者。
1.2 方法
甲组接受孕早中期干预治疗。(1)孕期监护。孕早期时建立孕期保健手册,评估孕早期高危因素,开展血压、体质量等身体检查,测定胎心率、甲状腺功能和血清铁蛋白水平。孕早期时行超声检查,确定宫内妊娠以及孕周,观察胎儿存活情况、胎儿数目、双胎绒毛膜性质和子宫附件相关情况。妊娠11~13周时,再次进行超声检查,观察胎儿颈后透明层厚度并核定孕周。对于高危患者,需要在妊娠10~12周进行绒毛活检。孕中期时,需进行心电图检查,询问是否出现阴道出血以及饮食运动情况,对患者血压、体质量、宫底高度和腹围以及胎心率进行再次测定,开展孕中期胎儿染色体非整倍体异常的母体血清学筛查。妊娠20~24周时,需要超声测量宫颈长度,筛查胎儿的畸形情况。妊娠24~28周时,需进行妊娠期糖尿病(gestationaldiabetesmellitus,GDM)筛查以及尿常规检查,还需询问患者胎动、阴道出血、宫缩等情况。(2)健康指导。开展一对一知识宣教,发放健康知识宣传手册,配合健康讲座介绍妊娠期糖尿病的发病机制、干预手段以及临床表现。向患者讲解孕早中期的各种干预治疗措施及其重要价值,鼓励患者在不同孕期配合完成复诊及干预治疗的各项措施。(3)营养评估。对妊娠期糖尿病患者开展营养评估,了解患者的运动习惯、饮食习惯以及近3 d膳食情况,了解患者对妊娠期糖尿病病症以及自我监测知识的认知水平。(4)医学营养干预。要求患者补充富含微量元素以及维生素B6的食物。监测患者不同孕期体质量指数以及能量摄入,对于孕早期体质量指数<18.5 kg/m2的患者,需确保接受干预治疗期间能量摄入为2 000~2 300 kJ/d,孕早中期体质量增长控制在12.5~18.0 kg;对于孕早期体质量指数>25 kg/m2的患者,需确保患者接受干预治疗期间能量摄入为1 500~1 800 kJ/d,孕早中期体质量增长控制在7.0~11.5 kg。饮食控制期间,需严格控制营养素配比,碳水化合物为55%~60%,脂肪为25%~30%,蛋白质为15%~20%。避免为患者提供精制糖,饱和脂肪酸需<7%。每日需提供25 g膳食纤维、500 g蔬菜以及300 g低糖水果。盐的每日摄入量为6 g以内。严格遵循少食多餐原则,早餐热量为10%~15%,午餐及晚餐热量为30%,加餐为5%~10%。(5)运动治疗。为帮助患者消耗部分能量,当患者进餐一段时间后,由护理人员协同患者开展有氧运动30~40 min,以患者轻微出汗、发热为宜,当患者稍感劳累时立即停止。(6)体质量控制。开展健康知识宣教以及生活指导,引导患者将体质量控制在正常范围,遵循平衡膳食原则,养成良好的进食习惯,孕期体质量以每周增加300~500 g为宜。对于孕中期患者,需制定个人体质量增长曲线来控制饮食,同时要求患者养成自我监测体质量的良好习惯。(7)自我效能干预。针对孕早期患者,通过知识宣教以及心理疏导的方式减轻患者紧张、焦虑等不良情绪,使患者正视干预治疗对身体恢复及胎儿健康的重要作用。针对孕中期患者,制定针对性的目标任务,增强患者自我效能。
乙组行常规监护。要求患者少食多餐,遵循健康饮食习惯,减少糖类摄入并定期体检,时刻关注自身体质量变化。密切关注患者的各项生命体征,若出现体质量指数偏大或偏小迹象以及血糖水平波动较大现象,需立即告知医务人员,共同制定针对性措施。开展心理疏导与知识宣教,帮助患者减轻心理负担,提高依从性。
1.3 观察指标
干预过程中主要观察指标如下。(1)妊娠结局。包括分娩方式(阴道分娩和剖宫产)、母婴并发症发生率(胎膜早破、妊娠高压、产后出血、产后感染)。(2)血糖控制情况。包括空腹血糖、餐后2 h血糖以及糖化血红蛋白水平。(3)自我效能感。采用糖尿病自我管理行为量表进行评估,包含运动锻炼、血糖检测、饮食控制、遵医嘱行为4个维度,各维度均为20分,分值与自我效能感呈正相关。
1.4 统计学方法
采用SPSS 24.0统计学软件分析数据,计量资料以x±s表示,行t检验,计数资料以百分比表示,行χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 2组妊娠结局对比
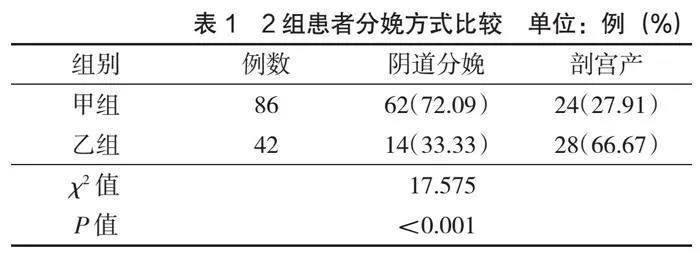
甲组阴道分娩率显著高于乙组(P<0.05),见表1。
甲组母婴并发症发生率显著低于乙组(P<0.05),见表2。
2.2 2组血糖控制水平对比
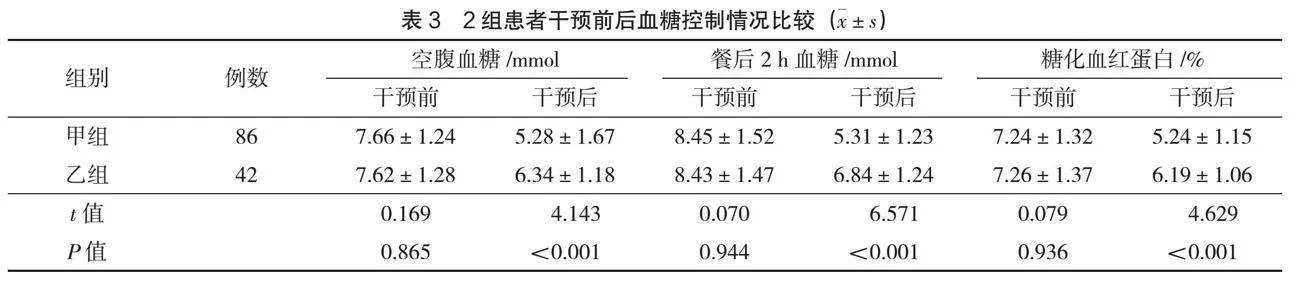
干预前,2组血糖水平比较,差异无统计学意义(P>0.05);干预后,甲组空腹血糖、餐后2 h血糖以及糖化血红蛋白水平低于乙组(P<0.05),见表3。
2.3 2组自我效能感对比
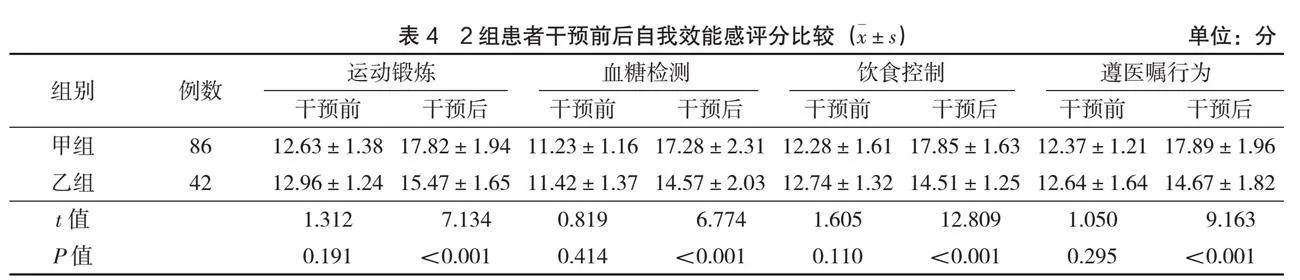
干预前,2组自我效能感评分比较,差异无统计学意义(P>0.05);干预后,甲组各项自我效能感评分高于乙组(P<0.05),见表4。
3 讨论
妊娠糖尿病病因很多,比如肥胖、多囊卵巢综合征等。世界范围内妊娠糖尿病发病率逐年上升。妊娠期糖尿病致病因素尚不明确,但临床普遍认为胰岛素抵抗和胰岛β细胞分泌降低是致使患者出现妊娠期糖尿病的重要因素[2]。以胰岛素抵抗为例,当正常浓度的胰岛素生理效应比正常水平低时,就会代偿性的分泌过量的胰岛素,进而导致高胰岛素血症发生[3],若β细胞不能保持高胰岛素的状态,就会有血糖升高的征兆,进而出现糖尿病[4-5]。国外某团队通过静脉葡萄糖耐量试验对422例妊娠期糖尿病患者进行调查发现,患者孕早中期出现妊娠期糖尿病可能与胰岛素受体信号传导出现障碍有关[6]。
妊娠期糖尿病一旦确诊,需进行早期积极治疗,若延期治疗或治疗不当,可能增加不良围产结局发生风险[7]。临床针对妊娠期糖尿病患者的治疗方式以孕早中期干预治疗为主。孕早中期干预治疗是指在患者的孕早期和孕中期结合不同孕期的特点以及患者实际病情落实针对性的干预治疗措施[8-9]。在孕早期,需要对患者进行全方位的检查并开展医学营养干预,根据患者行为动机灵活调整各项干预方案[10-11]。在孕中期,需要着重观察患者宫颈长度、胎儿畸形情况、胎动以及宫缩情况,优化调整自我效能干预、体质量控制等多种干预治疗措施,确保干预治疗匹配患者个性化、多元化的实际需求[12]。
本研究结果显示,甲组阴道分娩发生率显著高于乙组,甲组并发症发生率显著低于对照组。上述研究结果提示,接受孕早中期干预能够有效改善临床结局,引导患者选择对身体伤害较小的阴道分娩方式。当患者血糖水平长时间处于升高状态,可能导致患者出现不良妊娠结局,如胎儿心脏出现畸形,还会影响神经系统,增加神经系统病变的风险。患者接受孕早中期干预期间,结合患者不同时期身体变化情况开展营养干预、体质量控制等针对性干预措施,能够有效改善患者血糖水平,因此甲组患者选择阴道分娩更多,并发症发生率显著降低。
本研究结果显示,甲组血糖控制情况、自我效能感相比于乙组得到显著改善。孕早中期干预期间,医务人员与患者建立了良好的医患关系,通过开展知识宣教以及心理疏导等方式,有效改善了患者在体质量控制运动治疗以及营养干预环节中存在的不良心理问题,使患者能够遵循医嘱开展各项活动。在知识宣教期间,护理人员采用一对一指导,能有效帮助患者了解妊娠期糖尿病病症的危害以及预防措施。营养干预与运动干预期间,科学有效的饮食方案能够有效帮助患者减少糖分的摄入量,针对性运动方案能够进一步改善患者的身体机能,对控制血糖具有积极作用。患者自我效能感显著提升后,能够了解各项行为对病情恢复产生的影响,结合自身实际情况采取相应行为,显著改善血糖水平。
综上所述,给予妊娠期糖尿病孕早中期干预治疗可明显减少母婴并发症的发生,提高阴道分娩率,改善自我效能感和血糖控制情况,值得临床推广。
参考文献
[1] 王崇丹,李彩丽,魏海玲,等.基于孕早期母体相关指标的孕中期妊娠期糖尿病发病风险预测模型构建与验证[J].山东医药,2022,62(14):50-53.
[2] 夏瑛,蒋利萍,许毛宇.妊娠期糖尿病患者孕早中期血清铁蛋白水平与胰岛素抵抗的相关性[J].中国妇幼保健,2021,36(18):4163-4165.
[3] 白丹,庞欣欣,董洪利,等.2017年成都地区孕妇孕早中期红肉摄入及其对妊娠期糖尿病影响的前瞻性研究[J].卫生研究,2021,50(1):63-68.
[4] 陈婧,陆忆,王荣春,等.孕早中期母体患轻度甲状腺功能减退症与不良妊娠结局的相关性[J].中国妇幼保健,2021,36(10):2206-2208.
[5] 吴艳,谢晓英,傅芬.联合孕早中期空腹血糖、血脂水平及身体质量指数对妊娠期糖尿病发生风险预测的临床价值[J].实用中西医结合临床,2021,21(12):39-40,99.
[6] 黄艳,陈倩,刘仁红.孕早中期持续单纯性低甲状腺素血症对妊娠结局、新生儿神经系统及智力发育的影响分析[J].中外医学研究,2023,21(2):90-93.
[7] 许欣,李宛玲,王冉.妊娠中期孕妇血清糖类抗原、可溶性细胞间黏附分子-1表达与胎盘早剥的相关性[J].黑龙江医学,2022,46(11):1311-1314.
[8] 郑娜,赵晶,于婷芹,等.孕早、中期子宫动脉超声联合Salusin-α、SOCS-3、TNF-α检查在妊娠高血压中的应用价值[J].临床和实验医学杂志,2022,21(23):2539-2543.
[9] 陈佳,郭静,韩悦,等.联合检测妊娠早中期孕妇血清PAPP-A、PLGF及子宫动脉血流参数预测子痫前期的临床意义[J].解放军医药杂志,2021,33(2):60-64.
[10] 王朝,罗大江,唐龙英.妊娠早中期孕妇血清中甲胎蛋白、游离雌三醇、抑制素A及子宫动脉搏动指数预测子痫前期的价值[J].蚌埠医学院学报,2021,46(6):731-734.
[11] 赵胡英,潘石蕾.妊娠期糖尿病孕妇孕中期糖脂代谢指标与大于胎龄儿的相关性研究[J].现代妇产科进展,2023,32(1):39-42.
[12] 王颖,张丽君,辛佳芮,等.孕前体重指数异常与孕期高血脂水平的交互作用对妊娠期糖尿病发病的影响[J].中国医学科学院学报,2022,44(1):1-8.
(编辑:郭晓添)