双能X线前臂骨密度检测在诊断女性类风湿关节炎患者骨质疏松中的应用价值

【摘要】目的 分析采用双能X线吸收测定(DXA)法进行前臂骨密度(BMD)检测在女性类风湿关节炎(RA)患者骨质疏松诊断中的应用价值,为临床预防和诊断骨质疏松提供参考。方法 选取2022年7月至2023年12月广西壮族自治区江滨医院收治的120例女性RA患者,采用DXA法测量患者非优势侧前臂远端1/3处及中轴位(L2~4、左髋部)BMD。根据中轴位BMD,将RA患者区分为正常者(18例)和异常者(102例),比较不同患者的年龄、BMI、前臂BMD、骨矿含量及T值;应用受试者工作特征(ROC)曲线分析前臂BMD检测对中轴位骨质疏松的预测价值。结果 与中轴、腰椎、左髋部BMD正常者比,中轴、腰椎、左髋部BMD异常者年龄均更高;前臂BMD及骨矿含量均更低,T值均更低(均Plt;0.05)。ROC曲线显示:前臂BMD诊断腰椎、左髋部骨质疏松的曲线下面积(AUC)分别为0.842、0.941,最佳T值分别为0.352、0.357,灵敏度分别为0.809、0.772,特异度分别为0.947、0.952。结论 应用DXA法进行前臂BMD检测对中轴位骨质疏松的诊断准确性较高,可以作为筛查女性RA骨质疏松的辅助工具,且高龄女性RA患者更容易出现骨质疏松。
【关键词】类风湿关节炎 ; 骨质疏松 ; 双能X线 ; 前臂骨密度
【中图分类号】R593.22 【文献标识码】A 【文章编号】2096-3718.2024.15.0119.03
DOI:10.3969/j.issn.2096-3718.2024.15.039
类风湿关节炎(rheumatoid arthritis, RA)是一种致残率较高的自身免疫性疾病,临床主要表现为关节外病变、慢性滑膜炎及关节疼痛、僵硬甚至畸形。RA好发于围绝经期女性,其发病与性激素水平、环境因素及遗传因素等有关。若未及时诊治可能会引起关节炎症反应,关节旁骨量减少,软骨组织破坏,进而引发骨质疏松[1]。现阶段,临床主要通过双能X线测定(DXA)法检测腰椎和髋部骨密度(BMD)对骨质疏松进行诊断,但由于部分老年RA患者常合并骨关节炎,关节发生局部炎症反应,可能会影响诊断结果的准确性[2]。前臂BMD检测是近年来兴起的用于外周BMD检测的新技术,可以用来诊断骨质疏松并预测骨折危险性,操作更简便、快捷,且价格经济,便于动态监测病情变化,可有效减少骨质疏松的漏诊率[3]。基于此,本研究旨在探讨DXA前臂BMD检测在女性RA患者骨质疏松筛查诊断中的应用价值,现报道如下。
1 资料与方法
1.1 一般资料 选取2022年7月至2023年12月广西壮族自治区江滨医院收治的120例女性RA患者,患者年龄38~75岁,平均(56.12±14.03)岁;身高150~165 cm,平均(157.49±5.80) cm;BMI 20~22 kg/m2,平均(21.03±0.46) kg/m2;脆性骨折史12例:髋部、足部骨折分别为2例,肋骨、腰椎压缩性骨折分别为1例,前臂或腕部骨折6例。纳入标准:⑴符合《类风湿关节炎病证结合诊疗指南》 [4]中的相关诊断标准;⑵均为成年女性。⑶血清类风湿因子(RF)阳性。排除标准:⑴对研究药物存在过敏史;⑵入组前3个月内接受过维生素D类、双膦酸盐类药物治疗;⑶长期应用肝素治疗;⑷合并严重感染性疾病;⑸合并心、肝、肾等脏器功能障碍;⑹患有其他代谢性骨病。本研究经广西壮族自治区江滨医院审核并批准,且患者或家属均已签署知情同意书。
1.2 检测方法 采用X射线骨密度检测仪(通用电气医疗系统超声及基础医疗诊断有限公司,国械注进20152062760,型号:Prodigy Advance)分别测量患者非优势侧前臂远端1/3处BMD及L2~4、左髋部BMD。具体检测方法如下:⑴指导患者取侧卧位,头部放置枕头,腰部垫楔形泡沫材料,固定在侧位定位器上,使脊柱平行于检查床,对其正位腰椎(L2~4) BMD检测数据进行记录。⑵指导患者屈髋屈膝,使腰椎平靠侧位定位器,底部膝盖下放置泡沫片,检测其左髋部BMD。⑶指导患者右拳放在床面,右臂与肩垂直,与检查床成90°,检测并记录非优势侧前臂1/3处BMD。
依据《中国老年骨质疏松症诊疗指南(2018)》 [5]评估患者的病情,正常骨量:T值≥-1.0;低骨量:-2.5lt;T值lt;-1.0;骨质疏松:T值≤-2.5;严重骨质疏松:骨质疏松伴有脆性骨折,将同龄健康女性的数值作为参考基础计算T值,同时测量非优势侧前臂远端1/3处骨矿含量。
1.3 观察指标 ⑴RA患者中轴位BMD检测结果。记录RA患者腰椎、左髋部平均BMD及T值,并分别记录中轴位、腰椎、左髋部BMD异常者中发生骨量减少、骨质疏松及严重骨质疏松的例数。中轴位BMD异常诊断标准为腰椎(L2~4)或/和左髋部T值lt;-1.0。⑵RA患者前臂BMD检测结果。记录RA患者前臂平均BMD、骨矿含量及T值,并分别记录前臂BMD异常者中发生骨量减少、骨质疏松及严重骨质疏松的例数。⑶BMD正常及异常者不同部位指标。比较中轴、腰椎、左髋部BMD正常者和异常者的年龄、BMI、前臂BMD检测结果及前臂骨矿含量、T值。⑷受试者工作特征(ROC)曲线分析。应用ROC曲线分析前臂BMD检测对腰椎和左髋部骨质疏松的预测价值。
1.4 统计学方法 采用SPSS 26.0统计学软件分析处理数据,计数资料以[例(%)]表示,采用χ2检验;计量资料经S-W检验符合正态分布,用( x ±s)表示,组间比较采用独立样本t检验;采用ROC曲线进行分析前臂BMD检测的诊断价值。Plt;0.05为差异具有统计学意义。
2 结果
2.1 RA患者中轴位BMD检测结果分析 120例女性RA患者中,腰椎平均BMD(0.93±0.14) g/cm2,T值(-0.52±0.31);左髋部平均BMD(0.80±0.32) g/cm2,T值(-1.60±1.10)。中轴位BMD正常者18例(15.00%),异常者102例(85.00%);腰椎BMD正常者44例(36.67%),异常者76例(63.33%);左髋部BMD正常者23例(19.17%),异常者97例(80.83%),见表1。
2.2 RA患者前臂BMD检测结果分析 120例女性RA患者中,平均非优势侧前臂远端1/3处BMD为(0.34±
0.14) g/cm2,平均骨矿含量为(0.75±0.24) g/cm,T值为(-2.22±1.61)。前臂BMD正常者29例(32.50%),前臂BMD异常者91例(75.83%),其中低骨量37例(40.66%),骨质疏松42例(46.15%),严重骨质疏松
12例(13.19%)。
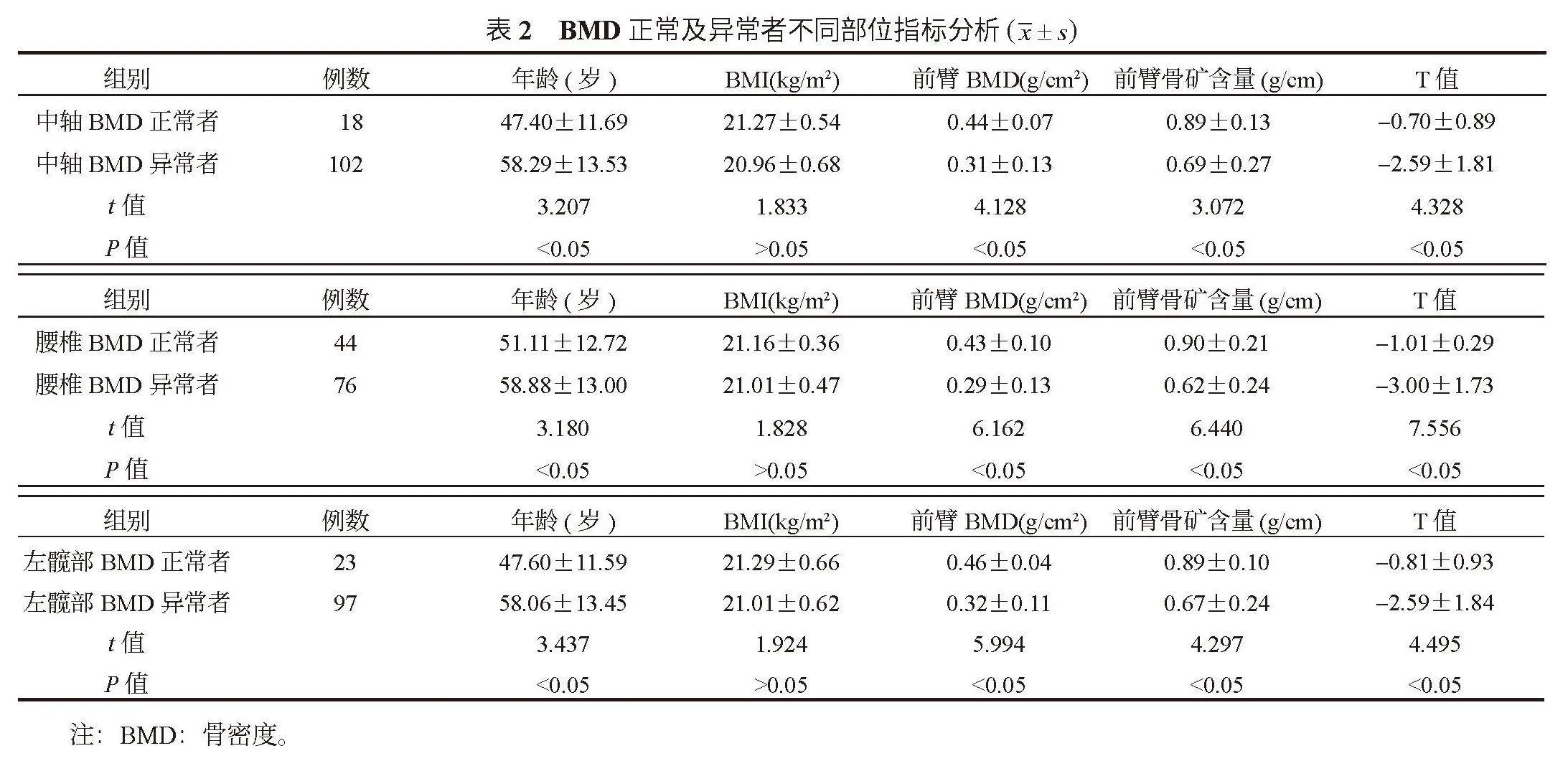
2.3 RA患者BMD正常及异常者不同部位指标分析 与中轴位、腰椎、左髋部BMD正常者比,中轴位、腰椎、左髋部BMD异常者年龄均更高;前臂BMD及骨矿含量均更低,T值均更低,差异均有统计学意义(均Plt;0.05),见表2。
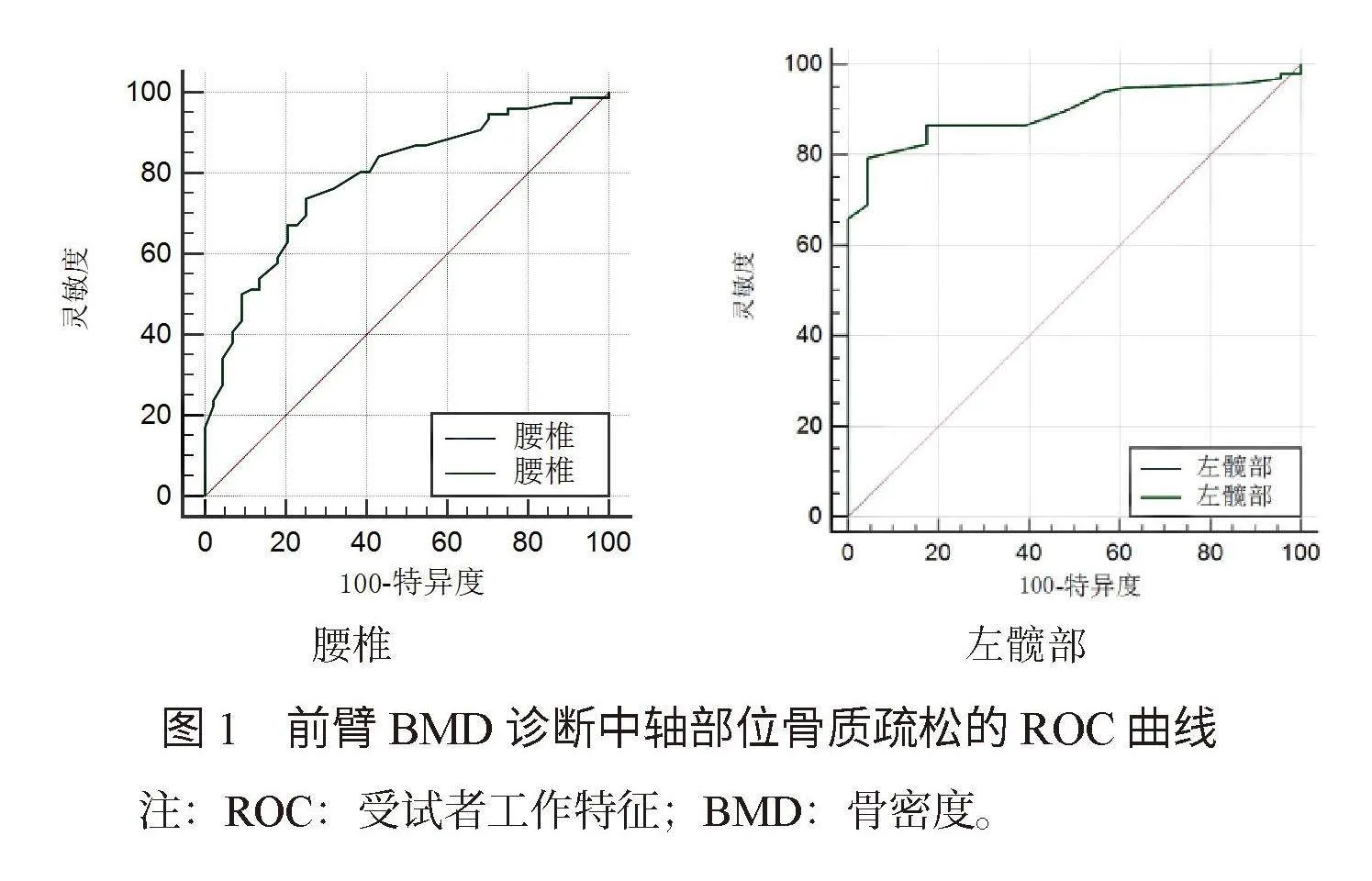
2.4 前臂BMD诊断中轴位骨质疏松的ROC曲线分析 ROC曲线显示:前臂BMD诊断腰椎、左髋部骨质疏松的曲线下面积(AUC)分别为0.842(95%CI值:0.720~1.669),0.941(95%CI值:0.918~0.970),最大约登指数分别为:0.758、0.736,最佳BMD截断值分别为0.352 g/cm2、0.357 g/cm2,灵敏度分别为0.809、0.772,特异度分别为0.947、0.952,见图1。
3 讨论
相关研究显示,RA患者以骨关节损伤为主要特征,且围绝经期女性更容易发生骨质疏松[6]。骨质疏松症是中老年人的常见病症,指由多种原因引发的全身BMD下降,形成易发生骨折的状态。随着患者年龄的增加,发生骨质增生的概率随之增加,且受到椎体、韧带钙化等因素的影响,不同部位骨量流失也存在较为明显的差异。
目前,DXA检测腰椎和髋部BMD仍是国际上诊断骨质疏松和评估骨折风险的金标准,DXA技术结合新一代成像技术,使其检测图像更加清晰,结果更为准确;同时,其采用锥形束快速扫描技术,显著缩短了扫描时间,检测效率较高;另外,使用微剂量射线对患者进行检测,可保证患者和医护人员安全性,无需额外的防护设计[7]。DXA法BMD测定技术具有经济、快捷、安全、精确等优势,在临床的应用日益广泛。
相关研究发现,前臂远端是女性RA患者骨质疏松检测的高度敏感部位,女性RA患者发病早期以腕关节受累最为显著,而腕关节的BMD通常会随患者的年龄增长而有规律地变化,受骨质增生和钙化等其他因素的影响相对较小,且对于部分高龄患者而言,腰椎和髋部BMD测定存在不方便性,因此通过前臂BMD测定更有利于动态检测对女性RA患者BMD和骨矿含量的变化,降低因骨质增生而影响BMD检测结果的风险,有利于提高临床诊断的准确率[8]。本研究中,共有12例脆性骨折史,其中6例(50.00%)前臂或腕部骨折,相比于髋部、足部等部位骨折占比高,可见前臂或腕部骨折在RA患者中的发病率并不低于中轴位,临床应予以重视。本研究中,与中轴位、腰椎、左髋部BMD正常者比,中轴位、腰椎、左髋部BMD异常者前臂BMD及骨矿含量均更低,T值均更低,这提示前臂BMD可作为临床诊断女性RA骨质疏松患者的临床依据。通常情况下,AUC范围介于0.8~0.9,提示具有较高的准确性和诊断价值[9]。本研究结果显示,前臂BMD诊断腰椎、左髋部骨质疏松的AUC分别为0.842、0.941,这提示前臂BMD检测对RA患者骨质疏松的诊断准确性较高。分析其原因可能为前臂远端骨矿含量变化最为敏感,不易受异位钙化及骨质增生等因素的影响,且骨量丢失规律,可以作为筛查女性RA骨质疏松的辅助
工具。
本研究结果显示,与中轴位、腰椎、左髋部BMD正常者比,中轴位、腰椎、左髋部BMD异常者年龄均更高,这提示女性RA患者的年龄与骨质疏松的发生具有相关性,高龄RA患者更容易发生骨质疏松。这可能与女性RA患者多发于绝经后,雌激素水平降低影响正常骨代谢,骨量流失速度加快,进而影响骨骼健康,加速骨质疏松发生发展有关;此外,随着患者年龄的增长,性激素分泌减少会抑制成骨细胞分泌,机体代谢速度减慢,可能会引发维生素D的下降,进而引起BMD的变化[10]。
综上,DXA前臂BMD检测对中轴位骨质疏松的诊断准确性较高,可以作为筛查女性RA骨质疏松的辅助工具,且高龄女性RA患者更容易出现骨质疏松,可进行推广。
参考文献
颜丽笙, 郑剑锋, 庄华烽, 等. 双能X线前臂骨密度测定诊断女性类风湿关节炎患者骨质疏松的价值[J]. 福建医药杂志, 2023, 45(3): 35-38.
崔小巍, 崔晓榕, 袁涛. 腰椎定量CT与双能X线骨密度检测对骨质疏松症的诊断价值比较[J]. 临床和实验医学杂志, 2020, 19(16): 1785-1788.
郑珺, 李艳, 刘志东. 双能X线骨密度仪前臂骨密度测定在体检人群中的临床应用价值 [J]. 医学信息, 2023, 36 (5): 147-149.
姜泉, 王海隆, 巩勋, 等. 类风湿关节炎病证结合诊疗指南[J]. 中医杂志, 2018, 59 (20): 1794-1800.
马远征, 王以朋, 刘强, 等. 中国老年骨质疏松症诊疗指南(2018)[J]. 中国骨质疏松杂志, 2018, 24 (12): 1541-1567.
武瑞骐, 周毅, 夏天, 等. 类风湿性关节炎与骨质疏松症和骨密度关系的孟德尔随机化分析[J]. 中国组织工程研究, 2024, 28(23): 3715-3721.
刘海波. 定量CT和双能X线骨密度仪检测女性类风湿关节炎患者骨密度比较[J]. 实用放射学杂志, 2020, 36(6): 945-948.
方靖, 刘有云, 祁生平, 等. 双能X射线吸收法诊断青海地区女性绝经后类风湿性关节炎患者骨质疏松症及其危险因素分析[J]. 中国医学装备, 2024, 21(2): 23-27.
周厚地, 黎黎, 刘瑶, 等. 单个或多个不同部位骨密度检测对骨质疏松症的诊断效果评价 [J]. 西部医学, 2022, 34 (1): 104-
108.
杨民. 女性类风湿关节炎患者使用双能X线测定前臂骨密度的价值[J]. 中国现代药物应用, 2022, 16(5): 89-91.
1 作者简介:叶贵雄,大学本科,副主任医师,研究方向:影像诊断及骨密度检测。

