光学矫正散光对儿童眼球发育的影响

[摘" "要]" "目的:探讨配戴光学镜片矫正儿童散光对其眼球发育的影响。方法:基于监测数据的回顾性分析研究。收集2019年1月—2021年1月就诊于莱尔眼科(海安)医院眼科视光门诊儿童患者,年龄4~12岁,诊断为单纯近视散光、单纯远视散光、复性近视散光、复性远视散光和混合散光,建议影响视力患儿配戴光学眼镜矫正127例(254眼),其中接受矫正同时能够随诊者72例(144眼)为观察组,暂不接受配镜,予门诊定期复查55例(110眼)为对照组,比较两组患儿3、6、12个月的散光量及眼轴长度的变化情况。结果:(1)就诊后3、6、12个月,两组的散光量与就诊前比较差异均无统计学意义(均Pgt;0.05),两组间比较差异亦均无统计学意义(均Pgt;0.05)。(2)观察组配镜后各时期的眼轴长度与配镜前比较差异均无统计学意义(均Pgt;0.05)。对照组就诊后3、6个月的眼轴长度与就诊前比较差异均无统计学意义(均Pgt;0.05),就诊后12个月的眼轴长度较就诊前增长(Plt;0.05)。结论:儿童散光是否光学矫正,对患儿角膜散光发育的影响不大。患儿家属可以根据患儿自身发育需求,选择合适的光学眼镜矫正时机。散光患儿可以通过科学验配合适的光学眼镜矫正,并能有效延缓眼轴增长,从而避免眼球过早发育而导致近视的提前发生和发展。
[关键词]" "光学矫正;散光;眼轴;眼球发育;儿童
[中图分类号]" "R778.1+3" " " " " " " "[文献标志码]" "B" " " " " " " "[文章编号]" "1674-7887(2024)03-0297-03
临床上,散光是常见屈光不正类型之一,在儿童及成人群体患病率约14.9%和40.4%[1]。lt;0.50 D的散光一般为生理性散光,对儿童的视觉发育不会造成太大的影响。研究[2]表明,散光对儿童眼球发育的影响与其程度及轴向相关。当婴幼儿在视觉发育关键期内发生了影响视觉清晰度的散光,将影响其眼球的视觉发育,甚至引起弱视。青少年儿童时期出现的屈光不正,可能影响视觉发育的任何视力障碍,在其随后的成年期将持续存在甚至有进一步加重的可能,势必会影响到全生命周期的身体健康、自我认知、受教育程度、职业选择等,甚至会造成更广泛的社会其他问题[3]。随着国家对儿童青少年眼健康问题的高度重视,0~6岁儿童视力监测及视力科普活动在全国范围内开展。全国中小学在国家教育部指示下,同时开展学生视力及屈光度的监测工作。临床上屈光不正就诊者逐年增多,近视低龄化趋势明显,高度近视患病率增加,同时近视伴散光者较多。因此,儿童散光的矫正与否是儿童青少年乃至成人屈光状态的基础,也是近视防控的重点。本研究回顾性分析光学矫正儿童散光对其眼球视觉发育的影响,现报告如下。
1" "对象和方法
1.1" "研究对象" "收集2019年1月—2021年1月就诊于莱尔眼科(海安)医院眼科视光门诊儿童患者,年龄4~12岁,诊断为单纯近视散光、单纯远视散光、复性近视散光、复性远视散光、混合散光,男59例(118眼),女68例(136眼)。其中接受光学配镜矫正的72例(144眼)为观察组,男37例(74眼),女35例(70眼),年龄(5.23±1.43)岁;因患儿家长暂不接受配镜的55例(110眼)为对照组,男23例(46眼),女32例(64眼),年龄(5.57±1.33)岁,予门诊定期复查。本研究通过莱尔眼科(海安)医院伦理委员会审核批准(批准号:LY-YL-2019-006),并征得所有患儿监护人知情同意并签署知情同意书。
纳入及排除标准:眼压正常,为10~21 mmHg;无其他眼部疾病或眼部手术史;矫正视力达到同龄儿童正常视力参考值下限或以上:3岁为0.5,gt;3~5岁为0.6,gt;5~7岁为0.7[3];排除弱视,眼位正位者;依从性佳,能按时完成随访者。两组患儿一般资料的均衡性比较:年龄(F=0.072,P=0.79>0.05,One Way ANOVA)比较均衡;眼别数、男女比例对本研究影响不大,故未作均衡性分析。
1.2" "检测方法" "所有患儿均采用国际标准对数视力表检查视力,裂隙灯显微镜行常规眼前节检查,直接眼底镜检查眼底。在睫状肌麻痹状态下测量双眼屈光度(球镜度和散光度),睫状肌麻痹定义为瞳孔对光反射、近反射消失,瞳孔直径gt;6 mm[4]。具体方法:双眼复方托吡卡胺滴眼液(卓比安)每间隔10 min滴眼1次,经4次滴眼后观察至少30 min,待睫状肌麻痹后先使用电脑验光仪验光(TOMEY RC-800)测量3次,每2次球镜度和柱镜度误差均lt;0.25 D,然后由高年资验光师客观检影并依据最低近视度数最佳矫正视力原则插片验光后获取最终的屈光度数,要求电脑验光结果和检影验光结果两者数据误差lt;0.25 D[4]。在患儿小瞳状态下测量眼轴长度:由同一位经验丰富的检查技师于上午用眼科光学生物测量仪(Lenstar900),测量眼轴长度5次,取平均值。
1.3" "治疗及随访" "观察组矫正选择的光学眼镜均为全矫单焦点框架眼镜(同一品牌折射率相同的树脂镜片),配镜后3、6、12个月复查散光量及眼轴长度;对照组就诊后3、6、12个月门诊复查散光量及眼轴长度;比较两组散光量及其眼轴长度的变化情况。
1.4" "统计学方法" "采用SPSS 19.0软件对数据进行分析,计量资料用x±s表示。使用Kolmogorov-Smirnov(K-S)检验进行正态性检验。正态分布数据采用独立样本t检验,非正态分布数据采用秩和检验。采用重复测量的方差分析对两组在就诊前及就诊后3、6、12个月的变化进行统计分析,组内各观察时间点之间参数的比较采用LSD-t检验。Plt;0.05为差异有统计学意义。
2" "结" " " 果
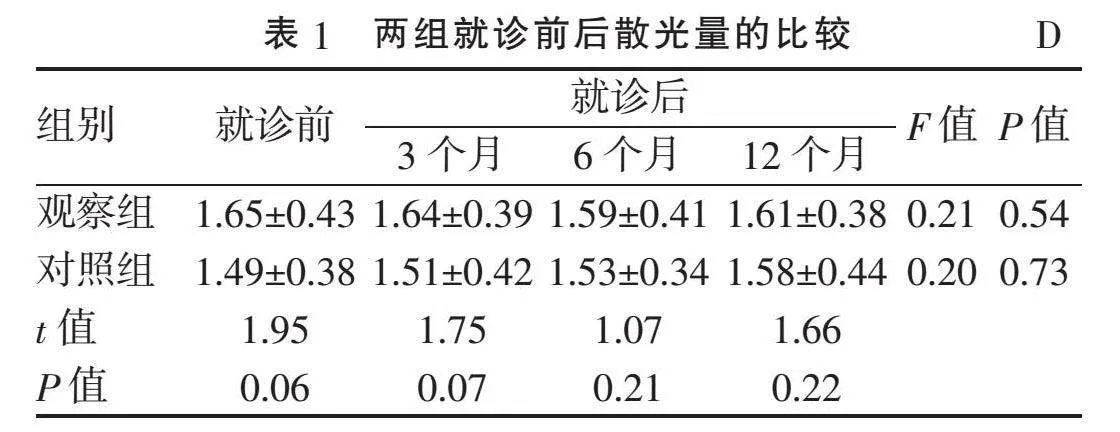
2.1" "散光量的变化" "经K-S检验,各组数据服从正态分布。观察组戴镜后3、6、12个月的散光量与就诊前比较差异均无统计学意义(均Pgt;0.05);对照组就诊后相应复查时间的散光量与就诊前比较差异亦无统计学意义(Pgt;0.05);就诊前及就诊后各时间点,两组患者散光量之间比较差异均无统计学意义(均Pgt;0.05),见表1。
2.2" "眼轴长度的变化" "经K-S检验,各组数据服从正态分布。观察组就诊前及戴镜后各时间点的眼轴长度比较差异均无统计学意义(均Pgt;0.05);对照组就诊前及就诊后相应复查时间的眼轴长度比较,差异有统计学意义(P=0.003);此外,LSD-t检验显示对照组就诊后3、6个月的眼轴长度与就诊前比较,差异均无统计学意义(均Pgt;0.05),就诊后12个月与就诊前比较差异有统计学意义(Plt;0.05),见表2。
3" "讨" " " 论
临床上散光很常见,散光眼通过睫状肌的调节将最小弥散圆成像在视网膜上以达到视物清晰,如此反复持续的调节极易产生视觉疲劳。散光眼看远看近,因动用睫状肌调节的力量不一样,长久视物会出现时而清楚时而模糊的现象,视网膜一旦收到持续模糊信号的刺激后不仅无法改善模糊,而且还会引起睫状肌的敏感性下降,导致调节功能进一步下降[5]。
调节理论是近视发生及其发展的理论之一,一直备受关注[6-8]。人眼视远近物体时,需要动用睫状肌的放松和收缩来改变晶状体形态,使物像成功聚焦在视网膜上。在人眼视远物时,睫状肌放松,眼睛的悬韧带保持紧张,从而会牵拉晶状体,使其形态呈扁平状;而在视近物时则相反,睫状肌紧张,眼睛的悬韧带保持放松,牵拉晶状体的力量解除,放松的悬韧带使晶状体的形态变凸[5]。
目前学术界普遍认为视网膜的远视性离焦可导致眼轴代偿性增长是近视增长过快的原因[7]。调节滞后会引起视网膜成像后移,即呈现远视性离焦状态,模糊的物像将刺激视网膜神经介质-视网膜黏蛋白的产生,从而促进巩膜生长加快,眼轴增长,最终诱发近视或加快近视的进展[9]。E.M.HARVEY等[10]的研究也表明,散光可能引起眼部调节功能下降,易引起近视的提前发生和快速进展。
婴儿出生后随着生长发育,眼球逐渐由小向大增长,随着眼轴前后直径的不断增加,眼球屈光度数从远视向正视化改变。近视发生发展的本质其实就是眼球正视化发展过快[11]。J.GWIAZDA等[12]研究显示,儿童散光高于1.0 D近视漂移更明显,伴随逆规散光较顺规散光儿童更易向近视偏移。D.P.FAN[13]认为,伴随儿童散光的增加易导致其近视的发生及发展。C.S.KEE[14]的研究提示,在婴幼儿眼球视觉发育中,散光会影响其眼球正视化而影响视觉的发育。散光易导致儿童罹患近视,并会加快近视增长的速度。陈艳艳等[15]研究显示,散光组儿童近视增长速度高于无散光组,散光度数越高,近视增长越明显,表明儿童散光可以促进其近视的发生和进展。
本研究结果显示,两组儿童就诊前、后散光量比较差异无统计学意义,而散光儿童通过科学配戴合适的框架眼镜,12个月后眼轴的变化与未行光学矫正儿童眼轴比较差异有统计学意义。散光眼在视网膜上成像的模糊刺激近视发生发展的确切机制目前仍未明了。通过配戴光学镜片矫正后,提高视网膜上成像的清晰度,减少视觉疲劳现象的发生,一定程度上能够反映光学矫正儿童散光可以延缓眼轴增长,避免眼球过早发育从而导致近视的提前发生和发展。临床上,首先需要了解散光的特征和基本规律,同时准确判断散光的形态变化,有利于儿童散光的矫正,对提高和改善学龄期儿童的视功能及延缓近视发生发展有重要的临床意义[16]。
儿童散光是否光学矫正,对患儿角膜散光发育的影响不大。可以根据患儿自身发育需求,选择合适的光学眼镜矫正时机。散光患儿可以通过科学验配合适的光学眼镜矫正,同时能有效延缓眼轴增长,从而避免眼球过早发育而导致近视的提前发生和发展。
[参考文献]
[1]" "HASHEMI H, FOTOUHI A, YEKTA A, et al. Global and regional estimates of prevalence of refractive errors: systematic review and meta-analysis[J]. J Curr Ophthalmol, 2017, 30(1):3-22.
[2]" "中华医学会眼科学分会斜视与小儿眼科学组. 弱视诊断专家共识(2011年)[J]. 中华眼科杂志, 2011, 47(8):768-768.
[3]" "DAVIDSON S, QUINN G E. The impact of pediatric vision disorders in adulthood[J]. Pediatrics, 2011, 127(2):334-339.
[4]" "王铭, 符爱存, 崔璨, 等. 0.02%和0.01%阿托品滴眼液对近视儿童散光的影响[J]. 中华眼视光学与视觉科学杂志, 2022, 24(2):123-130.
[5]" "劳明凤, 吴西西, 覃绍媚, 等. 青少年儿童近视形成的相关因素及防治进展[J]. 广西医科大学学报, 2019, 36(11):1852-1855.
[6]" "张霞飞, 施明光. 调节滞后与青少年近视的关系[J]. 眼视光学杂志, 2005, 7(4):248-250, 252.
[7]" "于海宁, 杨积文, 卜立敏, 等. 调节对近视发展影响的临床观察[J]. 中国实用眼科杂志, 2014, 32(6):729-731.
[8]" "俞萍萍. 青少年近视与眼调节参数改变的相关性研究[D]. 杭州: 浙江大学, 2008.
[9]" "HUNG G K, CIUFFREDA K J. Incremental retinal-defocus theory of myopia development—schematic analysis and computer simulation[J]. Comput Biol Med, 2007, 37(7):930-946.
[10]nbsp; "HARVEY E M, MILLER J M, APPLE H P, et al. Acco-mmodation in astigmatic children during visual task performance[J]. Invest Ophthalmol Vis Sci, 2014, 55(8):5420-5430.
[11]" "WANG L L, WANG W, HAN X T, et al. Influence of severity and types of astigmatism on visual acuity in school-aged children in Southern China[J]. Int J Ophthalmol, 2018, 11(8):1377-1383.
[12]" "GWIAZDA J, GRICE K, HELD R, et al. Astigmatism and the development of myopia in children[J]. Vision Res, 2000, 40(8):1019-1026.
[13]" "FAN D P. Astigmatism in Chinese preschool children: prevalence, change, and effect on refractive development[J]. Br J Ophthalmol, 2004, 88(7):938-941.
[14]" "KEE C S. Astigmatism and its role in emmetropization[J]. Exp Eye Res, 2013, 114:89-95.
[15]" "陈艳艳, 吴晓红, 李兴, 等. 散光对小学生屈光变化的影响观察[J]. 中国斜视与小儿眼科杂志, 2014, 22(1):24-27.
[16]" "HUANG J H, WEN D Z, WANG Q M, et al. Efficacy comparison of 16 interventions for myopia control in children: a network meta-analysis[J]. Ophthalmology, 2016, 123(4):697-708.
[收稿日期] 2022-07-11

