颈动脉/椎动脉粥样硬化斑块患者应用TCD联合颈动脉超声诊断后循环缺血的效能及影像学特点
王晓春 周佛养 张玉 朱晨霞 李俊杰 张娜 金仲伟
【摘要】 目的:探討分析经颅多普勒超声(TCD)联合颈动脉超声(CAU)诊断颈动脉/椎动脉粥样硬化斑块患者后循环缺血(PCI)的效能及影像学特点。方法:回顾性选取2021年1月—2023年10月安徽中医药大学第二附属医院收治的颈动脉/椎动脉粥样硬化斑块患者80例,将确诊PCI的42例患者纳入PCI组,将无PCI的38例患者纳入非PCI组。两组均行TCD与CAU检查。比较两组TCD检查指标[椎动脉(VA)、大脑后动脉(PCA)及基底动脉(BA)平均血流速度]、CAU检查指标[斑块情况、内-中膜厚度(IMT)、搏动指数(PI)、阻力指数(RI)],同时以CT血管造影(CTA)检查结果为“金标准”,比较TCD检查、CAU检查及二者联合诊断颈动脉/椎动脉粥样硬化斑块患者PCI的效能。结果:PCI组PCA、VA、BA平均血流速度均大于非PCI组,软斑块占比高于非PCI组,IMT、PI、RI均大于非PCI组,差异均有统计学意义(P<0.05);PCI组硬斑块占比明显低于非PCI组,差异有统计学意义(P<0.05);TCD检查诊断颈动脉/椎动脉粥样硬化斑块患者PCI的敏感度为76.19%(32/42),特异度为92.11%(35/38),Kappa值为0.677;CAU检查诊断颈动脉/椎动脉粥样硬化斑块患者PCI的敏感度为73.81%(31/42),特异度为89.47%(34/38),准确度为81.25%(65/80),Kappa值为0.627;TCD联合CAU检查诊断颈动脉/椎动脉粥样硬化斑块患者PCI的敏感度为97.62%(41/42),特异度为89.47%(34/38),准确度为93.75%(75/80),Kappa值为0.874;TCD联合CAU检查诊断颈动脉/椎动脉粥样硬化斑块患者PCI的敏感度、阴性预测值、准确度均高于各单项检查,差异均有统计学意义(P<0.05)。结论:颈动脉/椎动脉粥样硬化斑块PCI患者与非PCI患者相比,其血流动力学、斑块情况、血管循环阻力均存在显著差异,TCD联合CAU检查运用于颈动脉/椎动脉粥样硬化斑块患者中能有效观察其血流动力学改变,并且在诊断患者是否出现PCI中具有较高效能。
【关键词】 经颅多普勒超声 颈动脉超声 颈动脉/椎动脉粥样硬化 后循环缺血
Efficacy and Imaging Features of TCD Combined with Carotid Ultrasound in the Diagnosis of Posterior Circulation Ischemia in Patients with Carotid/Vertebral Atherosclerotic Plaque/WANG Xiaochun, ZHOU Foyang, ZHANG Yu, ZHU Chenxia, LI Junjie, ZHANG Na, JIN Zhongwei. //Medical Innovation of China, 2024, 21(08): -142
[Abstract] Objective: To explore and analyze the efficacy and imaging features of transcranial Dopple (TCD) combined with carotid ultrasound (CAU) in the diagnosis of posterior circulation ischemia (PCI) in patients with carotid/vertebral atherosclerotic plaque. Method: A total of 80 patients with carotid/vertebral atherosclerotic plaque admitted to the Second Affiliated Hospital of Anhui University of Chinese Medicine from January 2021 to October 2023 were retrospectively selected. 42 patients diagnosed with PCI were included in PCI group, and 38 patients without PCI were included in non-PCI group. Both groups were examined by TCD and CAU. TCD examination indexes [average blood flow velocity of vertebral artery (VA), posterior cerebral artery (PCA) and basilar artery (BA)], CAU examination indexes [plaque status, intima-media thickness (IMT), pulse index (PI) and resistance index (RI)] were compared between the two groups. At the same time, the results of CT angiography (CTA) taken as the "gold standard", the efficacy of TCD, CAU and their combination in diagnosing PCI in patients with carotid/vertebral atherosclerotic plaque were compared. Result: The average blood flow velocity of PCA, VA and BA in the PCI group were higher than those in the non-PCI group, the proportion of soft plaque was higher than that in the non-PCI group, and the IMT, PI and RI were higher than those in the non-PCI group, the differences were statistically significant (P<0.05). The proportion of hard plaque in PCI group was significantly lower than that in non-PCI group, the difference was statistically significant (P<0.05). The sensitivity of TCD examination in diagnosing PCI in patients with carotid/vertebral atherosclerotic plaque was 76.19% (32/42), the specificity was 92.11% (35/38), and the Kappa value was 0.677. The sensitivity of CAU examination in diagnosing PCI in patients with carotid/vertebral atherosclerotic plaque was 73.81% (31/42), the specificity was 89.47% (34/38), the accuracy was 81.25% (65/80), and the Kappa value was 0.627. The sensitivity of TCD combined with CAU examination in diagnosing PCI in patients with carotid/vertebral atherosclerotic plaque was 97.62% (41/42), the specificity was 89.47% (34/38), the accuracy was 93.75% (75/80), and the Kappa value was 0.874. The sensitivity, negative predictive value and accuracy of TCD combined with CAU in diagnosing PCI in patients with carotid/vertebral atherosclerotic plaque were higher than those of each single examination, the differences were statistically significant (P<0.05). Conclusion: There are significant differences in hemodynamics, plaque status and vascular cyclic resistance in carotid/vertebral atherosclerotic plaque patients with PCI compared with non-PCI patients. TCD combined with CAU can effectively observe hemodynamic changes in patients with carotid/vertebral atherosclerotic plaque, and has high efficiency in diagnosing whether patients have PCI.
[Key words] Transcranial Dopple Carotid ultrasound Carotid/vertebral atherosclerotic plaque Posterior circulation ischemia
First-author's address: Department of Ultrasound Medicine, the Second Affiliated Hospital of Anhui University of Chinese Medicine, Hefei 230000, China
doi:10.3969/j.issn.1674-4985.2024.08.031
目前心脑血管疾病已给我国居民生命健康带来严重威胁,同时也是导致居民死亡的最主要原因[1]。脑卒中是其中的主要类型,并且致死率与致残率均较高,而动脉粥样硬化则是导致该病的主要原因[2],因此动脉粥样硬化患者是罹患脑卒中的高危人群。20%~25%的脑卒中是由于后循环缺血(PCI)而导致的[3],且由于病情较为隐匿导致患者常不能及时获得准确诊断[4]。CT血管造影(CTA)由于能准确反映颅内动脉解剖结构与管腔狭窄情况,目前已成为诊断脑血管病变的有效手段[5],但该检查费用高昂,操作复杂,具有一定创伤性,同时还存在部分患者对造影剂过敏的情况,因此在推广上存在一定难度。多普勒超声作为无创检查,同时还具有可重复性、便捷性等优点,其中经颅多普勒超声(TCD)能有效观察脑部大动脉血流动力学改变,颈动脉超声(CAU)能直观显示血管内经,判断其狭窄情况,目前二者均在脑血管病变中获得广泛运用[6]。为进一步优化PCI检查方案,本研究以颈动脉/椎动脉粥样硬化患者为研究对象,采用TCD联合CAU检查,并分析探讨该方案对于患者罹患PCI的诊断效能。
1 资料与方法
1.1 一般资料
回顾性选取2021年1月—2023年10月安徽中医药大学第二附属医院收治的颈动脉/椎动脉粥样硬化斑块患者80例。纳入标准:经影像学检查确诊颈动脉/椎动脉粥样硬化斑块;PCI诊断参照文献[7],同时经CTA检查确诊;均行TCD与CAU检查;病例资料完整。排除标准:合并其他脑血管疾病;合并心肌梗死、消化道出血等影响血流动力学的疾病;合并血管畸形或先天发育不良。将确诊PCI的42例患者纳入PCI组,将无PCI的38例患者纳入非PCI组。本研究经本院医学伦理委员会批准。
1.2 方法
1.2.1 TCD检查 患者取俯卧位,使用多普勒超声分析仪(深圳市德力凯医疗设备,EMS-9EB×2P),采用高频线阵探头,频率为1.6 MHz,对患者颞窗、枕窗、枕旁窗进行探查,通过调整探头功率、探测角度等探查患者左右两侧椎动脉(VA)、大脑后动脉(PCA)、基底动脉(BA),观察相关动脉血流频谱,并记录平均血流速度。
1.2.2 CAU检查 患者取仰卧位,使用同一超声仪,探头频率5 MHz,将患者颈部适当垫高,使其头后仰,帮助颈部充分暴露。采用二维实时显像,保持超声束与血管血流方向夹角小于60°,探头于颈根部自下而上进行扫描,观察患者颈动脉/椎动脉斑块情况,以及左右两侧颈动脉内-中膜厚度(IMT)、搏动指数(PI)、阻力指数(RI)。
1.2.3 PCI诊断标准 (1)TCD检查:椎-基底动脉远端血流速度降低,同时血流频谱紊乱,出现节段性血流速度上升,平均血流速度高于80 cm/s,左右动脉血流速度差异明显[8]。(2)CAU检查:颈动脉舒张末期血流速度高于40 cm/s,收缩末期血流速度高于125 cm/s[9]。(3)TCD联合CAU检查:任一检查显示PCI则认定为PCI。所有结果由两名超声科医师进行独立判定,若结果不一致则请一位超声科副主任医师进行共同判定。
1.3 观察指标
(1)收集并比较两组左右两侧PCA、BA、VA平均血流速度,颈动脉/椎动脉斑块情况,以及左右两侧颈动脉IMT、PI、RI;(2)以CTA检查结果为“金标准”,比较TCD檢查、CAU检查及二者联合诊断颈动脉/椎动脉粥样硬化斑块患者PCI的效能。
1.4 统计学处理
采用SPSS 20.0统计学软件。计量资料采用(x±s)表示,比较用t检验;计数资料以率(%)表示,比较字2检验;不同检查方案分别与“金标准”作一致性评价,获取Kappa值。以P<0.05为差异有统计学意义。
2 结果
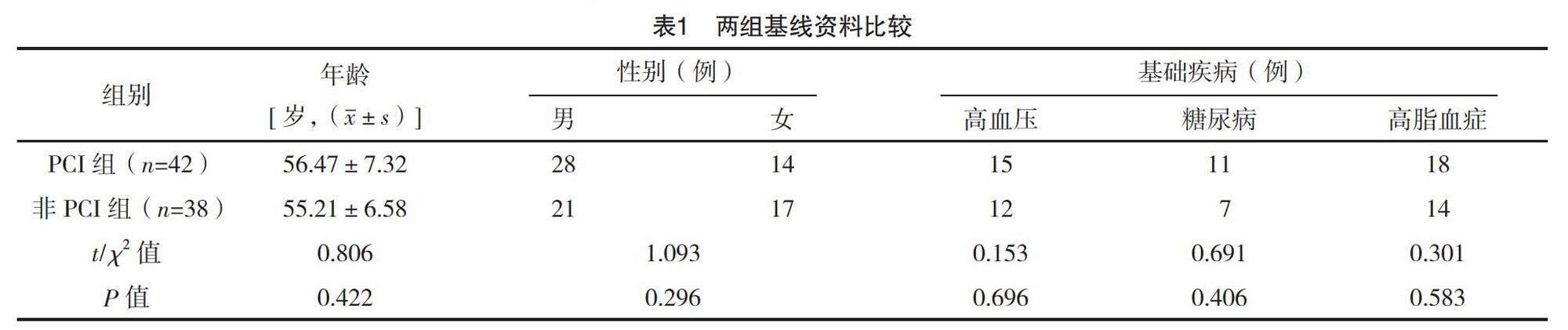
2.1 两组基线资料比较
两组基线资料比较,差异均无统计学意义(P>0.05),具有可比性,见表1。
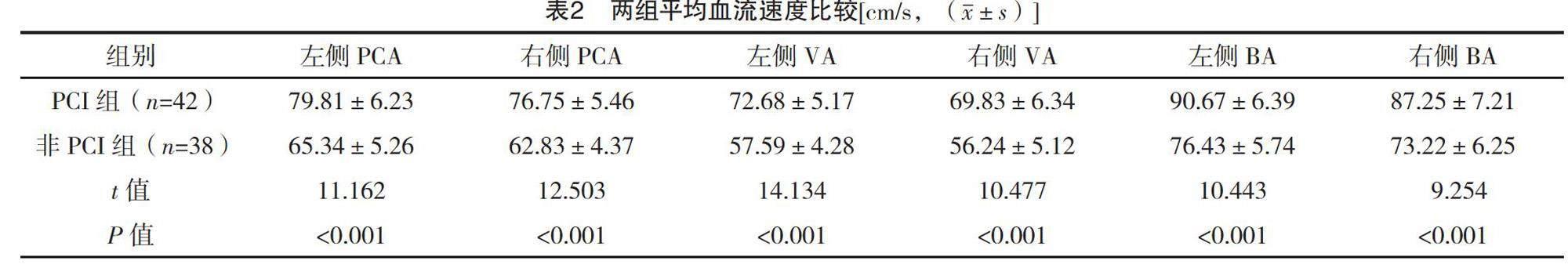
2.2 两组TCD检查指标比较
PCI组左右两侧PCA、VA、BA平均血流速度均明显高于非PCI组,差异均有统计学意义(P<0.05),见表2。
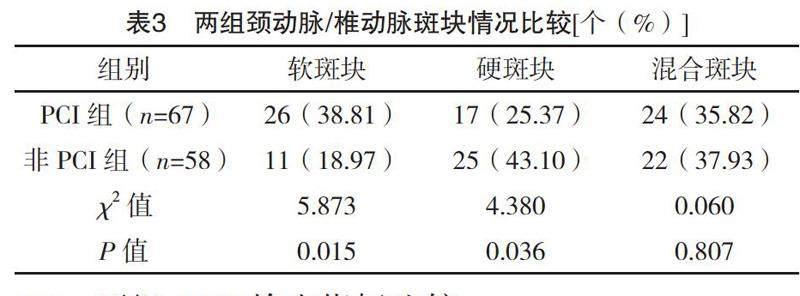
2.3 两组颈动脉/椎动脉斑块情况比较
PCI组患者共检出斑块67个,非PCI组患者共检出斑块58个。PCI组软斑块占比明显高于非PCI组,差异有统计学意义(P<0.05);PCI组硬斑块占比明显低于非PCI组,差异有统计学意义(P<0.05);两组混合斑块占比比较,差异无统计学意义(P>0.05)。见表3。
2.4 两组CAU检查指标比较
PCI组左右侧颈动脉IMT、PI、RI均明显高于非PCI组,差异均有统计学意义(P<0.05),见表4。
2.5 TCD检查诊断效能
TCD检查诊断颈动脉/椎动脉粥样硬化斑块患者PCI敏感度为76.19%,特异度为92.11%,阳性预测值为91.43%,阴性预测值为77.78%,准确度为83.75%,Kappa值为0.677,见表5。
2.6 CAU检查诊断效能分析
CAU检查诊断颈动脉/椎动脉粥样硬化斑块患者PCI敏感度为73.81%,特异度为89.47%,阳性预测值为88.57%,阴性预测值为75.56%,准确度为81.25%,Kappa值为0.627,见表6。
2.7 TCD联合CAU檢查诊断效能分析
TCD联合CAU检查诊断颈动脉/椎动脉粥样硬化斑块患者PCI敏感度为97.62%,特异度为89.47%,阳性预测值为91.11%,阴性预测值为97.14%,准确度为93.75%,Kappa值为0.874,见表7。
2.8 不同检查方法诊断效能比较
TCD联合CAU检查诊断颈动脉/椎动脉粥样硬化斑块患者PCI敏感度、阴性预测值、准确度均高于各单项检查,差异均有统计学意义(P<0.05),见表8。
3 讨论
后循环包括PCA、VA、BA及各动脉分支,其承担了脑部约20%的供血,动脉粥样硬化、血栓等是导致PCI的主要原因,主要表现为后循环缺血性脑卒中(PCIS)与短暂性脑缺血发作(TIA)[10]。PCI患者若未能及时诊断与治疗,其致残致死风险均会急剧上升,因此不断优化PCI诊断方案尤为重要。
由于人体后颅窝结构复杂,因此导致头颅CT检查诊断PCI准确度常会因骨伪影而受到影响[11],相关研究也指出,与前循环缺血相比,PCI患者的误诊率更高[12]。随着超声技术不断发展,其在脑血管病变诊断中的应用也逐渐受到重视[13]。本研究结果显示,PCI组左右PCA、VA、BA平均血流速度均明显高于非PCI组,TCD检查诊断颈动脉/椎动脉粥样硬化斑块患者PCI敏感度为76.19%(32/42),特异度为92.11%(35/38),准确度为83.75%(67/80),Kappa值为0.677。PCI的重要发病机制是由于粥样硬化斑块导致椎-基底动脉系统出现狭窄甚至闭塞,从而导致狭窄动脉血流速度加快[14]。而TCD检查能够对颅内动脉病变进行有效分辨,同时以超声波为介质穿透颞窗、枕窗等部位到达目标动脉,并将传回的超声信号转化为频谱图形,从而实时了解其血流动力学变化[15],因此在PCI患者诊断中获得较高效能。
颈动脉/椎动脉粥样硬化斑块与PCI发生密切相关,其能够引起动脉狭窄、动脉远端低灌注,而CAU检查不仅能够观察颈部血管走形,同时还能有效观察颈动脉/椎动脉斑块大小与类型[16]。本研究结果显示,PCI组软斑块占比明显高于非PCI组,硬斑块占比明显低于非PCI组。软斑块为易损斑块,与硬斑块相比其结构更加不稳定,更容易出现破裂,从而导致内膜出血,并形成血栓,引发缺血性脑卒中[17]。同时本研究中还可见,PCI组左右两侧颈动脉IMT、PI、RI均明显高于非PCI组,CAU检查诊断颈动脉/椎动脉粥样硬化斑块患者PCI敏感度为73.81%(31/42),特异度为89.47%(34/38),准确度为81.25%(65/80),Kappa值为0.627。IMT增加会增加动脉狭窄程度,从而降低血流灌注,增加患者出现PCI的风险[18]。而PI、RI是临床观察动脉硬化、外周阻力的常用指标,对于PCI患者来说,由于斑块脱落形成栓子、动脉硬化等原因,导致血管外周阻力增加[19-20],而CAU检查操作便捷,通过观察患者颈动脉血供、斑块及内膜厚度情况,从而在PCI诊断中发挥较高效能。
另外本研究通过比较不同检查方法诊断效能发现,TCD联合CAU检查诊断颈动脉/椎动脉粥样硬化斑块患者PCI敏感度、阴性预测值、准确度均高于各单项检查。PCI好发于中老年群体,其接受TCD检查时存在颞窗透声不良的问题,从而影响相关动脉血流信号,对后续诊断准确性造成一定影响[21]。而CAU对于位于颅内的VA部分无法进行有效观察,并且对于颈动脉迂曲、长节段多发狭窄易出现误诊、漏诊的情况[22]。二者联合能够很好地互相弥补不足,从而有效提高对颈动脉/椎动脉粥样硬化斑块患者PCI的诊断准确度,使患者及时获得相应治疗[23]。
综上所述,TCD与CAU检查均能有效观察颈动脉/椎动脉粥样硬化斑块患者血流动力学改变情况,但二者联合能显著提高患者PCI诊断效能。
参考文献
[1] ZHAO D,LIU J,WANG M.Epidemiology of cardiovascular disease in China: current features and implications[J].Nat Rev Cardiol,2019,16(4):203-212.
[2]昝芹,陈晓荣,杨文琼.颈动脉粥样硬化斑块与急性缺血性脑卒中的相关性研究[J].CT理论与应用研究,2023,32(1):105-112.
[3] SPARACO M,CIOLLI L,ZINI A.Posterior circulation ischaemic stroke-a review part I: anatomy, aetiology and clinical presentations[J].Neurol Sci,2019,40(10):1995-2006.
[4]李丹琪,代英杰.急性后循环缺血性卒中超时间窗静脉溶栓有效性与安全性研究[J].创伤与急危重病医学,2022,10(1):35-39.
[5]张永银,祝李冬,陈伟莉,等.经颅多普勒超声联合颈动脉超声诊断缺血性脑血管疾病的价值分析[J].中华全科医学,2019,17(3):451-454.
[6]叶晓燕,陈金丽,李刚,等.颈动脉超声联合TCD在颈动脉、椎动脉支架术中的应用[J].重庆医学,2021,50(20):3502-3505.
[7]中国后循环缺血专家共识组.中国后循环缺血的专家共识[J].中华内科杂志,2006,45(9):786-787.
[8]赵冰玉,郭丽苹,文婧,等.经颅多普勒超声联合颈动脉超声诊断椎-基底动脉狭窄临床价值研究[J].临床军医杂志,2019,47(3):325-326,328.
[9]李婵娟,张玮,周英.頸动脉超声联合经颅多普勒超声对缺血性脑血管疾病的诊断价值分析[J].浙江医学,2021,43(22):2434-2436.
[10] SALERNO A,STRAMBO D,NANNONI S.Patterns of ischemic posterior circulation strokes: a clinical, anatomical, and radiological review[J].Int J Stroke,2022,17(7):714-722.
[11]刘雪云,胡小伟,蔡秀英,等.后循环缺血早期识别的研究进展[J].临床神经病学杂志,2018,31(2):151-154.
[12] GURLEY K L,EDLOW J A.Avoiding misdiagnosis in patients with posterior circulation ischemia: a narrative review[J].Acad Emerg Med,2019,26(11):1273-1284.
[13] FINNSD?TTIR H,SZEGEDI I,OL?H L.The applications of transcranial Doppler in ischemic stroke[J].Ideggyogy Sz,2020,73(11-12):367-378.
[14]黄家明,王先伟,胡启飞,等.经颅多普勒超声在椎动脉重度狭窄支架植入前后的诊断价值[J].中国实验诊断学,2020,24(1):14-16.
[15]陆娇娇,章琴,王佩.经颅多普勒超声联合颈动脉超声检查在老年脑梗死患者血管病变评估中的应用价值[J].浙江医学,2022,44(24):2667-2671.
[16]石秀英,张梅,周平安.颈动脉超声诊断急性缺血性脑卒中患者颈动脉粥样斑块的临床价值[J].宁夏医科大学学报,2018,40(4):455-456.
[17]阳姿,欧阳征仁,孟莉娟.急性冠状动脉综合征与动脉粥样硬化血栓性脑梗死患者颈动脉斑块高频超声特征[J].中国动脉硬化杂志,2018,26(7):720-724.
[18]左宗菊,刘扬,孙医学.经颅多普勒与颈动脉彩超在后循环缺血病变粥样硬化斑块中的应用[J].蚌埠医学院学报,2018,43(12):1636-1638.
[19]张莹,康黎,刘运安,等.短暂性脑缺血发作患者血流动力学及血压变异性与颈动脉狭窄严重程度的相关性研究[J].实用临床医药杂志,2020,24(5):53-59.
[20]高立志.动脉内机械取栓治疗急性后循环缺血性脑卒中临床效果及预后影响因素分析[J].中国医学创新,2023,20(31):148-152.
[21]刘嘉欣,蔺慕会,郭蓉,等.经颅多普勒超声评估急性缺血性卒中患者的动态脑血流自动调节[J].国际脑血管病杂志,2022,30(4):297-302.
[22] GUNABUSHANAM G,KENT R H,SCOUTT L M.Pitfalls in carotid doppler interpretation and how to avoid them[J].
J Ultrasound Med,2023,42(9):1907-1921.
[23]王芳,孙建明,杨峰,等.经颅多普勒超声与颈动脉超声联合诊断椎基底动脉狭窄的价值[J].中国临床保健杂志,2023,26(1):123-125.
(收稿日期:2024-01-18) (本文编辑:陈韵)

