人工硬脑膜贴敷在微血管减压术中的应用及对术后脑脊液漏的影响
廖振华 谢仕齐
【摘要】 目的:探究人工硬脑膜贴敷在微血管减压术中的应用及对术后脑脊液漏的影响。方法:本研究为回顾性队列研究,收集2020年1月—2023年4月因三叉神经痛或面肌痉挛在赣南医学院附属兴国医院行经乙状窦后入路微血管减压术的60例患者的资料。根据术中硬脑膜复位方式分成传统组(采用常规硬脑膜原位缝合)和改良组(采用人工硬脑膜贴敷),各30例。比较两组手术有效率,脑脊液漏发生率,以及住院天数、住院费用。结果:两组手术有效率比较,差异无统计学意义(P>0.05);与传统组比较,改良组脑脊液漏的发生率更低,住院天数更短,住院费用更少(P<0.05)。结论:人工硬脑膜贴敷不会降低手术有效率,且能显著降低微血管减压术后脑脊液漏的发生率。
【关键词】 微血管减压术 脑脊液漏 人工硬脑膜
Application of Artificial Dural Patching in Microvascular Decompression and Its Influence on Postoperative Cerebrospinal Fluid Leakage/LIAO Zhenhua, XIE Shiqi. //Medical Innovation of China, 2024, 21(08): -137
[Abstract] Objective: To explore the application of artificial dural patching in microvascular decompression and its influence on postoperative cerebrospinal fluid leakage. Method: This study was a retrospective cohort study. Data of 60 patients underwent microvascular decompression via retrosigmoid approach due to trigeminal neuralgia or facial spasm in Xingguo Hospital Affiliated to Gannan Medical College from January 2020 to April 2023 were collected. The patients were divided into the traditional group (was used conventional in-situ dural suture) and the improved group (was used artificial dural patching) according to the intraoperative dural restoration method, with 30 cases in each group. The operative effective rate, incidence of cerebrospinal fluid leakage, hospitalization days and hospitalization expenses were compared between the two groups. Result: There was no significant difference in the operative effective rate between the two groups (P>0.05). Compared with the traditional group, the incidence of cerebrospinal fluid leakage was lower in the improved group, the hospitalization days was shorter, and the hospitalization expenses was less (P<0.05). Conclusion: Artificial dural patching does not reduce the operative efficiency, and can significantly reduce the probability of cerebrospinal fluid leakage after microvascular decompression.
[Key words] Microvascular decompression Cerebrospinal fluid leakage Artificial dural
First-author's address: Department of Neurosurgery, Xingguo Hospital of Gannan Medical College, Ganzhou 342400, China
doi:10.3969/j.issn.1674-4985.2024.08.030
顱神经疾病中最多见的为三叉神经痛,其次为面肌痉挛[1]。该类疾病患者在出现疼痛、颜面部痉挛的同时,可能还会出现一些神经症状,严重影响患者的生活[2]。以上疾病多是由微血管压迫所致,目前,微血管减压术是治疗微血管压迫相关疾病的一线治疗方案,具有很高的永久疗效[3-7]。虽然从最初采用的中颅窝入路到现在大部分采用的经乙状窦后入路,为当前的治疗提供了更为理想的手术通道,但脑脊液漏仍是无法完全避免的并发症。该并发症的处理通常是腰椎引流、脑室-腹腔分流术和延长住院时间,然而,即便经过这些治疗,患者也仍然可能出现一些严重的情况,例如假性脑膜膨出、脑膜炎和脓肿形成,甚至会造成永久性损伤[8]。因此,我们在解除微血管压迫后关颅前会常规对硬脑膜进行原位缝合,放回骨瓣,再逐层缝合肌肉,从而防止脑脊液漏。然而,常规的硬脑膜缝合因为不可避免的萎缩无法对位缝合紧密,并没有明显降低术后脑脊液漏的发生。因此,赣南医学院附属兴国医院对常规原位硬脑膜缝合进行改良,采用人工硬脑膜贴敷预防术后脑脊液漏,取得良好效果,具体报道如下。
1 资料与方法
1.1 一般资料
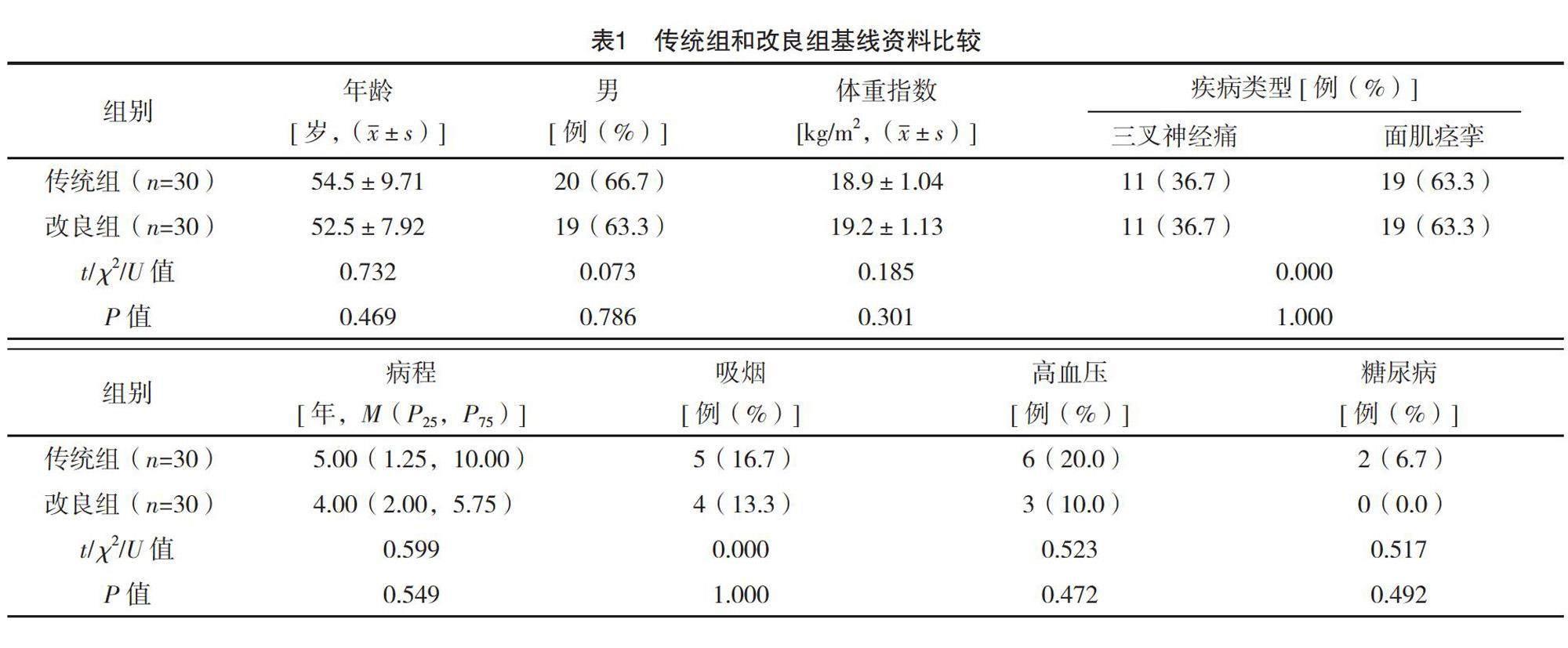
收集2020年1月—2023年4月本院收治的60例三叉神经痛或面肌痉挛患者的资料。纳入标准:确诊为三叉神经痛或面肌痉挛,行正规药物治疗半年后效果欠佳;均行头颅磁共振及磁共振血管成像检查,明确责任血管与神经的关系,明确手术指征。排除标准:颅内占位等疾病引起的继发性神经痛;伴有恶性肿瘤;伴有严重内科疾病。根据术中硬脑膜复位方式分成传统组和改良组,各30例。该研究为回顾性分析,经本院医学伦理委员会批准。
1.2 方法
为减少受到手术医师的影响,60例患者的微血管减压术均由本院同一手术团队完成,采用相同的手术设备,均采用经乙状窦后入路,由同一主治医师进行开颅,同一副主任医师行颅内操作,手术在全麻下进行。除在复位硬脑膜时采用不同的方式,其余手术操作均相同,传统组使用的是常规硬脑膜原位缝合,而改良组则采用人工硬脑膜贴敷。
1.2.1 传统组 準备关颅时,先于术区反复冲洗生理盐水直至完全排尽颅内空气,硬脑膜对位进行原位缝合。最后复位骨瓣,常规缝合皮下及皮肤。
1.2.2 改良组 准备关颅时,先于术区反复冲洗生理盐水直至完全排尽颅内空气,在术区小脑表面平铺一层明胶海绵,裁剪一张四边均较术口大约1 cm的人工硬脑膜,平铺于原硬脑膜下、明胶海绵之上,然后继续往硬脑膜下腔注入生理盐水使人工硬脑膜与原硬脑膜紧密贴敷,起到水密贴敷封闭硬膜下腔的作用,之后再取一张同样大小人工硬脑膜平铺硬膜外,起到内外人工硬脑膜贴敷,达到稳定的贴敷效果。最后复位骨瓣,常规缝合皮下及皮肤。
所有患者术后均按照《中国显微血管减压术治疗脑神经疾患围手术期风险专家共识(2015)》进行围手术期管理。所有患者出院后均对其进行门诊或电话随访,随访内容包括:目前疼痛情况、有无面部麻木、有无皮下积液等其他不适。
1.3 观察指标及判定标准
(1)手术有效率:根据术后3个月症状缓解程度进行评估,症状完全消失或基本消失,偶有发作但不需要药物治疗为有效。(2)脑脊液漏:术后1周内出现脑脊液漏,包括切口漏、鼻漏、耳漏,主要表现为切口渗液、患者侧卧或低头时有无色透明液体从鼻腔或耳道流出,或感觉咽喉间断有咸味液体流入。(3)记录住院天数及住院费用。
1.4 统计学处理
采用SPSS 22.0统计软件。符合正态分布的计量资料以(x±s)表示,组间比较采取独立样本t检验;不符合正态分布的计量资料用M(P25,P75)表示,采用非参数检验;计数资料以率(%)表示,比较采用字2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组基线资料比较
两组性别、年龄、体重指数、基础疾病、病程等基线资料比较,差异均无统计学意义(P>0.05),具有可比性,见表1。
2.2 两组手术有效率比较
手术后3个月对两组患者进行随访,两组患者均未出现疼痛再发、面部麻木等不适,有效率均为100%。两组手术有效率比较,差异无统计学意义(P>0.05)。
2.3 两组脑脊液漏发生率比较
传统组有8例患者术后出现脑脊液漏,其中7例在经过腰大池引流术后好转,有1例患者后期出现颅内感染;改良组有1例患者出现脑脊液漏。传统组脑脊液漏发生率(26.7%)较改良组高(3.3%),差异有统计学意义(字2=4.706,P=0.030)。
2.4 两组住院天数及住院费用比较
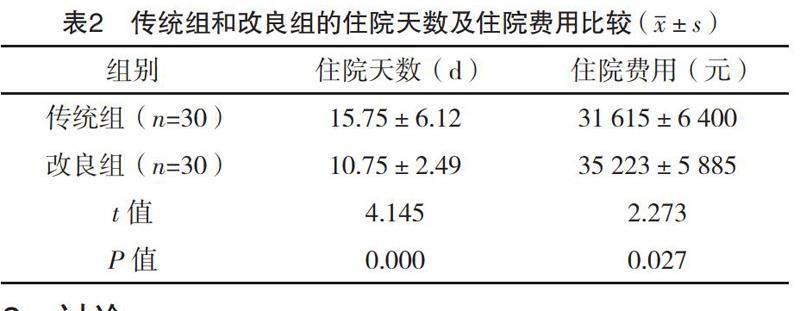
改良组住院天数短于传统组,住院费用少于传统组,差异均有统计学意义(P<0.05),见表2。
3 讨论
经乙状窦后入路的微血管减压术是一种公认的解除颅神经压迫综合征的治疗方法,对于三叉神经痛、面肌痉挛、舌咽神经痛及膝状神经痛都具有显著的疗效。本项研究也表明了微血管减压术良好的有效性及安全性,这与文献[9-10]的报道一致。微血管减压术的重点是充分显露并解剖出相关神经,找到责任血管并有效隔离,然而经验再丰富的团队,也依旧面临术后并发症的困扰。据报道,在经验丰富的国外神经外科中心,微血管减压术后出现脑脊液漏的概率为0~9.5%[4-5,11-14]。而在国内,由于我国医疗资源及专业水平的不均衡,出现脑脊液漏的概率可能更高。尽管脑脊液漏可以通过早期行腰大池引流术进行改善,但脑脊液漏使颅内与外界直接相通,细菌更容易入侵颅内引起感染,进一步增加脑膜脑炎、切口愈合不良甚至颅内出血等并发症的风险。国内有报道显示,脑脊液漏引起颅内感染的发生率一般为1.5%~6.6%[15],而术后因脑脊液漏再次手术者,颅内感染的发生率显著高于平均水平。因此,预防术后脑脊液漏对于改善患者的预后尤其重要。
国内外对于如何降低微血管减压术后脑脊液漏的发生率已有相关的研究,研究中发现严密缝合硬脑膜、封闭乳突气房并逐层缝合皮肤可减少脑脊液漏的发生,但最重要的仍然是维持硬脑膜水密闭合和颅骨的闭合性[16-17]。因此,学者们使用了不同方式的硬脑膜和骨闭合方法来预防脑脊液漏的发生,包括一期硬脑膜修复、人工硬脑膜补片、骨缺损钛网重建、自体骨移植、磷酸钙骨水泥和甲基丙烯酸甲酯(MM)骨水泥[18]。但是在一些大型临床试验中,研究者们发现没有任何替代物被证明是无并发症[19-20],所以目前最好的密封方式仍然是一次性硬脑膜闭合。因此在之前的手术中,我们采用的是一次性硬膜闭合法,但仍不可避免地出现脑脊液漏,严重的增加了患者的住院天数及住院费用。
为了降低患者脑脊液漏发生率,本院神经外科团队对手术方式进行探索。有文献表明,使用骨水泥进行颅骨成形术的患者,脑脊液漏的发生率从14.3%下降到4.5%,显著降低脑脊液漏发生率[21],然而使用骨水泥颅骨成形术仍然无法避免塑形困难、热量容易传递到邻近组织等缺陷。因此,在多次手术中,我们综合上述各项替代物优缺点,最终仍采用人工硬脑膜来预防脑脊液漏的发生。与传统的人工硬脑膜贴敷不同,我们无需使用医用胶粘贴于硬脑膜表面或内侧,而是采用夹心贴敷,即在术区平铺一层明胶海绵,再铺上一张四边均较术口大约1 cm的人工硬脑膜在原硬脑膜下,取一张同样大小人工硬脑膜平铺原硬脑膜外,形成人工硬脑膜-原硬脑膜-人工硬脑膜三层,这样明胶海绵在吸水后膨出对外侧有压力,而两层人工硬脑膜夹心贴敷后,人工硬脑膜因为自身带有黏性,可以将无效腔完全封闭,再还原骨瓣后,骨瓣对外侧人工硬脑膜有向内的压力,促使其稳定贴敷,确保脑脊液不会外渗。因此,我们认为该方法在手术中可以显著降低脑脊液漏的发生率。当然,我们的研究仍有许多不足之处,第一,所纳入的病例数过少,无论是改良组还是传统组,还需要有更多的病例去进行统计分析;第二,由于使用传统人工硬脑膜贴敷及骨水泥颅骨成形术的患者较少,并没有足够的数据与人工硬脑膜夹心贴敷比较。
綜上所述,使用人工硬脑膜贴敷进行硬脑膜封闭更为安全、有效,同时能减少住院天数,减少住院费用,并有效降低术后脑脊液漏发生率。
参考文献
[1] ZHANG Y Q,YU F,ZHAO Z Y,et al.Combined hyperactive dysfunction syndrome of the cranial nerves: analysis of 37 cases and literature review[J/OL].World Neurosurg,2019,129:e650-e656.https://pubmed.ncbi.nlm.nih.gov/31158546/.
[2] YADAV Y R,NISHTHA Y,SONJJAY P,et al.Trigeminal neuralgia[J].Asian J Neurosurg,2017,12(4):585-597.
[3] BROGGI G,FERROLI P,FRANZINI A,et al.Microvascular decompression for trigeminal neuralgia: comments on a series of 250 cases, including 10 patients with multiple sclerosis[J].J Neurol Neurosurg Psychiatry,2000,68(1):59-64.
[4] BARKER F G,JANNETTA P J,BISSONETTE D J,et al.
Microvascular decompression for hemifacial spasm[J].J Neurosurg,1995,82(2):201-210.
[5] SARSAM Z,GARCIA-FI?ANA M,NURMIKKO T J,et al.The long-term outcome of microvascular decompression for trigeminal neuralgia[J].Br J Neurosurg,2010,24(1):18-25.
[6] MART?NEZ-ANDA J J,BARGES-COLL J,PONCE-GOMEZ J A,et al.Surgical management of trigeminal neuralgia in elderly patients using a small retrosigmoidal approach: analysis of efficacy and safety[J].J Neurol Surg A Cent Eur Neurosurg, 2015,76(1):39-45.
[7] HOLSTE K,CHAN A Y,ROLSTON J D,et al.Pain outcomes following microvascular decompression for drug-resistant trigeminal neuralgia: a systematic review and meta-analysis[J].Neurosurgery,2020,86(2):182-190.
[8] GO K O,HWANG K,HAN J H.Surgical nuances to reduce and manage cerebrospinal fluid leaks after microvascular decompression[J].J Clin Med,2020,9(4):902.
[9] JEON C J,KONG D S,LEE J A,et al.The efficacy and safety of microvascular decompression for hemifacial spasm in elderly patients[J]. J Korean Neurosurg Soc, 2010, 47(6):442-445.
[10] YOUN J,KWON S,KIM J S,et al.Safety and effectiveness of microvascular decompression for the treatment of hemifacial spasm in the elderly[J].Eur Neurol,2013,70(3-4):165-171.
[11] RAY D K,BAHGAT D,MCCARTNEY S,et al.Surgical outcome and improvement in quality of life after microvascular decompression for hemifacial spasms: a case series assessment using a validated disease-specific scale[J].Stereotact Funct Neurosurg,2010,88(6):383-389.
[12] WANG D D,RAYGOR K P,CAGE T A,et al.Prospective comparison of long-term pain relief rates after first-time microvascular decompression and stereotactic radiosurgery for trigeminal neuralgia[J].J Neurosurg,2018,128(1):68-77.
[13] ESEONU C I,GOODWIN C R,ZHOU X,et al.Reduced csf leak in complete calvarial reconstructions of microvascular decompression craniectomies using calcium phosphate cement[J].J Neurosurg,2015,123(6):1476-1479.
[14] FOSTER K A,SHIN S S,PRABHU B,et al.Calcium phosphate cement cranioplasty decreases the rate of cerebrospinal fluid leak and wound infection compared with titanium mesh cranioplasty: retrospective study of 672 patients[J].World Neurosurg,2016,95:414-418.
[15]林川淦,袁邦清,沈汉超.骨水泥预防原发性三叉神经痛显微血管减压术后脑脊液漏346例[J].福建医药杂志,2015,37(2):63-64.
[16] SADE B,OYA S,LEE J H.Non-watertight dural reconstruction in meningioma surgery: results in 439 consecutive patients and a review of the literature. Clinical article[J].J Neurosurg,2011,114(3):714-718.
[17] KINACI A,ALGRA A,HEUTS S,et al.Effectiveness of dural sealants in prevention of cerebrospinal fluid leakage after craniotomy: a systematic review[J].World Neurosurg,2018,118:368-376.
[18] VAN DE VIJFEIJKEN S,M?NKER T,SPIJKER R,et al.
Autologous bone is inferior to alloplastic cranioplasties: safety of autograft and allograft materials for cranioplasties, a systematic review[J].World Neurosurg,2018,117:443-452.
[19] SCHIARITI M,ACERBI F,BROGGI M,et al.Two alternative dural sealing techniques in posterior fossa surgery: (polylactide-co-glycolide) self-adhesive resorbable membrane versus polyethylene glycol hydrogel[J].Surg Neurol Int,2014,5:171.
[20] MOSKOWITZ S I,LIU J,KRISHNANEY A A.Postoperative complications associated with dural substitutes in suboccipital craniotomies[J].Neurosurgery,2009,64(3):28-33.
[21] WOLFSON D I,MAGARIK J A,GODIL S S,et al.Bone cement cranioplasty reduces cerebrospinal fluid leak rate after microvascular decompression: a single-institutional experience[J].J Neurol Surg B Skull Base,2021,82(5):556-561.
(收稿日期:2023-08-14) (本文編辑:陈韵)

