1例严重多发伤合并脓毒性休克患者的护理
桑晓明 李玉丽* 王小婷 刘竹浴
(1.山东大学护理与康复学院,山东 济南,250012;2.山东第一医科大学附属省立医院耳鼻喉科,山东 济南,250012;3.山东第一医科大学附属省立医院急救中心,山东 济南,250012)
严重多发伤为同一致伤原因相继或同时造成超过1个部位的严重创伤,严重损伤机体的器官与组织,其病死率高达20%~70%[1]。多发伤患者常合并感染,严重者会导致脓毒症。脓毒症是指因感染引发的宿主反应失调导致的可危及生命的器官功能障碍[2],在此基础上,如果患者出现持续的低血压,在给予充分容量复苏后仍依靠血管活性药来维持平均动脉压≥65 mm Hg(1 mm Hg≈0.133 kPa)以及血乳酸浓度>2 mmol/L时,可诊断为脓毒性休克[3]。脓毒症是全球危重患者死亡的重要原因,有研究显示脓毒症90 d死亡率为35.5%,脓毒性休克90 d病死率高达53.3%[4],面对其进展快、病情凶险的特点,临床医护人员应尽早识别和治疗护理。山东第一医科大学附属省立医院于2022年3月收治1例严重多发伤合并脓毒性休克患者,其因机器挤压致多发伤,于外院行手术治疗,术后感染并导致脓毒性休克,同时患者合并低蛋白血症、肺炎等增加了治疗及护理的难度。经过院前急救的无缝接衔接转运以及院内的多学科精心治疗与护理,患者历经14次手术后康复出院,随访3月,恢复良好。现将相关护理经验报道如下。本研究已获得山东第一医科大学附属省立医院医学伦理委员会的批准,并已获得受试对象及亲属的知情同意,受试对象签署知情同意书。
1 临床资料
1.1 病例介绍
患者男,50岁,因“机器挤压致多发伤、疼痛伴活动受限4 d”在外院治疗效果不佳,突发意识丧失,为求进一步治疗转至山东第一医科大学附属省立医院就诊。既往白癜风病史、支气管肺炎病史。外院CT显示:肺部弥漫性渗出性病变伴磨玻璃影;L5右侧横突骨折;骨盆及骶骨多发骨折,右侧股骨颈、左侧胫腓骨骨折。入院查体示:患者昏迷状态,双侧瞳孔等大等圆、直径约3 mm,对光反射迟钝,体温为39.2 ℃ ,心率为128次/min,呼吸为18次/min,血压为 105/60 mm Hg,全身多处软组织损伤。左下腹造瘘,造口处接造瘘袋,造瘘袋内见少量黄色稀便。骨盆及左侧胫腓骨外固定架固定,臀部、肛周、左小腿、右大腿覆盖VSD引流装置,臀部、肛周及大腿皮肤软组织青紫肿胀,有波动感,见较多渗血渗液,并可闻及恶臭(图1)。臀部见3根引流管接引流袋,部分引流管内见暗红色引流液。外生殖器肿大、青紫,并见部分皮肤破溃,留置尿管,尿袋内见淡红色尿液。双下肢肌力、感觉等查体不合作。双侧足背动脉可触及搏动。

图1 创面情况
1.2 治疗及转归
于2022年3月5日15:10山东第一医科大学附属省立医院院前急救科接到通知,迅速出动进行转运,患者血压78/54 mm Hg,于救护车内行骨髓腔穿刺进行液体复苏,15∶32到达创伤抢救室,立即给予患者深静脉置管,进行药物治疗,20 min后即行全身麻醉下开放骨盆骨折清创探查修复术,术中清除坏死组织约2 kg,术中输血3 000 mL,术后转入我科创伤监护室。在院期间患者先后进行了14次手术及数次多学科会诊,给予创面彻底清创、清除感染灶,严格抗生素管理,进行目标导向血流动力学治疗、充足的营养支持、合理镇静镇痛以及康复锻炼等治疗措施。患者于2022年6月23日康复出院,出院时barthel指数评分50分,生活自理能力为中度依赖。出院3个月后随访,患者恢复良好,barthel指数评分90分,生活自理能力为轻度依赖(图2)。

图2 患者恢复情况
2 救治重点与难点
2.1 创伤一体化救治管理模式
启动依托“互联网+医疗”技术的院前急救与创伤急救中心一体化协同救治模式,达到创伤急诊关口前移至急救车医疗舱内的目标。山东第一医科大学附属省立医院创伤一体化救治团队涵盖所有核心科室及支撑科室,建立了从院前急救-院内急诊-手术室-创伤重症病房-创伤病房-康复一体化救治管理模式(图3)。医护人员在急救车上第一时间完成血标本采集、心电图、B超等相关检查(图4),同时进行远程分诊(图5),建立绿色通道,以及远程多学科会诊。结合外院检查检验结果,确定患者初步诊断,在急救车上立即启动脓毒症早期集束化治疗与护理措施,患者入院20 min即进行了紧急手术。
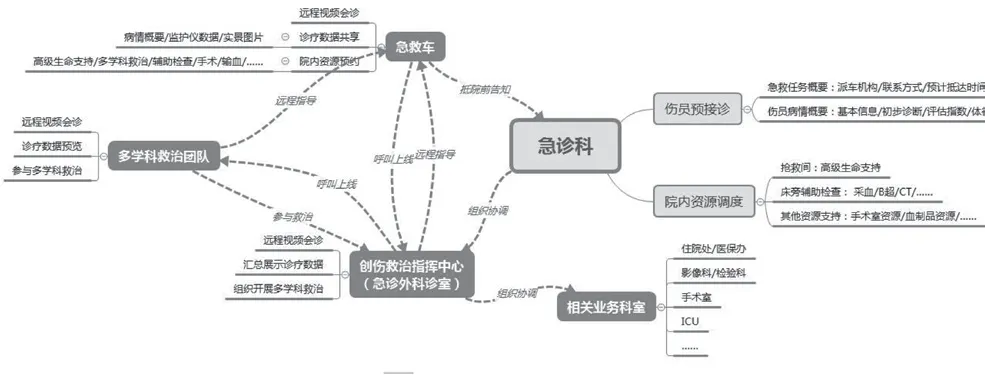
图3 创伤一体化救治管理模式

图4 急救车医疗舱

图5 急救车内远程多学科会诊
2.2 脓毒症早期集束化治疗与护理
根据《脓毒症和脓毒性休克管理国际指南》[5-6],一旦识别脓毒性休克,应立即启动脓毒症早期集束化治疗措施。该患者在转运途中出现血容量不足,立即进行了骨髓腔穿刺快速补液,尽早地开始了液体复苏。患者到达抢救室后在1 h内完成了相关血液学检查、心电图、B超等检查,留取血培养送检后立即给予亚胺培南抗感染治疗。科室经过循证方法构建质量改善成果《脓毒症集束化治疗标准执行流程》和《脓毒症集束化治疗标准化执行核查单》,责任护士进行脓毒症集束化治疗工作的逐项核查,该患者规范完成了“1 h集束化治疗”。
针对脓毒症患者集束化完成率低、中断率高的特点[7],为促进脓毒症集束化治疗的完成,完善了本科室脓毒症集束化治疗护理交接班流程。在护理文书系统导入脓毒症集束化治疗交接班模板,并基于SBAR标准化沟通模式,优化了脓毒症集束化治疗的交接班流程,避免集束化治疗的中断和漏项,提高了脓毒症集束化治疗的连续性。
2.3 感染控制
由于创面严重感染,该患者在院期间共经历了14次周密的清创手术。根据患者病情、感染严重程度进行了严格的抗生素管理:患者感染重,外院应用派拉西林钠他唑巴坦钠效果差,入院后完善感染相关指标检查,并邀请特殊抗生素会诊,更换为亚胺培南抗感染治疗;入院后9 d患者感染指标好转,改用头孢哌酮钠舒巴坦钠抗感染;入院后21 d细菌培养示铜绿假单孢菌,予以应用派拉西林钠他唑巴坦钠抗感染治疗;入院后39 d术后改用美罗培南抗感染治疗;入院后73 d改用左氧氟沙星氯化钠注射液抗感染;入院后86 d停用抗生素。
3 主要护理问题与对策
3.1 组织灌注不足:目标导向血流动力学管理
及时、有效的液体复苏对于稳定脓毒症和脓毒性休克中脓毒症诱导的组织灌注不足至关重要[8]。根据患者的中心静脉压判断快速补液试验效果,并以患者的实时状态和反应为依据,给予目标导向、定量治疗。①明确监测指标及目标值,将目标值写在床头交接板上,制订“床旁目标导向血流动力学监测量化单”,班班交接,保证观察的连续性。②关注患者休克的三大窗口反应——意识状态(GCS评分)、尿量(若<0.5 mL/kg及时处理)、皮肤改变(花斑评分越高,死亡风险越高)[9]。③外周循环灌注的评估:体温、花斑、毛细血管再充盈时间[10]。④重视血管活性药物的使用:应用去甲肾上腺素等血管活性药物时,规范使用流程,准确调整泵入药物剂量,血管药物使用端做好特殊标识,重视更换血管活性药物的方法,采用双泵单路方法泵入[11]。
3.2 清理呼吸道无效:分阶段胸部物理治疗
由于脓毒症患者感染会诱发急性呼吸窘迫综合征出现危及生命的呼吸损害,其中炎症导致大量肺毛细血管渗漏和肺泡塌陷,该患者在多次全身麻醉手术期间使用呼吸机辅助通气,因此根据患者情况制订了分阶段胸部物理治疗康复方案[12]。
第一阶段——治疗前评估:①患者循环不稳定,但在使用血管活性药可以维持稳定情况下,氧合指数(PaO2/FiO2)≤100 mm Hg;②四肢肌力0~1级;③患者不能自主呼吸,需由呼吸机支持呼吸。胸部物理治疗方案:①促进排痰。措施包括气道湿化、叩击排痰、振动排痰。②有效吸痰。按需进行吸痰,并使用改良式的吸痰方式(通过软尺测量气管插管的长度,加上连接部分的长度,在此基础上延长1~2 cm得到吸痰管的置入深度),必要时使用支气管镜吸痰。③调整呼吸机通气策略。采用持续的气道正压,压力支持设置为30~40 cm H2O(1 cm H2O≈0.098 kPa),维持20~40 s,每8 小时1次。④体位管理。床头抬高30°~40°,翻身每2小时1次;⑤呼吸肌训练,通过患者吸气时对抗护士手掌形成吸气肌阻力,10次/组,2组/次,2次/d。⑥早期个性化目标导向性活动。患者无自主活动时进行被动活动,将患者肢体摆放为功能位,每日定时进行四肢被动运动。由于该患者全身多处骨折,为其定制了个性化的早期活动方案:其左下肢胫腓骨骨折术后,行屈曲、背伸、内收、外展、旋内、旋外动作,右下肢股骨颈骨折术后,行被动踝泵运动及膝关节屈曲运动,20 min/次,2次/d。⑦由于患者左侧胫腓骨骨折支架外固定,仅在其右下肢行气压治疗,30 min/次,2次/d,预防患者下肢深静脉血栓。
第二阶段——治疗前评估:①患者意识清醒;②循环相对稳定;③2级≤四肢肌力≤3级;④患者有部分吸气功能,但功能较弱。在第一阶段胸部物理治疗方案的基础上完成如下内容。①咳嗽训练:鼓励患者在咳嗽前先进行5~6次的深呼吸训练,深吸一口气,之后屏气2 s,随后连续咳嗽2~3次;②主动呼吸循环技术:包括腹式呼吸、胸廓扩张呼吸和用力呼气技术,3组/次,2次/d;③早期活动:以主动运动为主,评估患者的活动能力,先进行主动辅助运动,逐渐过渡到主动抗重力运动,时间为30 min/次,2次/d,采用握力训练4次/d,10~20 min/次,来进行上下肢功能的锻炼。
第三阶段——治疗前评估:①患者意识清醒,能配合操作;②循环稳定;③四肢肌力> 3级。在第二阶段胸部物理治疗方案的基础上,实行胸部物理治疗康复方案:①气道管理促进排痰,鼓励患者自主咳痰,胸部震动排痰仪,1次/d,辅助排痰;②呼吸肌训练策略:版式呼吸加强训练:患者仰卧位腹部放置沙袋,沙袋重量从0.5 kg逐渐增加到2 kg,10~20 min/次,2次/d。人工阻力呼吸训练:采取吹气泡、气球等方法,10~20 min/次,逐渐增加训练次数;③根据患者的情况,鼓励患者由床上坐位到床边坐位逐渐过渡,患者病情耐受,依据患者耐受度由护士协助床边站立逐渐过渡到辅助行走。出院后3个月回访,患者已独立行走;④去除外固定支架后,患者采用双下肢气压治疗,30 min/次,2次/d。
3.3 基于eCASH理念的镇静镇痛管理
基于eCASH理念,即Early-早期,Comfortable-舒适化,Analgesia-镇痛,Sedation-最小剂量镇静,Humane-最大化人文关怀[13]。①疼痛评估:采用数字评价量表(NRS)。②控制诱因:保持伤口处于覆盖、湿润的状态;使用更换频率较低、非粘性伤口敷料。③合理镇静镇痛:镇静采用3C法则[14]:平静(calm)、舒适(comfortable)、合作(cooperative),相当于RASS -2~0分,浅镇静状态。优先使用更换体位等非药物止痛手段,遵医嘱按“三阶梯疗法”应用止痛药,首选阿片类、非阿片类药物联合治疗,个体化镇痛与多模式镇痛结合[15]。
3.4 术后谵妄的预防
根据ESCAPE集束化预防谵妄,具体措施如下。①睡眠管理:声光控制、放松疗法,利用耳塞、眼罩,联合轻缓的音乐,改善睡眠。尽量减少夜间医疗活动,降低病房内噪音。②有效镇静镇痛:从低剂量开始,滴至有效镇静目标为止,定期回顾总结用药剂量,逐渐减量停药。采用不同镇静药物的序贯疗法,避免撤药反应。③重视和加强与患者的沟通交流,利用平板电脑、手机等工具转移患者的注意力,增加趣味性。④预防定时定向力障碍,每日清晨由护士、家属共同为患者进行主动或被动运动,临床患者互相问好,增加住院仪式感[16]。
4 小结
本患者为严重多发伤合并多处皮肤软组织感染、坏死,病死率、致残率高,救治成功率较低。患者最终转危为安,达到了“保命、保功能”的目标,既得益于先进的创伤救治理念、精细的围术期管理及无缝的多学科协作配合,又得益于早期规范化的脓毒症集束化治疗与护理。脓毒症集束化治疗是救治脓毒症患者的核心,规范化的集束化治疗可明显改善脓毒症患者预后[5]。研究发现,由护士积极参与脓毒症早期识别及集束化护理措施,可缩短脓毒症患者住院时间,医护人员执行集束化治疗的依从性更高,脓毒症患者预后更好[6]。同时,感染控制、组织灌注改善、综合胸部物理治疗等措施的落实也同样功不可没。脓毒症可影响外周血管系统,使循环功能恶化。在血流动力学管理中,血管加压药的使用一直是脓毒性休克治疗的基石,以解决血管阻力低、低血压和继发于大量炎症的器官灌注不良问题。在院期间对患者展开全方位的动态评估,为患者制订了个体化的护理对策,才能落实精细化的护理措施,做到早期识别、动态监测、个体化的护理,从而提高患者的救治成功率。

