艾司氯胺酮联合常规镇静药物用于小儿腺样体切除术效果观察*
史胜哲,白耀武,郑玉娟,闫宏岭
(河北省唐山市妇幼保健院,河北唐山 063000)
小儿腺样体肥大以呼吸障碍、睡眠障碍等为主要临床表现,可引起分泌性中耳炎、睡眠呼吸暂停综合征等,严重时甚至影响患儿的生长发育[1]。腺样体切除术是临床治疗腺样体肥大的重要方式,可有效改善临床症状,但由于该手术在口腔内操作,会对咽喉部产生较大刺激,加之部分患儿术前存在气道高反应性,术后拔管易引起喉痉挛、呛咳、躁动、呼吸道梗阻等,严重时可引起创面出血,影响术后恢复[2-3]。因此,该术式的麻醉要求较高,良好的手术麻醉能发挥良好的镇痛效果,减少患儿术后躁动行为。常规镇静药物虽可缓解患儿的焦虑、紧张等不良情绪,确保手术顺利进行,但由于小儿疼痛阈值相对较低,术后仍可能因疼痛、应激反应等产生躁动。艾司氯胺酮为临床常见麻醉药物,镇痛效果良好,对呼吸循环的影响较小[4]。为此,本研究中探讨了艾司氯胺酮联合常规镇静药物对腺样体切除术患儿的血流动力学指标、术后躁动行为和疼痛程度的影响。现报道如下。
1 资料与方法
1.1 一般资料
纳入标准:符合腺样体肥大相关诊断标准[5];具有腺样体切除手术指征;意识清楚,能配合研究;凝血功能正常。本研究方案经医院医学科研伦理委员会审批[院科伦审号:(2019)伦审第(0106)号],患儿家属签署知情同意书。
排除标准:合并哮喘病史或气道手术史;合并严重心、肺功能疾病;近2周内发生上呼吸道感染;合并免疫系统疾病或血液系统疾病;合并先天性心脏病;对本研究中所用药物过敏。
病例选择与分组:选取河北省唐山市妇幼保健院2020年1月至2022年12月收治的行腺样体切除术的患儿120 例,随机分为对照组和研究组,各60 例。两组患儿一般资料比较,差异无统计学意义(P> 0.05),具有可比性。详见表1。

表1 两组患儿一般资料比较(n=60)Tab.1 Comparison of the children′s general data between the two groups(n = 60)
1.2 方法
两组患儿术前均常规禁食、禁饮6~8 h,入手术室后迅速建立静脉通路。麻醉前30 min,肌肉注射苯巴比妥钠注射液(天津金耀药业有限公司,国药准字H12020381,规格为每支1 mL∶0.1 g)2 mg/kg+阿托品异丙嗪注射液(广东南国药业有限公司,国药准字H44025273,规格为每支2 mL∶硫酸阿托品0.5 mg 和盐酸异丙嗪25 mg)0.01 mg/kg。严密监测患儿的血压、血氧饱和度、心率等生命体征。
对照组患儿予常规镇静药物麻醉,静脉诱导阶段,依次静脉注射咪达唑仑注射液(宜昌人福药业有限责任公司,国药准字H20067040,规格为每支2 mL∶2 mg)0.05 mg/kg,地塞米松磷酸钠注射液(辰欣药业股份有限公司,国药准字H37021969,规格为每支1 mL∶5 mg)0.3 mg/ kg,丙泊酚乳状注射液(江苏恩华药业股份有限公司,国药准字H20123138,规格为每支20 mL∶0.2 g)2.5 mg/ kg,枸橼酸舒芬太尼注射液(江苏恩华药业股份有限公司,国药准字H20203653,规格为每支10 mL∶50 μg<按C22H30N2O2S计>)0.3 μg/kg,罗库溴铵注射液(峨眉山通惠制药有限公司,国药准字H20183304,规格为每支2.5 mg∶25 mg)0.6 mg/ kg,行气管插管正压通气,设置潮气量为6~8 mL / kg,通气频率为16~24 次/ 分,维持呼气末二氧化碳分压为35~45 mmHg(1 mmHg=0.133 kPa)。麻醉维持阶段,术中泵注丙泊酚乳状注射液8~11 mg/(kg·h),注射盐酸瑞芬太尼(宜昌人福药业有限责任公司,国药准字H20030197,规格为每支1 mg<按C20H28N2O5S 计>)0.3~0.5 μg/(kg·min);手术结束前10 min,停止静脉给药,予2.0%~3.5%吸入用七氟醚(上海恒瑞医药有限公司,国药准字H20070172,规格为每瓶120 mL)至手术结束。
研究组患儿在对照组患儿麻醉用药基础上,在麻醉诱导时加用盐酸艾司氯胺酮注射液(江苏恒瑞医药股份有限公司,国药准字H20193336,规格为每支2 mL∶50 mg<按C13H16CLNO 计>)0.5 mg/kg,静脉注射,其他操作同对照组。
1.3 观察指标
1)麻醉相关指标。记录睫毛反射消失时间、疼痛反应消失时间、苏醒室停留时间。2)术后躁动行为。麻醉苏醒后10 min,采用Malviya 评分法[6]评估患儿的术后躁动情况,采用5 级评分法评分。嗜睡,计0 分;清醒但安静,计1 分;存在哭闹行为,需安慰方可停止,计2 分;躁动哭闹不止且需制动,计3 分;定向力丧失且需按压制动,计4 分。评分不低于2 分即视为发生术后躁动。3)血流动力学指标。患儿进入手术室后,连接UME47型心电监护仪(深圳迈瑞生物医疗电子股份有限公司)监测麻醉前(T1)、麻醉起效时(T2)、麻醉停止10 min 时(T3)的舒张压、收缩压、心率。4)疼痛程度。采用视觉模拟评分法(VAS)[7]评估患儿术后6,12,24 h 的疼痛程度,评分范围0~10 分。评分越高,疼痛程度越强。5)认知功能。采用简易智力状态检查量表(MMSE)[8]评估两组患儿麻醉苏醒后、术后3 d 的认知功能,该量表包括语言能力(9 分)、计算力和注意力(5分)、回忆力(3分)、定向力(10 分)、记忆力(3 分)5 个方面。评分范围0~30 分,评分越高,认知功能越好。6)安全性。统计患儿恶心、头晕、呼吸抑制等不良反应发生情况。
1.4 统计学处理
采用SPSS 23.0 统计学软件分析。计量资料以±s表示,行t检验;多时点比较采用重复测量方差分析;计数资料以率(%)表示,行χ2检验。P< 0.05 为差异有统计学意义。
2 结果
结果见表2至表6。
表2 两组患儿麻醉相关指标比较(±s,n=60)Tab.2 Comparison of anesthesia - related indexes between the two groups(±s,n = 60)

表2 两组患儿麻醉相关指标比较(±s,n=60)Tab.2 Comparison of anesthesia - related indexes between the two groups(±s,n = 60)
组别研究组对照组t值P值苏醒室停留时间(min)23.04±5.82 26.93±5.61 3.728 0.000睫毛反射消失时间(s)61.73±9.68 66.74±10.26 2.751 0.007疼痛反应消失时间(s)76.52±11.57 119.64±14.39 18.089 0.000

表3 两组患儿术后躁动行为发生情况比较[例(%),n=60]Tab.3 Comparison of postoperative restless behavior between the two groups[case(%),n = 60]
表4 两组患儿VAS和MMSE评分比较(±s,分,n=60)Tab.4 Comparison of VAS scores and MMSE scores between the two groups(±s,point,n = 60)
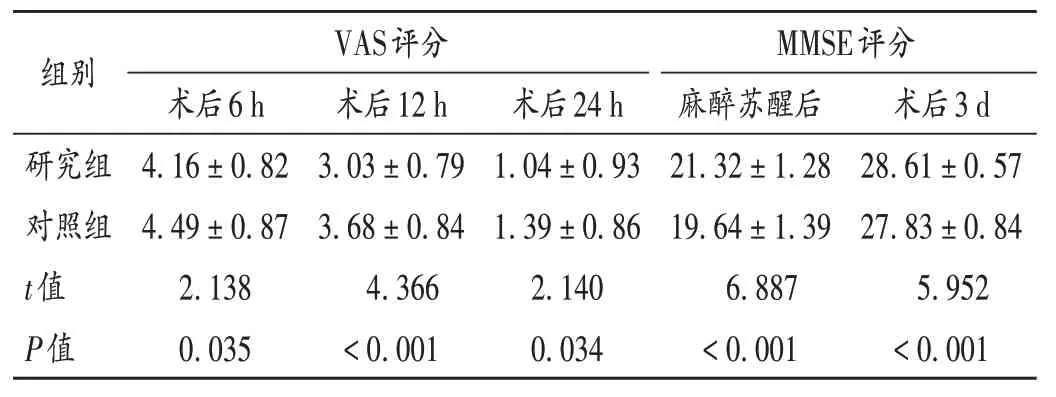
表4 两组患儿VAS和MMSE评分比较(±s,分,n=60)Tab.4 Comparison of VAS scores and MMSE scores between the two groups(±s,point,n = 60)
组别VAS评分MMSE评分麻醉苏醒后21.32±1.28 19.64±1.39 6.887<0.001术后6 h 4.16±0.82 4.49±0.87 2.138 0.035术后12 h 3.03±0.79 3.68±0.84 4.366<0.001术后24 h 1.04±0.93 1.39±0.86 2.140 0.034研究组对照组t值P值术后3 d 28.61±0.57 27.83±0.84 5.952<0.001
表5 两组患儿血流动力学指标比较(±s,n=60)Tab.5 Comparison of hemodynamic indexes between the two groups(±s,n = 60)

表5 两组患儿血流动力学指标比较(±s,n=60)Tab.5 Comparison of hemodynamic indexes between the two groups(±s,n = 60)
注:F组间= 41.362,38.634,35.582,P组间< 0.001,< 0.001,< 0.001;F时点= 53.831,49.451,32.157,P时点< 0.001,< 0.001,< 0.001;F组间与时点交叉= 14.693,12.812,9.639,P组间与时点交叉< 0.001,< 0.001,< 0.001。1 mmHg = 0.133 kPa。Note:Finter - group = 41.362,38.634,35.582,Pinter - group < 0.001,< 0.001,< 0.001;Ftime - point = 53.831,49.451,32.157,Ptime - point < 0.001,< 0.001,< 0.001;Fintersection between inter - groups and time - points = 14.693,12.812,9.639,Pintersection between inter - groups and time - points < 0.001,< 0.001,< 0.001.1 mmHg = 0.133 kPa.
舒张压(mmHg)收缩压(mmHg)心率(次/分)组别T1 61.62±4.35 62.18±4.63 0.683 0.496 T2 T3 T2 F值9.766 56.623 P值<0.001<0.001 T1 100.58±4.96 101.03±5.18 0.486 0.628 T3 T2 T3研究组对照组t值P值58.28±3.94 53.73±4.52 5.878<0.001 60.39±4.26 58.26±3.87 2.867 0.005 96.82±5.35 92.46±4.24 4.947<0.001 99.52±4.71 97.53±4.02 2.489 0.014 F值8.972 54.813 P值<0.001<0.001 T1 92.17±7.62 92.53±8.34 0.247 0.806 89.54±8.28 84.12±7.59 3.738<0.001 91.36±8.19 88.37±8.43 1.791 0.051 F值1.686 16.057 P值0.188<0.001

表6 两组患儿不良反应发生情况比较[例(%),n=60]Tab.6 Comparison of the incidence of adverse reactions between the two groups[case(%),n = 60]
3 讨论
腺样体切除术是3~8 岁患儿较常见的手术,由于患儿年龄较小,对陌生的手术环境常表现出紧张、害怕、恐惧等抵触心理,不利于平稳进入手术状态。因此,小儿腺样体切除术中对麻醉效果及围术期管理提出了更高要求,需患儿麻醉苏醒后能安静配合医务人员工作,同时避免过度镇静导致的呼吸道梗阻或呼吸抑制。故积极探索科学、合适的麻醉方案十分必要。
咪达唑仑是一种强力镇静剂,可加强脑内抑制性神经递质γ-氨基丁酸而发挥强效镇静作用,同时起到抗焦虑、抗惊厥、松弛肌肉等作用[9];丙泊酚为短效静脉麻醉药,进入机体后能作用于突触,对突触前膜、后膜受体功能及前膜递质释放产生调节作用,进而发挥镇静催眠作用[10];舒芬太尼属阿片类镇痛药,亲脂性较高,能快速透过血脑屏障,并在脑内达到有效血药浓度,同时对μ 受体具有高度选择性,可发挥较强镇痛作用,且呼吸抑制作用较弱[11]。但常规镇静药物在患儿手术中仍未获得理想的麻醉效果。艾司氯胺酮是一种苯环己哌啶衍生物,在全身麻醉诱导中应用广泛。本研究结果显示,与对照组比较,研究组患儿的睫毛反射消失时间、疼痛反应消失时间、苏醒室停留时间均显著更短,麻醉期间的舒张压、收缩压、心率变化幅度均更小,术后6,12,24 h 的VAS 评分均显著更低,表明联合用药可提高麻醉效果,维护患儿术中的血流动力学稳定,减轻术后疼痛。分析原因,艾司氯胺酮具有较高亲脂性,经静脉进入人体后可快速到达中枢神经,使患儿暂时丧失意识,进入浅全麻状态,选择性抑制丘脑内侧脊髓网状结构束,发挥良好的镇痛作用[12-13];艾司氯胺酮联用常规镇静药物可发挥协同作用,提高镇痛效果,减轻患儿术中的应激反应,避免血流动力学指标剧烈波动。
术后躁动为手术麻醉后的常见并发症,多发生于麻醉苏醒期[14]。有研究指出,小儿术后麻醉苏醒期躁动发生率高于成人,易发生手术创面出血、哭闹坠床等不良事件,不利于患儿术后的快速康复[15-16]。本研究结果显示,与对照组比较,研究组患儿术后躁动发生率显著更低,表明艾司氯胺酮联用常规镇静药物能减少患儿术后躁动行为。引起术后躁动的因素较多,包括镇痛不完善、肌松药物残留、低氧血症、气道梗阻等,其中术后咽部不适、切口疼痛是腺样体切除术后患儿躁动产生的主要因素[17-18]。而艾司氯胺酮联合常规镇静药物的复合麻醉方式的镇痛效果更佳,一定程度上减少了该因素导致的术后躁动行为。
由于小儿多器官功能发育尚不完全,对麻醉药物耐受能力相对较差,麻醉苏醒后常出现认知功能障碍症状。本研究结果显示,与对照组比较,研究组患儿麻醉苏醒后、术后3 d的MMSE评分均显著更高,表明艾司氯胺酮联合常规镇静药物的麻醉方式对腺样体切除术后患儿的认知功能影响较小。可能是由于艾司氯胺酮是氯胺酮中分离出的右旋异构体,属N-甲基-D-天门冬氨酸(NMDA)受体拮抗剂,能非竞争性抑制NMDA受体,发挥保护神经元的作用,减轻认识功能损害[19-20]。少数患儿出现轻度恶心、呕吐、呼吸抑制等不良反应,但未影响手术效果,且组间比较无显著差异,表明复合麻醉方式安全性良好。
综上所述,艾司氯胺酮联合常规镇静药物用于小儿腺样体切除术麻醉诱导中的效果良好,可维持患儿术中的血流动力学稳定,改善术后认知功能,减少术后躁动行为,减轻疼痛,且安全性良好。

