阴道骶棘韧带悬吊术治疗盆腔脏器脱垂的临床效果及术后并发症观察
张 云,蒋翠翠,杨 磊,李 亚,赵 锦
封闭骨盆出口筋膜及多层肌肉共同组成了女性盆底,有直肠、阴道、尿道穿出,盆底组织能够使直肠、膀胱、子宫等盆腔器官维持在正常位置上,一旦筋膜组织、盆底肌肉薄弱即可引起盆腔脏器脱垂(POP)[1]。POP主要由分娩、组织裂伤、神经损伤等引起,临床表现为外阴出现脱出块状物,可能伴有炎症或外阴出血症状,此外还可能出现排尿、排便异常等情况,这些都不利于患者正常生活,严重影响其生活质量[2]。阴道子宫切除+阴道前后壁修补术是治疗POP的传统术式,虽有着一定的治疗效果,但术中采用筋膜和肌肉组织在阴道中段做充垫,可导致盆底解剖结构发生扭曲,而无法顺利弥补阴道上段存在的缺陷情况,此外术后复发率较高,同时还可引起阴道顶端脱垂,极其不利于患者预后[3-4]。因此还需寻找其他更为高效、安全的治疗手段。阴道骶棘韧带悬吊术(SSLF)自德国医师Sederl提出后在欧洲及美国开展,其原理为把阴道顶端与右侧骶棘韧带距离坐骨棘内侧2.5 cm部位缝合起来,不仅能够维持阴道正常解剖结构,保持阴道功能,而且创伤小,利于患者术后恢复[5-6]。目前SSLF已被临床用于子宫脱垂[7]、阴道顶端脱垂[8]等多种盆底功能障碍性疾病的治疗中,并取得了显著效果,但是目前国内外对其在POP中的作用尚缺乏系统探讨。因此,本研究探讨SSLF治疗POP的临床效果,同时就术后并发症展开如下分析。
1 资料与方法
1.1 一般资料
选取2018年1月—2022年2月蚌埠市第一人民医院收治的POP患者68例,采用随机数字表法分为观察组34例和对照组34例。观察组治疗方案为阴道子宫切除联合SSLF;对照组治疗方案为阴道子宫切除联合阴道前或后壁修补术。本研究符合《赫尔辛基宣言》,并经蚌埠市第一人民医院医学伦理委员会审查批准(批准号:BBYY202401),所有患者均签署知情同意书。
1.2 纳入和排除标准
纳入标准:符合《盆腔器官脱垂的中国诊治指南(2020年版)》[9]中POP诊断标准;盆腔器官脱垂定量分度法(POP-Q)分期[10]为Ⅱ期及以上患者;符合手术适应证患者;经阴道分娩者。排除标准:存在本研究手术禁忌证或无法耐受手术者;合并阴道出血、宫颈疾病、子宫腺肌病等疾病者;合并泌尿生殖系统肿瘤者;凝血功能异常者;免疫功能障碍者;有相关药物治疗史者;临床资料不全者。
1.3 治疗方法
对照组采用阴道子宫切除+阴道前壁或后壁修补术治疗。患者取膀胱截石位,麻醉后对外阴进行常规消毒、铺巾,暴露手术视野,环切宫颈,分离膀胱宫颈及子宫直肠间隙,钳夹子宫血管,缝扎主韧带,切除子宫后再修补缺陷部位。
观察组采用阴道子宫切除+SSLF治疗[11]。患者取膀胱截石位,麻醉后对外阴进行常规消毒、铺巾,暴露手术视野,切除阴道全子宫后,注入生理盐水,使得直肠、阴道右后侧壁黏膜下及侧盆壁间隙均充满生理盐水,从而达到分离间隙的目的。继而钝性分离,于截石位7点处将阴道右后侧壁黏膜切开一长约6 cm切口,从而达到充分暴露骶棘韧带的目的。缝合骶棘韧带时选择在坐骨棘内侧2.5 cm处进行,缝合材料选用2-0不可吸收线,保持缝合深度约0.5 cm;而另一端用于缝合阴道顶端,在完成2针缝合后进行打结,确保阴道顶端维持吊起状态。
1.4 观察指标
1)一般资料:收集记录所有患者的年龄、体质量指数(BMI)、病程、孕次、产次、POP-Q分级和月经状态等一般资料。
2)围术期指标:对比2组患者的手术时间、术中出血量及术后所需住院时间。
3)POP-Q评分[10]:2组患者分别于手术前和手术1个月后评定POP-Q评分,测量体位为屏气站立,基准点为处女膜缘,视阴道前壁两点(Aa、Ba)、阴道后壁两点(Ap、Bp)和顶部一点(C)为指示点,测量其相对于处女膜变化情况,在处女膜外的记为正数,在处女膜内的记作负数。
4)盆底功能:分别采用盆底功能障碍问卷(PFDI-20)[12]、盆底障碍影响简易问卷-7(PFIQ-7)[13]对手术前和手术1个月后2组患者盆底功能进行评分,PFDI-20评分、PFIQ-7评分越低,表示患者盆底功能越好。
5)术后并发症:针对所有患者术后并发症展开细致的观察并记录,同时计算术后并发症的发生率。
1.5 统计学方法

2 结果
2.1 一般资料比较
2组患者一般资料比较差异无统计学意义(P>0.05),具有可比性,见表1。
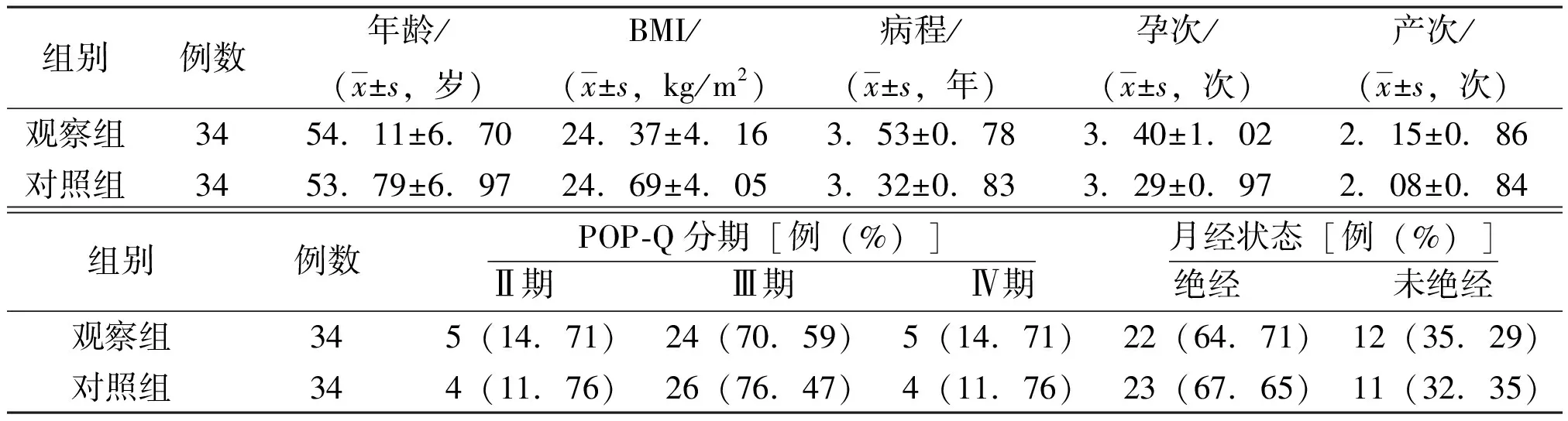
表1 2组盆腔脏器脱垂患者一般资料比较
2.2 围术期指标比较
观察组手术时间及术后住院时间均较对照组缩短,术中出血量也较对照组显著减少(P<0.01),见表2。

表2 2组盆腔脏器脱垂患者围术期指标比较
2.3 手术前后POP-Q评分比较
2组患者术前POP-Q各指示点(Aa、Ba、Ap、Bp、C)测量值均无显著差异(P>0.05);与术前POP-Q各指示点测量值相比,2组患者术后测量值均明显降低,其中观察组测量值更低(P<0.05)。见表3。
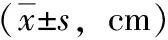
表3 2组盆腔脏器脱垂患者手术前后POP-Q评分比较
2.4 手术前后盆底功能比较
术前PFDI-20、PFIQ-7评分2组患者均无显著差异(P>0.05);术后2组患者PFDI-20、PFIQ-7评分均明显下降,其中观察组下降更明显(P<0.05)。见表4。

表4 2组盆腔脏器脱垂患者手术前后盆底功能评分比较分)
2.5 术后并发症比较
观察组术后并发症发生率为5.88%低于对照组的26.47%,差异有统计学意义(P<0.05),见表5。

表5 2组盆腔脏器脱垂患者术后并发症发生率比较[例(%)]
3 讨论
POP多发于中老年女性群体,伴随子宫切除在临床中的广泛应用及社会人口老龄化,POP发病率逐年升高,严重威胁患者生活质量[14-18]。常规手术治疗破坏了机体盆底结构完整性,同时无法有效弥补阴道顶端缺陷[19]。SSLF对阴道水平轴进行了有效重建,对阴道干骶骨中央位置进行了恢复,是盆底修复的重要治疗手段,且手术操作难度低、创伤小、安全性高[20-23]。
本文主要针对POP展开研究,着重分析采用SSLF治疗的临床效果,并观察术后并发症发生情况。结合本研究相关数据,与对照组相比,观察组在多个方面更具优势,例如手术时间及术后住院时间更短,手术中出血量更少等;2组患者手术后POP-Q各指示点测量值、PFDI-20评分和PFIQ-7评分均显著降低,且观察组各项指标较对照组更优,与陈红[24]、李善凤等[11]研究结果相符。此外,在术后并发症方面,观察组术后并发症发生率显著低于对照组。这表明SSLF治疗POP的临床效果较为显著,能进一步改善患者盆底功能,且术后并发症发生率低,安全性较高。分析原因在于,POP治疗基本原理为通过解剖复位恢复机体功能,其重点为盆底支持,而传统手术创伤较大,可引起较多出血,同时还会对盆底解剖结构造成一定程度的破坏,严重影响患者的生活质量,不能有效满足临床需求[25-27]。SSLF为一种改进的悬吊术式,入路方式为经阴道后壁进入,由不可吸收缝线的拉伸作用上提阴道骶棘韧带直达坐骨棘水平,进而使解剖位置及相应功能得以恢复,其无须对阴道黏膜进行游离,操作简单、创伤小、出血少、恢复快;可在直观下对骶棘韧带进行辨认,具有较为可靠持久的效果;并能够同步进行阴式手术,进而有效缩短手术时间;确保术后阴道长度能满足阴道功能,有助于盆底功能的恢复,更甚者可以保留患者子宫[28-30]。
但相关研究表明,SSLF也可引起感染、直肠损伤、阴部及坐骨神经损伤、骶丛血管损伤等术后并发症,应引起临床重视[31-33]。为避免手术并发症,临床可遵循以下几点建议:1)缝线强度足够,所使用的不可吸收缝线最好是永久性的。2)当缝合骶棘韧带时,避免出现过度外偏,穿过组织时避免过深,保持与坐骨棘2.5 cm及以上的距离,韧带宽度及深度约为5、1 mm,避免对上缘的损伤,有效保护后方阴部血管神经,同时有效支撑阴道顶端。3)确保盆腔视野开阔,使其充分暴露。具体做法:首先暴露骶棘韧带,借助长组织钳将其夹住并牵拉,目的在于确认是否为骶棘韧带,判断依据为有无弹性、是否处于固定状态。此外,还需谨记缝合时远离附近的筋膜组织,因筋膜组织比较疏松,很容易造成术后缝线滑脱,进而导致阴道顶端脱垂。4)通过阴道到达直肠侧腔,通过其解剖学特征到达黏膜下的松散空隙,可以有效降低出血率,若不慎到达主韧带周围,则可能导致静脉丛出血。
因本研究无法选取更多的样本,会导致研究数据可能存在一定偏差。同时在研究过程中,无法实现对所有患者进行长期随访,因而导致术后疗效观察不够全面,尤其是术后长期疗效无法判定等,这些问题均导致本研究存在一定的局限性,所以后续需要开展更多样本量和更长随访时间的确证研究。
综上,SSLF治疗POP的临床效果较为显著,不仅能有效缩短手术时间、术后住院时间,减少术中出血量,还可进一步改善患者盆底功能,且术后并发症发生率低。

