帕金森病伴冻结步态患者的运动功能和生活质量
葛颖, 赵沃娃, 张路, 舒璇, 李佳蔚, 刘颖
中国医学科学院北京协和医院康复医学科,北京市 100730
0 引言
帕金森病是一种神经退行性疾病,以运动症状为主,通常表现为静止性震颤、强直、运动迟缓和姿势异常[1]。2020 年,中国帕金森病患者已达362 万,而且患病人数不断上升,给公共卫生、家庭、社会和医疗支出带来沉重负担,对快速老龄化社会中的老年人护理和服务产生严重影响[2]。冻结步态是一种常见的致残性临床症状,通常发生在启步、行走或转身时,表现为步伐短暂、突然中止或步长明显缩短[3]。冻结步态可分为3 种表型:小步向前拖曳、原地震颤和完全不能活动[4]。帕金森病患者冻结步态发生率为38%,并且随病程和疾病严重程度变化[5]。年龄较大或病程较长、发病部位为下肢和病情严重的患者,更有可能经历冻结步态[6]。
Taximaimaiti等[7]分析了冻结步态对患者心理功能的影响。Zhang 等[8]分析了冻结步态患者的运动功能和非运动功能,但缺少详细客观的运动功能评估。本研究通过多维度主、客观康复评定方法,观察早中期有无冻结步态帕金森病患者的运动功能和生活质量,分析冻结步态对患者的影响。
1 资料与方法
1.1 一般资料
选取2021 年4 月至2022 年12 月北京协和医学院康复医学科门诊接诊的帕金森病患者。诊断符合2016版中国帕金森病诊断标准[9]。
纳入标准:①年龄60~80岁;②Hoehn-Yahr分期I~Ⅲ期;③知情同意并自愿参加本研究。
排除标准:①帕金森综合征;②并发其他严重神经系统疾病或运动系统疾病;③并发严重认知障碍或精神障碍;④并发严重视觉障碍或听觉障碍;⑤依从性较差。
剔除标准:无法配合完成康复功能评估。
最终纳入132 例受试者。根据是否并发冻结步态分为冻结步态组(n= 43)和非冻结步态组(n= 89)。两组间年龄无显著性差异(P> 0.05)。见表1。
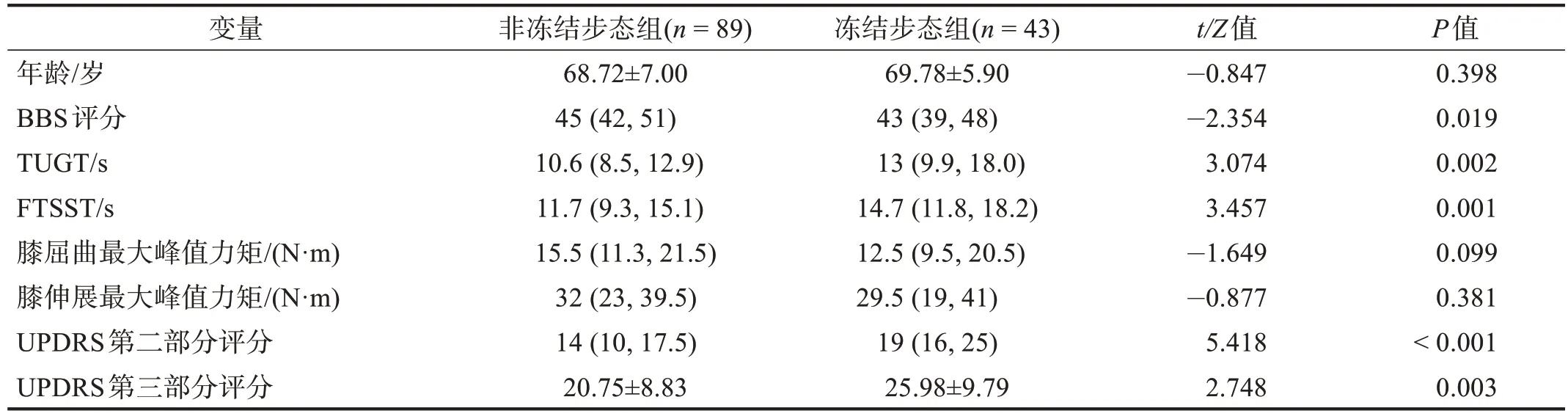
表1 两组年龄和运动功能比较Table 1 Comprison of age and motor function between two groups
本研究经北京协和医院伦理委员会审批通过(No.JS-2648),在国家医学研究登记备案信息系统备案(No.MR-11-22-023135),在中国临床试验中心注册(No.ChiCTR2300071648)。所有患者试验前均自愿签署知情同意书。
1.2 方法
本研究为横断面观察性研究。患者的基本信息在入组时收集。入组后,所有患者由经过统一培训的研究助理完成以下评估。
1.2.1 冻结步态问卷(Freezing of Gait Questionnaire,FOGQ)
由Giladi 等[10]研发的FOGQ 是患者自我报告型问卷,包括6 个问题,前2 个问题评估步态困难程度,后4 个问题评估冻结步态频率和持续时间。每个问题评分0~4 分,总分24 分。评分越高,冻结步态越严重。
FOGQ 中文版信度为0.823,效度为0.97,是评估中国帕金森病患者冻结步态严重程度可靠且有效的工具[11]。本研究根据问卷第3 个问题“当您行走中、转弯或起步时是否感觉脚黏在地板上”判断是否存在冻结步态。
1.2.2 Berg平衡量表(Berg Balance Scale, BBS)
BBS 评估帕金森病患者平衡功能的评定者间信度和重测信度分别为1.00 和0.99[12]。包括14 个项目,总分56 分。评分越高表示平衡功能越好[13]。其中,41~56 分为低跌倒风险,21~40 分为中跌倒风险,≤ 20 分为高跌倒风险。
1.2.3 计时起立行走试验(Timed "Up & Go" Test,TUGT)
受试者由坐位起立,步行3 m,转身并返回椅子坐下。测试者记录受试者背部离开椅背到再次坐下靠到椅背所用的时间,以及在完成测试过程中可能出现跌倒的危险性[14]。根据TUGT 完成时间判断跌倒风险:≤ 12 s跌倒风险低,> 12 s跌倒风险高。
1.2.4 五次起坐试验(Five Times Sit to Stand Test,FTSST)
FTSST 可用于评估患者下肢力量、平衡和姿势控制能力[15]。受试者双臂交叉抱于胸前,靠背端坐。从检查者语言提示开始计时,在受试者臀部第5 次站立后落于座位时停止。根据FTSST完成时间判断跌倒风险: < 10 s 跌倒风险低,> 10 s 或< 5 次起坐,跌倒风险高。
1.2.5 等速肌力测试
采用Isomove 等速肌力测试仪(意大利TECNOBODY公司)测量膝关节屈、伸肌群最大峰值力矩。受试者端坐位,髋、膝关节屈曲90°,安全带固定胸部和大腿以避免移位,阻力装置固定于测试腿内踝上方5.1 cm处[16]。左右下肢分别完成5次膝关节屈伸活动。
1.2.6 统一帕金森病评定量表(Unified Parkinson's Disease Rating Scale, UPDRS)
UPDRS 第二部分用于评估帕金森病患者的日常生活活动能力(activities of daily living, ADL),第三部分用于评估运动能力[17]。每个问题均分为5个等级:0为正常,1 为轻微,2 为轻度,3 为中度,4 为重度。总分越高,功能越差[18]。UPDRS 第二部分信度为0.90,效度为0.92;UPDRS 第三部分信度为0.93,效度为0.96;是目前广泛用于评估帕金森病严重程度有效且可靠的工具[19]。
1.2.7 39 项帕金森病生活质量问卷(Parkinson's Disease Questionaire-39, PDQ-39)
PDQ-39 包括8 个维度,分别为身体活动、ADL、精神健康、病耻感、社会支持、认知、交流和身体不适,共39 项,根据每个项目出现的频率评分。将8 个维度分标准化后得到帕金森病指数(Parkinson disease summary index, PDSI)。PDSI 越高,生活质量越差。PDQ-39 是一种经过充分验证且针对帕金森病的疾病特异性生活质量问卷,信度0.486~0.919,各项目内部效度均> 0.40[20]。
1.3 统计学分析
采用SPSS 25.0 进行统计学分析。计量资料服从正态分布,以(±s)表示,组间比较采用独立样本t检验;不服从正态分布,以M(QL,QU)表示,组间比较采用秩和检验。以年龄、性别为协变量,进行Spearman 相关和偏相关分析,确定帕金森病患者运动功能、生活质量与FOGQ 评分之间的相关性。显著性水平α= 0.05。
2 结果
冻结步态组UPDRS 第二部分、第三部分评分明显大于非冻结步态组(P< 0.01);BBS 评分小于非冻结步态组(P< 0.05);TUGT 和FTSST 所用时间明显长于非冻结步态组(P< 0.05)。两组膝屈伸最大峰值力矩无显著性差异(P> 0.05)。见表1。
冻结步态组PDQ-39身体活动、ADL、精神健康、社会支持、认知和交流6个维度分和PDSI均明显大于非冻结步态组(P< 0.01),病耻感和身体不适维度分无显著性差异(P> 0.05)。见表2。
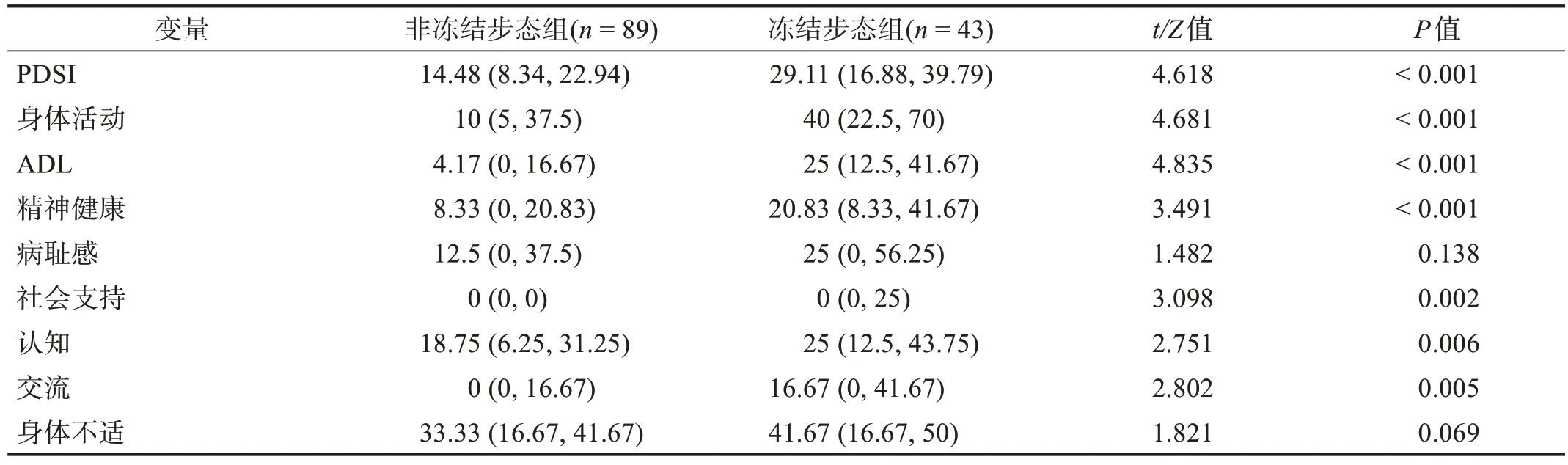
表2 两组PDSI及PDQ-39各维度分比较Table 2 Comprison of PDSI and the dimension scores of PDQ-39 between two groups
不控制协变量时,FOGQ评分与BBS、UPDRS第第二和第三部分以及PDSI 呈显著相关(P< 0.001);在控制性别和年龄后,以上相关性仍然存在(P< 0.001)。见表3。
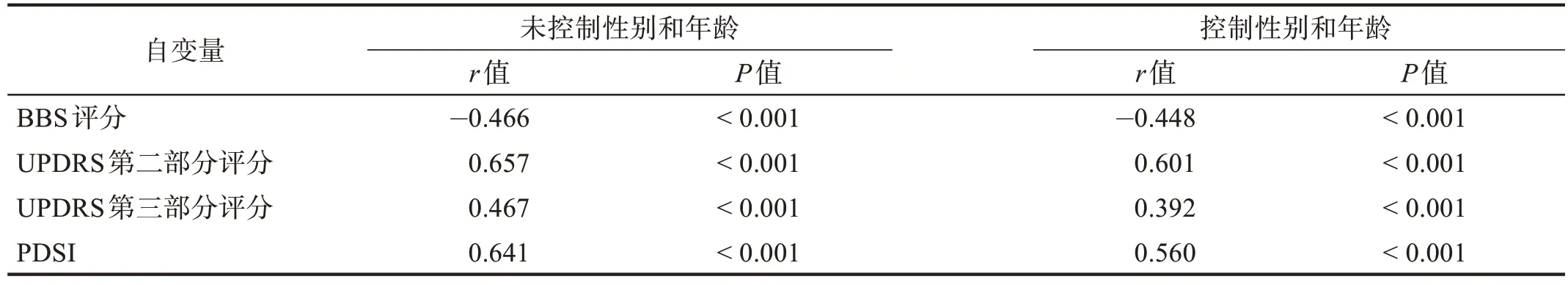
表3 FOGQ评分与运动功能和生活质量的相关性Table 3 Correlation of FOGQ score to motor function and qulity of life
3 讨论
冻结步态与多个脑区功能失调相关,但病理生理机制目前仍不明确[21]。影响冻结步态发生的因素很多,包括人口学因素、运动症状、非运动症状以及药物等,其中步态障碍、姿势异常、纹状体多巴胺转运蛋白摄取减少被认为是冻结步态的独立危险因素[22]。大脑深部电刺激和左旋多巴可部分改善冻结步态[23];康复训练是帕金森病疾病管理的重要部分,跨越障碍训练、跑步机训练、动作观察训练和常规物理治疗等能改善早中期帕金森病患者的冻结步态[24-25]。
本研究显示,冻结步态患者平衡能力下降,跌倒风险较高。Korkusuz 等[26]发现,冻结步态患者动态平衡较差,发生跌倒的风险增加。Lindholm 等[27]发现,有跌倒史的帕金森病患者并发冻结步态的比例显著高于无跌倒史的患者。Lopes 等[28]发现,有跌倒史的帕金森病患者冻结步态评分高。平衡功能下降是冻结步态的伴随症状还是影响因素目前仍不明确,但对存在冻结步态的帕金森病患者提供更多平衡训练,尤其是动态平衡训练可能是必要的。
本研究未发现两组患者膝关节屈伸肌肌力有明显差异。先前研究表明,与健康人相比,帕金森病患者膝关节屈、伸肌力较小[29];帕金森病患者下肢肌力降低会影响行走速度,增加跌倒风险[30]。冻结步态患者虽然没有更多肌力下降,但仍需要进行常规肌力训练。
本研究显示,冻结步态患者冻结步态严重程度与ADL和运动功能障碍相关,与先前的研究一致[26,31]。
与健康相关的生活质量越来越受到临床的关注,并成为帕金森病评估、治疗和疗效评定的测量指标[32]。本研究显示,冻结步态患者生活质量更差,且与冻结步态严重程度相关,与前人研究结果一致[33]。冻结步态经常导致跌倒以及患者对跌倒的恐惧,最终导致其功能独立性下降和生活质量下降[34]。此外,本研究还发现冻结步态患者认知和交流能力下降。有研究表明,冻结步态与认知功能减退特别是执行能力下降相关[34-35]。目前尚无法确定冻结步态与认知能力之间的因果关系。冻结步态与认知功能下降之间可能存在共同的神经病理学基础:前额叶皮质和脑桥核来源的乙酰胆碱与执行功能、注意力和冻结步态的发生有关[36]。行走训练中加入认知干预对改善冻结步态有效[37-38]。临床上应考虑同步评估认知状况并结合认知和运动干预来改善冻结步态。
本研究基于患者的主观报告以及研究人员的短期观察,可能无法准确反映帕金森病患者冻结步态的发生情况,未来可考虑使用可穿戴设备[39]等观察并记录冻结步态出现的频率、持续时间和严重程度等。PDQ-39 对患者认知能力的评价不够全面,未来可以使用蒙特利尔认知评估量表、简易智能精神状态检查[40]等认知评估量表进一步评估患者的认知情况,深入研究冻结步态患者认知与运动的相关关系。本研究为单中心研究,未来可以考虑建立多中心、大样本的队列,进一步探讨有冻结步态的帕金森病患者运动功能与生活质量的差异及相应的康复干预策略。
4 结论
伴有冻结步态的早中期帕金森病患者较无冻结步态的帕金森病患者平衡功能下降,跌倒风险增加;冻结步态可能与帕金森病患者的认知功能相关。
利益冲突声明:所有作者声明不存在利益冲突。

