脊髓圆锥弥散张量成像扫描在下尿路功能障碍中的应用
孙浩瑜, 高轶, 吴娟, 廖利民, 靖华芳, 张思雨, 李东, 韩春生
1.首都医科大学康复医学院,北京市 100068;2.中国康复研究中心北京博爱医院,北京市 100068;3.中国康复科学所,北京市 100068;4.北京市神经损伤与康复重点实验室,北京市 100068
0 引言
膀胱过度活动(overactive bladder, OAB)和膀胱活动低下(underactive bladder, UAB)是常见的下尿路功能障碍类型[1-2]。根据国际尿失禁学会的定义,OAB包括尿急伴或不伴急迫性尿失禁,常伴有尿频和夜尿。OAB的尿动力学特征是逼尿肌过度活动[3]。与OAB相反,UAB提示逼尿肌活动不足,其特征是排尿时间延长,有或没有膀胱排空不完全的感觉,通常伴有充盈感觉减少和尿流缓慢[4]。尽管现在已发现药物、骶神经调节和经膀胱腔内电刺激多种治疗和康复手段用于下尿路功能障碍[5],仍然有相当一部分患者难以自主可控地排尿,尤其是UAB 患者[6]。非创伤性脊髓病变引起的UAB和OAB发病原因也没有确切的评估方法,因此,许多UAB和OAB的发病原因尚未阐明。
弥散张量成像(diffusion tensor imaging, DTI)是一种磁共振成像技术(magnetic resonance imaging, MRI),是利用水分子沿着神经轴突的扩散布朗运动来估算轴突(白质)组织的解剖完整性[7-8]。DTI 纤维束造影在颅脑疾病中已被广泛研究,包括颅脑外伤[9]、肿瘤[10]、退行性病变[11-12]、侧索硬化症[13-14]、癫痫[15]和多发性硬化症[16-17]等。相比之下,DTI 在脊髓中的研究仍较少,目前多集中在脊髓损伤和椎间盘突出症等[18-20]。DTI作为一种能够预测神经走行和神经轴突完整性的无创评估方法[21],为脊髓病变的研究提供了一种新思路。
本研究对下尿路功能障碍患者(包括UAB和OAB)进行DTI 扫描,探索此类患者脊髓圆锥排尿中枢的DTI 信号是否与健康人存在差异,以寻找潜在的脊髓病变。
1 资料与方法
1.1 一般资料
2021 年5 月至2023 年4 月,从北京博爱医院神经泌尿科门诊病房招募下尿路功能障碍患者23 例(病例组),其中男性17例,女性6例,年龄15~69岁;从本院职工和患者家属中招募健康受试者8 例(对照组),其中男性6例,女性2例,年龄20~60岁。所有患者经过临床评估后入组。
纳入标准:①年龄> 14 岁;②盆底电生理检查存在神经传导异常。
排除标准:①存在脊髓肿瘤或脊髓圆锥以上中枢神经系统病变;②既往有盆腔或脊柱外伤或手术史;③不能行MRI及影像尿动力检查;④糖尿病;⑤因妊娠、肿瘤等不适宜或拒绝行检查。
本研究经中国康复研究中心医学伦理委员会批准(No.2020-127-2),所有受试者均已签署知情同意书。
1.2 研究设计
病例组入组后,评估盆底电生理检查和影像尿动力学结果,依据影像尿流动力学检查灌注期间是否存在逼尿肌异常收缩及膀胱收缩力指数(bladder contractility index, BCI)分为OAB 组和UAB 组。所有受试者行T10~L5脊髓MRI平扫+DTI序列扫描。
1.3 盆底电生理检查
检查于22~25 ℃室温下进行。皮质运动传导测定:电刺激皮质,球海绵体肌及肛门括约肌表面电极记录运动电位和潜伏期。阴部神经皮质感觉诱发电位:刺激阴茎/蒂背神经,皮质贴片电极记录动作电位和潜伏期。通过测量球海绵体反射评估骶反射弧的完整性。测量阴部神经运动传导和鞍区皮肤交感反应。最后,针电极记录肛门括约肌大力收缩时的肌电图。
1.4 影像尿动力检查
采用Triton 尿动力学分析仪(加拿大LABORIE 公司)测量尿动力学参数。根据国际尿控协会尿动力学规范标准[22]进行。受试者取截石位,采用经尿道三腔尿管充盈膀胱和记录压力。7F单腔测压管经直肠内测量腹压。检查前充分引流膀胱残余尿。37 ℃生理盐水+碘普罗胺注射液(20%)以10~30 mL/min 速度灌注并实时记录膀胱内压力,拍摄膀胱X 线片。灌注至膀胱容量后嘱患者排尿,记录压力-流量曲线,测量残余尿量,计算BCI。
Pdet,逼尿肌收缩压;Qmax,最大尿流率。若灌注期存在异常收缩,BCI ≥ 100,入OAB 组;不存在逼尿肌异常收缩,BCI < 100,入UAB组。
1.5 DTI扫描及数据处理
采用3.0 T MRI扫描仪(德国西门子公司),使用16通道相控阵表面线圈。受试者取仰卧位,扫描范围为T10~L5脊柱节段。DTI 采用扩散加权自旋回波单镜头回波平面成像(EPI)。轴向平面参数:TE 77 ms,TR 4 074 ms,FOV 160 mm×60 mm×140 mm,矩阵108×41×16 层,体素1.5 mm×1.48 mm×5 mm。b 值:0、1 000 s/mm2和2 000 s/mm2,32 个梯度方向,层间隔4 mm。
DTI 数 据 通 过MedINRIA 软 件(http://www-sop.inria.fr/asclepios/software/MedINRIA/)进行处理和分析。将DTI 序列和梯度数据导入MedINRIA,通过矢状面T1WI寻找脊髓圆锥位置,在DTI序列同步定位后,勾画感兴趣区(region of interest, ROI),计算ROI 内的各向异性分数(fractional anisotropy, FA)、表观弥散系数(apparent diffusion coefficient, ADC)和相对各项异性(relative anisotropy, RA)的平均值。步骤见图1。
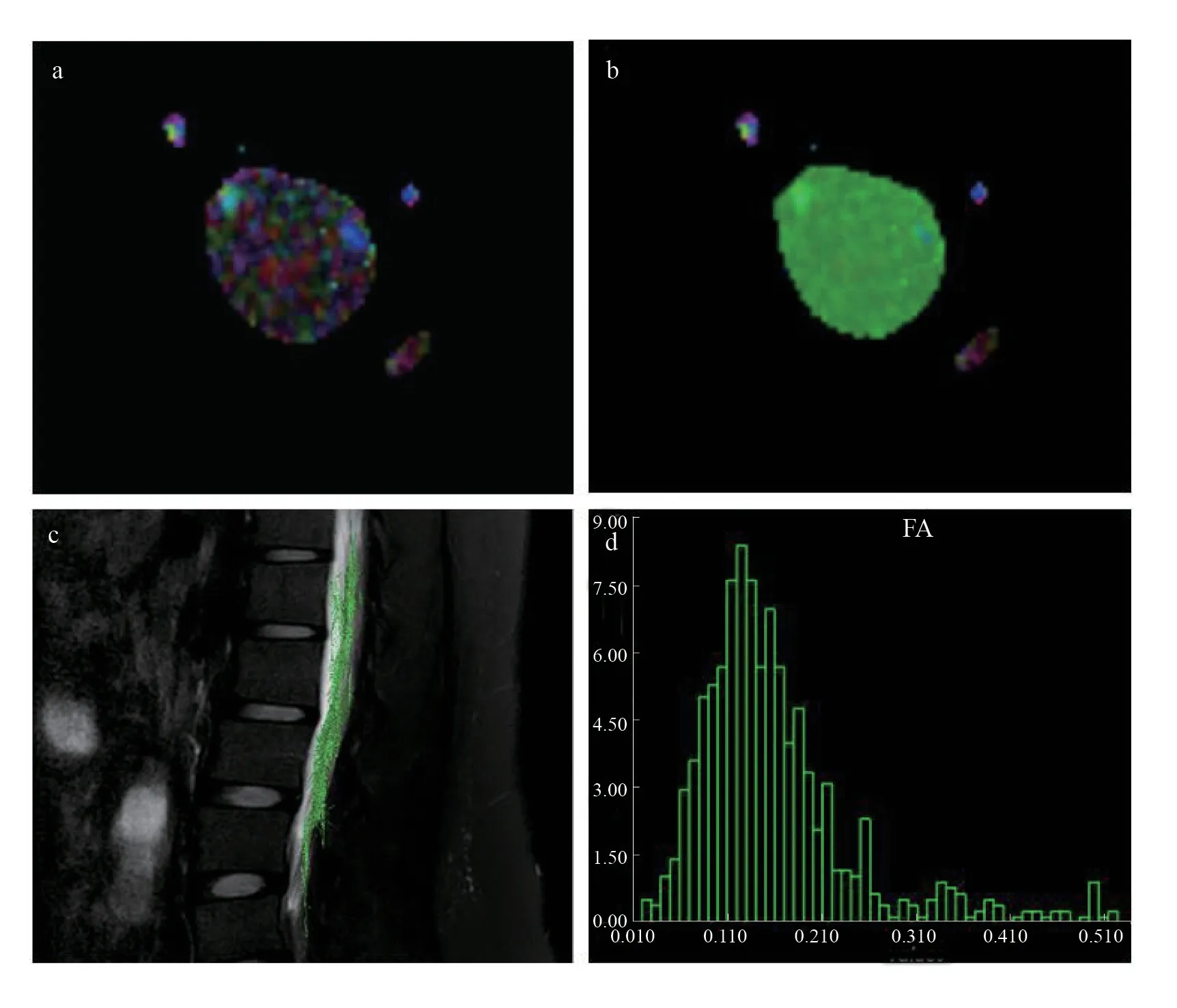
图1 DTI数据处理过程Figure 1 DTI data processing procedure
1.6 统计学分析
采用SPSS 27.0进行统计学分析,采用Fisher精确检验评估分类变量之间的差异。计量资料通过Kolmogorov-Smirnov 检验评估正态性,符合正态分布以(±s)表示,采用Studentt检验。绘图采用Graphpad Prism9软件。显著性水平α双侧= 0.05。
2 结果
通过影像尿动力检查将病例组分为UAB 组(n=12)和OAB组(n= 11)。
2.1 盆底电生理检查
病例组均存在盆底电生理检查结果异常。UAB组与OAB 组间骶反射弧神经传导有显著性差异(P<0.05),两组间其他指标比较无显著性差异(P> 0.05)。见表1。
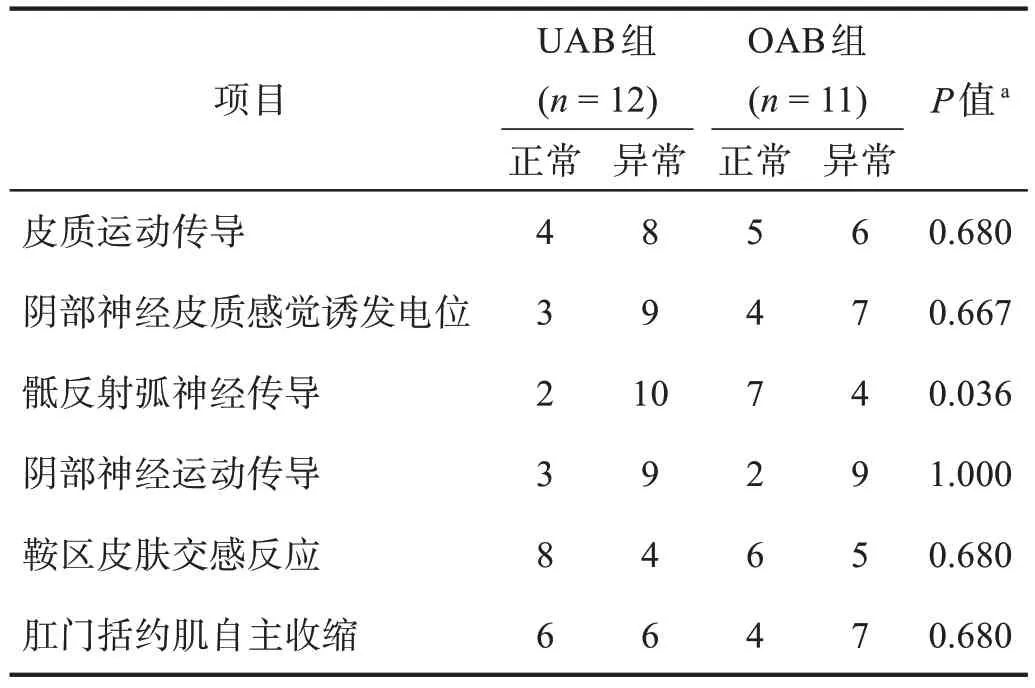
表1 UAB组和OAB组盆底电生理检查结果Table 1 Results of pelvic floor electrophysiological examination in UAB and OAB groups 单位:n
2.2 DTI
与对照组比较,病例组ADC 升高(P< 0.05),FA和RA 无显著性差异(P> 0.05);OAB 组FA、ADC 和RA均无显著性差异(P> 0.05);UAB组FA值明显降低(P< 0.01),ADC 值显著升高(P< 0.001),RA 无显著性差异(P> 0.05)。见表2。
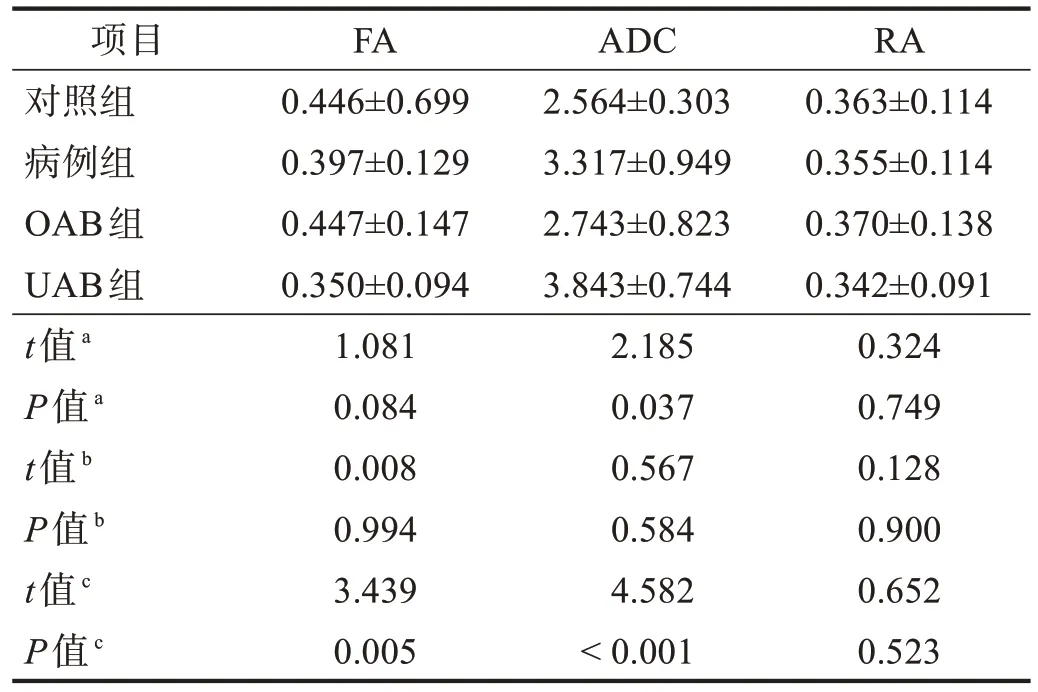
表2 各组DTI序列分析结果Table 2 Results of DTI sequence analysis among groups
3 讨论
下尿路神经支配的脊髓中枢主要分布在第2~4 节段骶髓侧角的副交感核和第1、2节段腰髓侧角的交感核[23-24]。其中支配下尿路的主要神经包括盆内脏神经和阴部神经,均起自脊髓圆锥的Onuf 核[25]。人类Onuf 核位于上骶髓节段S2~S3的腹角[26],与下尿路症状的发生具有较为紧密的联系[27-28]。因此,本研究选择脊髓圆锥中段位置进行DTI 扫描来探索相关信号的变化。
FA 是描述水分子在神经白质内扩散过程的各向异性程度的DTI参数。FA的大小被认为反映白质的纤维密度、轴突直径和髓鞘的完整性[29]。ADC 代表水分子弥散程度的大小,是成像体素内各个方向扩散强度的均值,水分子扩散越强,ADC 越大[30]。相比于常规MRI,ADC 和FA 对脊髓损伤的诊断更敏感[7,31]。本研究发现,与健康受试者相比,UAB 患者的FA 降低,ADC增加。提示脊髓圆锥的水分子扩散程度改变,神经可能存在损伤。
既往研究发现,下尿路功能障碍的常见脊髓病变包括脊髓栓系综合征、脊髓脊膜膨出、隐形骶裂和脊髓肿瘤等[32-33]。本组病例将脊髓肿瘤等原发于脊髓的占位性病变和脊髓外伤排除,入组患者中有5 例为脊髓栓系综合征或隐性骶裂伴脊髓栓系,其中4 例表现为UAB,1例为OAB。对于其他未发现明确病因的患者,我们认为,可能存在隐匿性脊髓栓系。隐匿性脊髓栓系早在30多年前就被报道,此类患者多表现为泌尿系统症状[34-36]。多项研究发现,对疑似隐匿性脊髓栓系的排尿功能障碍患者行终丝切除后,多数病例可获得排尿功能的改善和康复[37-38]。识别隐匿性脊髓栓系患者的主要方式仍然是病史、临床检查和尿动力学研究来描述尿功能障碍的病因[39-40]。临床过程中,我们发现对于早期下尿路功能障碍者存在病因不明、缺乏有效的检查方法,延误治疗等情况。因此,需要探索DTI 在脊髓病变中应用的可行性,期望为更多患者提供新的有效的检测手段,以提供更好的康复治疗方法。
目前,DTI 应用于脊髓病变的研究仍较少,本研究初步定量探索脊髓圆锥DTI 在下尿路功能障碍人群与健康受试者的差异。研究仍存在不足,首先是样本量较小,后续需要更大样本量的研究验证DTI 在脊髓病变中的应用可行性。其次,本研究只对比分析FA等相关参数,受限于缺乏技术标准和公认的正常标准,并未在神经示踪方面进一步研究。此外,DTI 应用于脊髓仍存在需要解决的技术问题,如脊髓体积较小,易受脑脊液和呼吸运动的影响等[41-42]。
4 结论
对于下尿路功能障碍患者,DTI 有助于寻找脊髓是否存在潜在的病变。FA 和ADC 是很有价值的脊髓圆锥损伤的诊断指标。
利益冲突声明:所有作者声明不存在利益冲突。

