感染性肉芽肿四例及皮肤镜表现分析
王安宁 宋雅欣 杨海琼
大连市皮肤病医院影像中心,辽宁大连,116021
临床资料患者1,女,66岁。7个月前被冻虾刺伤左手背部,当时被刺伤部位未见出血,未进行特殊处置。后左手背出现浸润性红斑并逐渐增大,红斑周围及左食指远端指间关节出现散在结节、破溃结痂伴疼痛。皮肤科查体:左手背一硬币大小暗红色浸润性斑块,左手背和左手食指远端指间关节散在黄豆大小的暗红色结节,表面可见黄白色鳞屑、黑褐色结痂,边界清楚(图1a)。皮肤镜检查示:红色背景,可见破溃结痂,白色瘢痕样结构,散在靶样毛囊角栓,破溃边缘黄白色鳞屑,周围点状血管(图1b、1c)。

1a:左手散在暗红色浸润性斑块、结节; 1b:红色背景下点状、线状及不规则血管结构(黑色圆圈)、白色瘢痕结构(箭头);1c:红色背景边缘可见角质堆积的角栓(红色圆圈)、鳞屑图1 患者1临床及皮肤镜表现
患者2,男,65岁。5个月前被虾爬子刺伤后左拇指出现浸润性红斑伴触痛,未特殊处置。后皮损逐渐增大、伴有触痛,曾于当地医院就诊,考虑皮肤感染,给予清创及外用百多邦、碘伏消炎效果不佳。皮肤科查体:左侧拇指远端指间关节部位浸润性红斑、质软(图2a)。皮肤镜检查示:红色背景,中央靶样毛囊角栓,周围线状、不规则血管结构,表面角化过度、鳞屑,白色瘢痕样条纹(图2b、2c)。真菌培养(-),结核T-SPOT(-),肺部CT示双肺无异常。

2a:左拇指浸润性红斑;2b:浸润后黄色无结构区(红色圆圈)、白色瘢痕样结构(黑色圆圈)、靶样角栓及周围线状、不规则血管结构(箭头所示);2c:未浸润图像图2 患者2临床及皮肤镜表现
患者3,女,53岁。1年前右手无名指被海鱼划伤,当时局部无疼痛等不适,未予诊治。后右手无名指出现浸润性红斑、触痛明显。皮肤科查体:右手无名指红色斑块,触痛(图3a)。皮肤镜检查示:粉红色背景,靶样毛囊角栓明显,周围可见点状血管,白色均质无结构区,白色鳞屑(图3b、3c)。

3a:右手无名指触痛性斑块;3b:可见粉色背景,角质堆积性角栓(箭头所示);3c:角栓、周围点状血管(箭头)、鳞屑(圆圈)图3 患者3临床及皮肤镜表现
患者4,男,76岁。2个月前被树枝扎伤,后左手食指出现丘疹、红斑,于外院诊断“湿疹”,予消炎药及派瑞松治疗,效果不佳,皮疹增大。皮肤科查体:左手食指边界清楚的红色斑块、鳞屑(图4a)。皮肤镜检查示:红色背景,橘黄色无结构区,靶样毛囊角栓,周围点状、线状血管,散在脓疱以及白色瘢痕样结构(图4b、4c)。于外院进行真菌培养(+)(图5)。
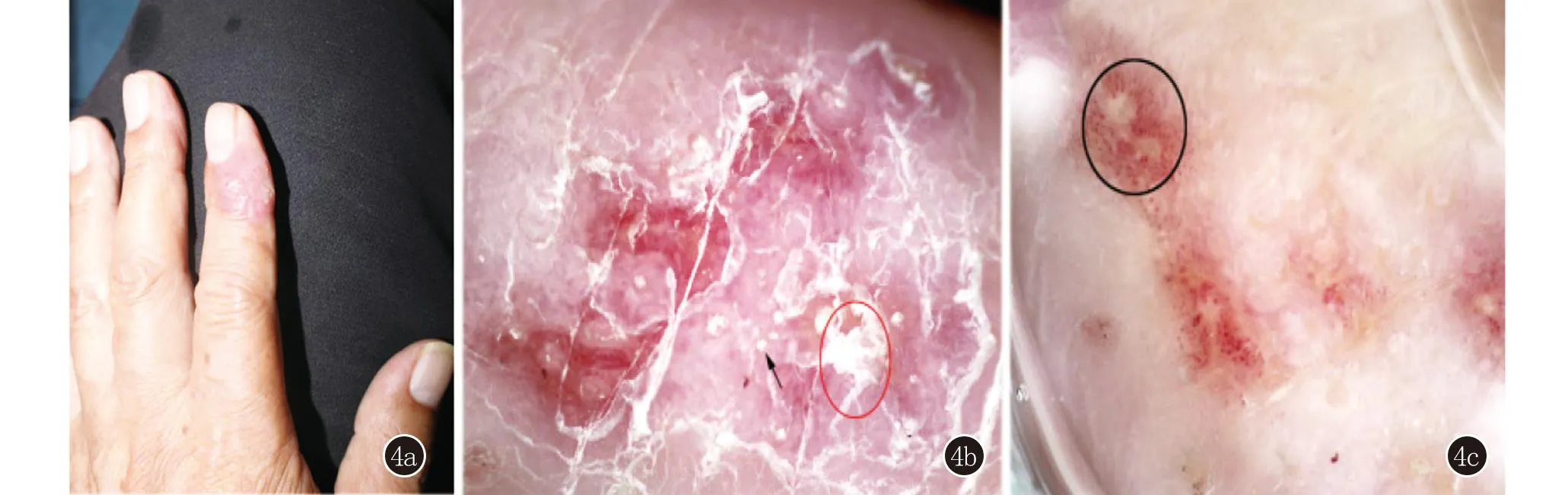
4a:左手示指出现丘疹、红斑;4b:可见靶样角栓、周围点状血管(箭头所示)、堆积鳞屑(红色圆圈);4c:浸润后可见白色无结构区周围围绕点状血管(黑色圆圈)图4 患者4临床及皮肤镜表现
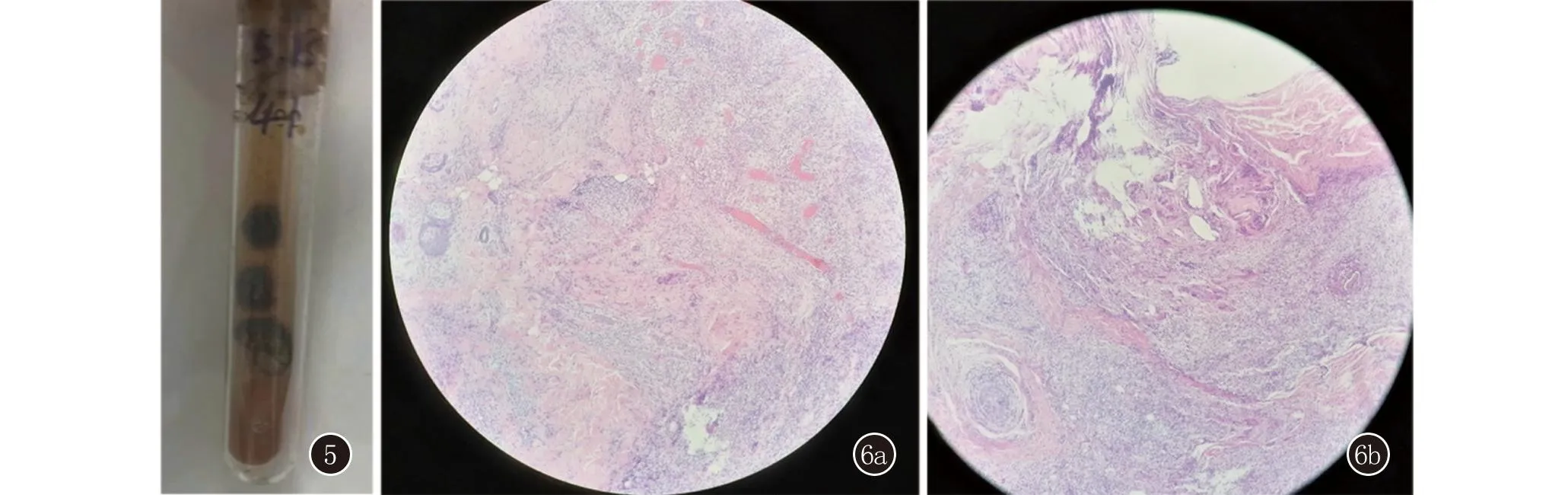
图5 患者4真菌培养可见黑色褶皱菌落 图6 表皮角化过度、棘层增厚;真皮内可见灶性上皮样肉芽肿形成以及各类炎细胞浸润,如淋巴细胞、浆细胞、中性粒细胞(HE,×100)
4例患者均行皮肤活检,皮损组织病理表现一致:表皮角化过度、棘层增厚;真皮内见灶性上皮样肉芽肿形成以及混合炎细胞浸润,如淋巴细胞、浆细胞、中性粒细胞等(图6)。
结合患者有明确外伤史、临床表现、组织病理及病原学检查结果,均诊断为感染性肉芽肿。前3例患者予利福平胶囊0.45 g/d顿服,克拉霉素片0.5 g/d顿服,期间每隔1个月定期复查血脂、肝肾功无异常,2~3个月后皮疹消退、溃疡愈合。患者4考虑孢子丝菌病,予伊曲康唑0.1 g/d,3个月后皮疹基本消退。上述患者至今未复发,现仍在随访中。
讨论感染性肉芽肿(infectious granuloma)是由生物病原体感染引起的肉芽肿,最常见的生物病原体有非典型分枝杆菌、真菌、结核分枝杆菌等,在临床中尤以游泳池肉芽肿(swimming pool granuloma)和孢子丝菌病(sporotrichosis)较为多见[1]。
该4例患者皮肤镜表现有如下共同特点:①红色背景,散在靶样毛囊角栓;②白色瘢痕样结构;③角栓周围环绕点状、线状、不规则血管结构;④角化过度的鳞屑。靶样毛囊角栓多见于播散性粟粒性狼疮、盘状红斑狼疮、日光性角化,但感染性肉芽肿的靶样毛囊角栓具有特征性,其散在分布在白色瘢痕样条纹上,表面较多角质堆积,考虑可能与肉芽组织增生导致毛囊受压、堵塞有关,周围环绕线状、点状、不规则血管结构[2]。其中,瘢痕样结构与感染部位受到生物病原体感染后中性粒细胞、淋巴细胞、巨噬细胞及其演化的细胞局限性浸润形成肉芽肿组织相关,这与皮肤组织病理表现相对应。相关研究表明,不同形态的血管可能与炎症因子刺激血管表皮生长因子表达多少有关,其通过提高血管通透性、刺激血管生成进而促进肉芽组织的生长[3]。患者4的孢子丝菌病发生在肢端,与面部孢子丝菌病的皮肤镜表现相比,均有散在脓疱、瘢痕结构及靶样角栓,不同之处为患者4主要以毛囊角栓及其上角化过度的鳞屑为主,未见明显鲜红色背景及丰富的线状分支状血管结构,考虑这可能与面部丰富的毛细血管有关,毛细血管过度充盈使肉芽组织快速生长、向外播散的速度增快[4]。
由于感染性肉芽肿生物病原体种类较多以及病原学检测存在“假阴性”可能,使临床医生在药物选择、治疗上有一定难度。尽管组织病理对感染性肉芽肿的诊断具有重要价值,但皮肤镜具有无创及减轻患者经济负担的优势,同时可以多点位观察皮疹,有助于组织病理术前的定位选择,在诊断感染性肉芽肿疾病具有一定潜力。但国内外关于感染性肉芽肿皮肤镜表现的相关报道较少,因此,仍需更多临床案例加以验证。

