清胰汤治疗重症急性胰腺炎临床研究*
李渊,杨慧琴,吴康盛
1.永丰县人民医院,江西 永丰 331500; 2.永丰县中医院,江西 永丰 331500
重症胰腺炎是由于多种原因导致胰腺组织出血、坏死,使腹腔内有大量炎症毒素液渗出,出现全身代谢功能紊乱,表现为肺、肾、心、脑等多脏器功能衰竭,继发局部及全身感染,最终导致死亡。重症胰腺炎是急性胰腺炎的重症表现,主要原因包括胆道疾病、高脂血症、酒精、特发性急性胰腺炎等[1-2]。除了临床基础治疗外,丙氨酰谷氨酰胺常被应用于重症急性胰腺炎患者的肠外营养支持,该药物可在体内分解为谷氨酰胺和丙氨酸,能够使患者肠外营养剂补充更加全面。重症急性胰腺炎的病机为邪阻气滞、湿热蕴结,或肝郁气滞、肝胆湿热,或胃肠热结、肠道传导失司,腑气不通,不通则痛[3-4]。许多临床工作者以通里攻下、清热利湿解毒为治疗原则。笔者采用自拟清胰汤治疗重症急性胰腺炎,观察其对患者胃动素及胃泌素水平的影响,现报道如下。
1 资料与方法
1.1 一般资料选取2021年10月至2022年10月永丰县人民医院收治的66例重症急性胰腺炎患者为研究对象,根据数字随机表法分为常规组和试验组,每组各33例。常规组男17例,女16例;年龄37~82(45.61±3.72)岁;病程0.5~32(12.21±0.31) h;血清淀粉酶(483.34±39.76) U·L-1。试验组男18例,女15例;年龄35~81(46.76±3.51)岁;病程0.3~30(13.09±0.56) h;血清淀粉酶(483.46±41.22) U·L-1。两组患者一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 诊断标准
1.2.1 西医诊断标准符合《中国急性胰腺炎诊治指南(2019年,沈阳)》[5]的诊断标准,同时伴有器官功能衰竭,如呼吸衰竭、胰性脑病、肝功能衰竭、肾功能衰竭等,持续>48 h,即称为重症急性胰腺炎。
1.2.2 中医诊断标准符合《急性胰腺炎中医诊疗专家共识意见(2017)》[6]中腑实热结证的辨证标准。
1.3 病例纳入标准存在腹痛持续不缓解、腹胀逐渐加重、出现低血压休克、呼吸困难等体征;经实验室检验符合重症急性胰腺炎标准;智力、认知、听力正常;对本次研究无禁忌证。
1.4 病例排除标准合并其他器质性疾病;合并严重免疫系统疾病;具备沟通障碍,依从性低,无法配合治疗。
1.5 治疗方法两组患者均给予纠正水电解质紊乱、抗感染、禁食等对症治疗。常规组给予丙氨酰谷氨酰胺治疗,将丙氨酰谷氨酰胺(武汉大安制药有限公司,批号:国药准字H2010303)20 g稀释于 500 mL 体积分数5%葡萄糖注射液(湖北科伦药业有限公司,批号:国药准字H42021188)混合均匀后静脉滴注,每日1次;注射用醋酸奥曲肽(辽宁诺维诺制药股份有限公司,批号:国药准字H20080393),静脉滴注,每次 0.4 mg,每次隔 8 h。
试验组在常规组治疗的基础上给予清胰汤治疗,药物组成:柴胡、黄芩、川楝子、郁金、延胡索各15 g,生大黄6 g,红藤、金银花、蒲公英、白芍各 30 g,甘草10 g。大便干结者加番泻叶、芒硝各 10 g;恶心呕吐者加竹茹30g,半夏、旋覆花各15 g;腹胀甚者加大腹皮15 g,木香、厚朴各10 g;发热重者加野菊花、紫花地丁各20 g,大青叶15 g;小便黄少者加车前子15 g,赤小豆、茯苓皮各20 g;湿热重者加金钱草20 g,黄柏、栀子各15 g。水煎鼻饲,每日1剂,早晚各服1次。两组均治疗7 d。
1.6 观察指标
1.6.1 症状体征缓解情况记录两组患者腹胀缓解时间、首次排气时间、肠鸣音恢复时间、自主排便时间、首次下床时间及住院时间。
1.6.2 中医证候积分对两组患者治疗前后腹痛、恶心呕吐、烦躁、大便秘结等中医证候进行评分,每项0~10分,分数与症状呈正比。
1.6.3 血清胃动素、胃泌素、血淀粉酶、内毒素水平分别采用动态浊度法、放射免疫法检测血清胃动素、胃泌素、血淀粉酶、内毒素水平,操作时严格按照仪器或试剂盒说明书进行。
1.6.4 炎性指标采用酶联免疫吸附试验法检测两组患者治疗前后白细胞介素-6(interleukin-6,IL-6)、肿瘤坏死因子-α(tumor necrosis factor-α,TNF-α)水平。
1.6.5 肠黏膜功能采用空腹口服甘露醇和乳果糖的方法测定肠黏膜通透性,采用双抗体夹心法检测二胺氧化酶、D-乳酸水平。

2 结果
2.1 两组重症急性胰腺炎患者症状体征缓解情况比较试验组各项症状体征缓解时间短于常规组(P<0.05),见表1。

表1 两组重症急性胰腺炎患者症状体征缓解情况比较
2.2 两组重症急性胰腺炎患者治疗前后中医证候积分比较两组患者治疗后腹痛、恶心呕吐、烦躁、大便秘结等中医证候积分低于本组治疗前,且治疗后试验组低于常规组(P<0.05),见表2。

表2 两组重症急性胰腺炎患者治疗前后中医证候积分比较 分)
2.3 两组重症急性胰腺炎患者治疗前后血清相关因子水平两组患者治疗后血清胃动素水平高于本组治疗前,胃泌素、血淀粉酶、内毒素等低于本组治疗前,且治疗后组间比较,差异具有统计学意义(P<0.05),见表3。

表3 两组重症急性胰腺炎患者治疗前后血清相关因子水平
2.4 两组重症急性胰腺炎患者治疗前后炎性指标比较两组患者治疗后IL-6、TNF-α低于本组治疗前,且治疗后试验组低于常规组(P<0.05),见表4。
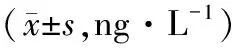
表4 两组重症急性胰腺炎患者治疗前后炎性指标比较
2.5 两组重症急性胰腺炎患者治疗前后肠黏膜功能比较两组患者治疗后各项肠黏膜功能指标低于本组治疗前,且试验组治疗后低于常规组(P<0.05),见表5。

表5 两组重症急性胰腺炎患者治疗前后肠黏膜功能比较
3 讨论
重症急性胰腺炎是临床常见的急危重病,具体病因是胆结石及胆道感染导致胆总管梗阻,使胰管排出胰液受阻,胰液积聚,胰管内压增高,引起外分泌腺的腺泡细胞内钙离子水平升高,使胰管内酶原被进一步激活[7-9]。消化酶活性在进入小肠之前即被高度激发,造成胰腺自身组织消化[10]。消化酶与坏死组织液又可通过血循环及淋巴管途径输送到全身,引起全身脏器损害,产生多种并发症,甚至可能致死。除了基础治疗外,临床主要将丙氨酰谷氨酰胺作为肠外营养制剂,用于接受肠外营养患者,为其提供谷氨酰胺,更好地进行营养支持[11-13]。
中医认为,重症急性胰腺炎属“腹痛”“癥瘕”等范畴,表现为肝郁气滞、脾胃湿热蕴结为主的实热或湿热瘀结,主要是由于饮食或情绪原因使肝胆脾胃功能失调、肝失条达、升降失和,从而导致湿热蕴结于中焦,中焦气机不畅,继而气滞血瘀、邪热壅塞[14-16]。中医对重症急性胰腺炎的治疗方案是以控制症状、改善胰腺功能和治疗并发症为重点,强调以个体化治疗[17-18]。清胰汤为笔者自拟方剂,具有疏肝理气、清热解毒、通里攻下的功效,临床主要用于治疗急性胰腺炎和慢性胰腺炎。方中柴胡解表退热、疏肝解郁;黄芩清热燥湿、泻火解毒;川楝子行气止痛、燥湿杀虫;郁金活血止痛、行气解郁;延胡索活血行气、镇静止痛;生大黄凉血止血、逐瘀通经;红藤促进消化、收敛止泻;金银花清热解毒、消炎退肿;蒲公英清热解毒、利尿消肿;白芍柔肝止痛、平肝抑阳;甘草益气补脾、缓急止痛[19-21]。
胃动素为直链多肽,可作用于消化道平滑肌上的胃动素受体,导致平滑肌收缩加强,加速胃排空和缩短食物在小肠内停留时间,增加食管括约肌压力,使胆囊收缩[22]。胃泌素是属于胃肠道激素,可以刺激消化液分泌,帮助胃内食物的消化,同时可以作为疾病的诊断指标[23-24]。血淀粉酶是血清中的淀粉酶主要类型,属于糖苷链水解酶,主要来源于胰腺等,另外近端十二指肠、肺、子宫、泌乳期的乳腺等器官也有少量分泌[25-27]。淀粉酶对食物中多糖化合物的消化有重要作用,测定血清淀粉酶活性主要用于急性胰腺炎的诊断。内毒素位于细胞壁的最外层,覆盖于细胞壁的黏肽上,通过测定人血浆中的内毒素可对重症急性胰腺炎所引起的炎症进行辅助诊断[28-29]。故本次选取上述指标观察清胰汤对重症急性胰腺炎患者治疗效果。本研究结果显示,治疗后,试验组体征缓解情况各项指标均优于常规组(P<0.05)。两组患者治疗后中医证候积分低于本组治疗前,且试验组低于常规组(P<0.05)。治疗后,两组患者血清相关因子水平相较于治疗前显著改善,且试验组改善程度优于常规组(P<0.05)。治疗后,两组炎性指标低于本组治疗前,且试验组低于常规组(P<0.05)。治疗后,两组肠黏膜功能较治疗前显著改善,且试验组改善程度优于常规组(P<0.05)。结果证实,相较于丙氨酰谷氨酰胺治疗,清胰汤治疗重症急性胰腺炎患者效果更好,且能够改善患者临床指标,缩短康复时间,改善预后。清胰汤方中柴胡所含柴胡皂苷具有极强的促酶分泌作用;黄芩所含黄芩苷、黄芩素具有解热、抗炎和抗过敏作用;川楝子所含川楝素对真菌、白念珠菌、新玉隐球菌、铁锈色小芽孢菌、金黄色葡萄球菌均有抑制作用;郁金所含对-甲苯基-甲基羟甲基姜黄素,具有抑菌、抗病毒、抗炎等作用;延胡索含有的延胡索甲素具有镇痛作用,延胡索乙素阻滞纹状体、前额皮层等脑区D2受体后,通过纹状体、伏膈核-弓状核-PAG通路加强脑干下行痛觉调制系统;生大黄含多种生物活性成分,能促进胰液分泌和抑制胰酶活性;红藤大血藤含大黄素能够改善微循环,提高自身免疫能力;金银花索安绿原酸、异绿原酸对部分细菌和病毒有一定抑制作用;蒲公英含有蒲公英固醇、蒲公英素、蒲公英苦素等化学成分,对金黄色葡萄球菌、溶血性链球菌、卡他球菌都有较强的抑制作用;白芍含有的苷类和酚类物质都是天然的抗炎成分,能消除人体的多种炎症;甘草所含黄酮、三萜皂苷具有增强免疫系统作用,可以提高机体抵抗力。
综上,清胰汤治疗重症急性胰腺炎,可缩短症状体征缓解时间,有效改善患者胃动素及胃泌素水平,保护肠黏膜功能,降低炎性因子水平。

