螺旋CT三维重组技术在踝关节骨折诊断中的应用价值分析
孙宝滨 北京市朝阳区双桥医院 (北京 100121)
内容提要: 目的:探析螺旋CT三维重建技术在踝关节骨折诊断中的应用效果。方法:选取2020年1月~2022年12月本院收治的106例踝关节骨折患者为观察对象,所有患者均采取X射线检查与螺旋CT三维重建检查,分析检查结果。结果:旋后-内收型、旋后-外旋型、旋前-外展型、旋前-外旋型、垂直压缩型和总符合率方面,X射线检查分别是54.55%、65.38%、50.00%、72.22%、63.64%、60.38%,CT检查分别是96.97%、92.31%、100.00%、100.00%、100.00%、97.16%,CT检查比X射线检查高(P<0.05);106例患者踝关节损伤总计150处,内踝骨折46处,后踝骨折44处,外踝骨折60处。内踝骨折、后踝骨折、外踝骨折和总检出率方面,X射线检查分别是65.22%、68.18%、91.67%、76.67%,CT检查分别是100.00%、93.18%、93.33%、95.33%,CT检查比X射线检查高(P<0.05)。结论:螺旋CT三维重建技术在踝关节骨折诊断中应用价值较高,不仅能够反映踝关节骨折类型,同时可以清楚地显示骨折部位。
踝关节骨折是下肢最常见的一种骨折,术前准确诊断对其临床治疗和术后康复至关重要[1]。X射线和计算机体层成像(Computed Tomography,CT)都是目前临床上最常用的影像手段,但踝关节骨折的生物力学结构、解剖结构和骨折类型都比较复杂,常伴有关节腔结构破坏、骨折移位、关节面塌陷和裂缝性骨折等,且因骨折处的空间结构比较狭窄,与传统的X射线影像容易重叠,因此难以对骨折的种类和伤情进行准确的判断。多排螺旋CT三维扫描能够精确地显示出骨折线的走向、关节腔和关节面的细节,还能清楚地显示出细微的解剖结构、周围软组织的出血和肿胀等,具有很好的空间立体感,可以方便地观察到骨折的整个过程[2]。多层螺旋CT的三维成像技术在骨折的诊断中得到了广泛的应用,并获得了较好的结果。基于此,本文选择踝关节骨折患者为研究对象,探讨螺旋CT三维重建技术的应用效果,详情如下。
1.资料与方法
1.1 临床资料
选取2020 年1 月~2022 年12 月本院接收的106 例踝关节骨折患者,其中男56例,女50例;年龄20~65岁,平均(42.26±3.26)岁;经医院医学伦理委员会批准,且自愿签署研究同意书。
纳入标准:①新发单踝关节骨折;②意识清楚,且临床资料完整;③理解、认知、表达能力正常。排除标准:①非外伤导致的踝关节骨折;②合并开放性骨折;③存在踝关节先天畸形、恶性肿瘤;④合并血液系统疾病、免疫系统疾病;⑤多发骨折、病理性骨折等;⑥具有踝关节手术史;⑦中途选择退出。
1.2 方法
1.2.1 X射线片检查
检查仪器为DR-联影uGR780i,根据手术要求选择正侧体位,按照检查要求对电压进行调整,一般为58~62kV,管电流与焦距分别设置为160mA与110cm,曝光量为6mAs,最后取得踝关节正侧位X射线片。
1.2.2 螺旋CT三维重建
通过佳能80排Aquilion PRIME TSX—303A CT机进行检查,参数设置如下:电流为200mA,电压为120kV,矩阵设为512×512;重组间隔0.625~0.9mm,层厚为0.9mm,螺距为0.984。检查时,选择仰卧体位,扫描包括骨折面上下>2.0cm的位置,最长由胫骨1/3下段到足底为止。然后将向上传到工作站等,采取重建和分析。首先,在表面重建技术的辅助下进行二维容积图像重建,形成三维结构;采用三维拓扑分割法分离关节内各个结构,通过容积漫游透视进一步显示踝关节骨折碎片等。通过表面阴影显示自带切除程序将对影响观察的部位切除,比如距骨影像、胫骨影像等,图像工作站中X轴、Y轴及Z轴转动,从不同角度观察,最后获得平面直观立体图。
由放射科医生对图像进行分析及判断,最终获得诊断结果。
1.3 观察指标
观察X射线与CT检查诊断结果。
1.4 统计学分析
本次研究数据的处理均应用统计学软件SPSS 20.0。计数数据采用n、%表示,采用χ2检验,P<0.05表示差异有显著性意义。
2.结果
2.1 两种检查方法诊断符合率对比
CT检查诊断符合率比X射线检查高,对比有统计学意义(P<0.05),见表1。

表1.两种检查方法诊断符合率对比(n/%)
2.2 两种检查方法踝关节损伤诊断结果对比
106例患者踝关节损伤总计150处,内踝骨折46处,后踝骨折44处,外踝骨折60处;CT检查踝关节损伤检出率较X射线检查高,对比有统计学意义(P<0.05),见表2。
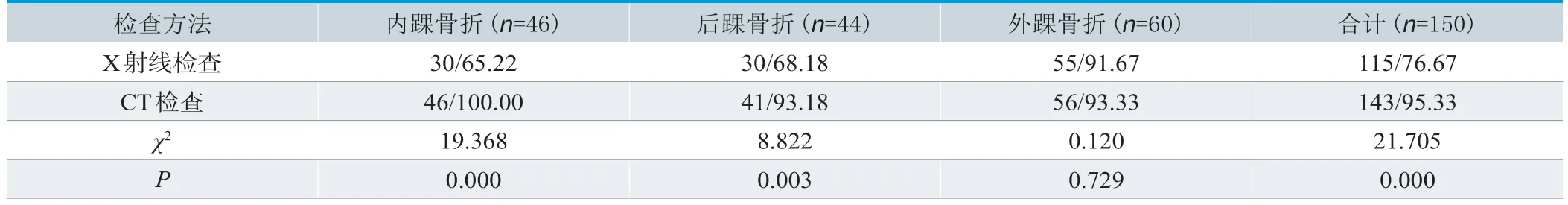
表2.两种检查方法踝关节损伤诊断结果对比(n/%)
3.讨论
踝关节由胫腓骨下端和距骨组成,所以在临床上,它被称作距骨小腿关节,它是滑车关节的一种,也是人体中最重要的一种承重屈曲关节,它的解剖结构和力学机制都非常复杂。因为它的关节腔比较薄,而且彼此之间存在着非常密切的接触,因此,外侧韧带表现为菲薄及分散等,但是内侧韧带分布相对宽厚,且集中,周围软组织相对薄弱[3]。在外力暴击下,或者剧烈运动后,很可能损伤踝关节,有些甚至引起骨折或者脱臼。从暴力的方向、作用的强度以及受伤时足部的部位等方面来分析,可以将踝关节骨折细分为多种类型,患者的主要症状是踝部疼痛、肿胀和活动受限,有的患者还会出现皮下淤血等症状,如果治疗不及时,则会影响正常行走,有些甚至引起其他病症,比如骨折愈合、关节炎等,影响工作的正常开展,降低其生活质量等。针对踝关节骨折患者而言,临床上主要根据患者具体病症实施相应的治疗,并结合外固定方法,有助于骨折断端移位等发生率降低。根据X射线片影像及骨折分型,采用手术复位,术后再用石膏固定6~8周,取下石膏后可自由活动,逐渐增加重量。
目前依据Lauge-Hansen分类,可将踝骨骨折分为旋后-外旋型,旋后-内收型,旋前-外展型,旋前-外旋型和纵向压迫型5种,以旋后-外旋型最多。对踝关节骨折进行早期诊断,可以帮助医生对骨折的严重程度和软组织的损伤状况作出正确的判断,进而对患者的康复起到积极的指导作用。对于踝关节骨折患者,通常会对踝关节的正侧位进行X射线摄影,但是因为关节是三维的,因此出现的平面图像可能会有一些重叠或者没有显著的分离[4]。而一般的X射线摄影很难对骨折的位置、成角、分离和骨折断端形态等特点作出综合的判断,从而导致漏诊和误诊,给影像科医生和临床医生带来了很大的困难,也会导致后续的治疗延迟。在临床上,磁共振成像(Magnetic Resonance Imaging,MRI)和CT都是比较常见的一种辅助检查手段,MRI在软组织对比和韧带损伤检查方面的效率要比CT高得多,但是MRI检查价格相对昂贵,且存在许多禁忌证,从空间分辨率方面来看与CT检查存在明显差异,进而限制了MRI检查的应用范围。尽管常规CT检查在轻微骨裂纹显示中优势明显,但是横向扫描存在一定不足,针对水平向的骨折,常规CT显示难度较大,且无法从不同位置的同一个角度反映骨折形态等,缺乏立体感,进而影响了临床治疗方案的制定。近年来,随着医学技术水平的提升,CT三维重建技术逐渐被应用于临床中,该方法有效结合了最大密度投影、多平面重组和表面遮盖等技术,能够将踝关节骨骼等清楚地显示出来,同时可用于判断踝关节骨骼与周围组织结构的关系。其中多平面重组能够从多个方向碎骨片、骨折、骨折脱位和关节面偏移情况等显示出来[5]。多平面重组能够将微小和隐匿性骨折等显示出来,为判断碎骨片和骨折移位情况等显示出来。踝关节固定术后检查过程中,该方法能够将金属内固定器放置情况等清楚地显示出来,因多平面重组为二维图像,在立体感方面存在一定不足,并不能将踝关节整体情况等反映出来。表面阴影显示重建图像立体感更为明显,且可以将踝关节外形及外观等显示出来,为骨科医师疾病的治疗和诊断提供参考,清楚地显示解剖部位和形态等,从而制定相应的治疗方案[6]。
本研究结果显示,旋后-内收型,纵向压缩型,旋后-外旋型,旋前-外旋型,旋前-外展型的CT影像与X射线影像的一致性较高,说明CT影像对踝部骨折的诊断具有显著的优势[7]。螺旋CT平扫能够清楚地显示骨折移位程度、骨折线、骨折范围、关节面等,但是在水平横行骨折诊断中存在一定不足,成像立体感欠缺,CT三维成像技能能够从多角度、多方位观察,将骨折为重的骨折位置的骨折片数量、关节面受损情况、骨折移位情况等直观、准确地反映出来,为临床医师判定骨折情况提供参考,正确诊断复杂骨折,弥补X射线检查漏诊的不足,及时调整治疗方案[8]。虽然螺旋CT三维重建技术在鉴别诊断踝关节骨折类型中准确率较高,但是由于旋后-内收型、旋前-外旋型部位等具有一定的特殊性,临床检查时,很容易受到因素影响,导致检查漏诊的出现,所以临床检查时,应结合患者实际情况、临床症状等综合判定,及时掌握患者病情严重程度等。结果表明,CT检查中,内踝骨折、后踝骨折、外踝骨折以及整体的检出率要高于X射线检查[9]。多排螺旋CT临床应用期间,利用三维重建技术可为踝关节疾病的诊治提供参考,根据轴位图像对胫腓间隙仔细观察,能够及早发现软组织损伤,判断是否存在积液等,促进检出率的提高,从而更好地诊治疾病。同常规X射线片检查比较,多排螺旋CT三维重建技术能够从不同角度获得立体化成像,清晰地显示骨折断端、类型和关节脱位等,与真实解剖情况接近等,可防止图像重叠等,对病变位置的显示有利,为内固定治疗及手术入路等提供帮助[10]。
综上所述,螺旋CT三维重建技术可明显提高踝关节骨折诊断准确率,清楚地显示骨折损伤情况及部位等,为疾病的诊治提供数据参考。

