改良Aldrete 量表和DPART 在全身麻醉术后复苏病人中的应用效果比较
邵振莉,吴中义,王宜庭,马千里
江苏大学附属医院,江苏 212001
全身麻醉手术后病人的麻醉后复苏是一个连续的过程,可划分为早、中、晚3 个阶段[1]。其中,早期阶段主要在麻醉复苏室(PACU)内进行,是麻醉术后并发症的高发时期,若此期缺少对病人的持续监测与评估,则可能因漏诊或延误诊断导致严重不良事件(serious adverse events, SAEs)的发生,增加非计划转入重症监护室(ICU)的概率[2]。研究表明,在病人本身麻醉复苏的早期阶段麻醉护士应用出室评估工具对病人评估,不仅能减少麻醉手术后相关并发症和不良事件的发生,还可以客观、准确地判断病人出室时机,对保证全身麻醉病人的术后安全具有重要意义[3-4]。本研究旨在将团队前期汉化的麻醉后监测治疗室转出准备度评估量表(Discerning Post Anesthesia Readiness for Transition Tool,DPART)[5]应用于临床,并与临床广泛应用的改良Aldrete 量表[6]比较,探讨两种量表对全身麻醉术后病人复苏效果的影响,现将结果报道如下。
1 对象与方法
1.1 研究对象
以全身麻醉术后入PACU 接受治疗的病人为研究对象,按手术日期先后顺序分为改良Aldrete 组和DPART 组。纳入标准:全身麻醉未拔出气管导管转入PACU; 美国麻醉医生协会(ASA)分级为Ⅰ~Ⅲ级;病人自愿参与并签署知情同意书。排除标准:因病情变化需重新手术或死亡;术中等待病理检查结果;有呼吸、循环系统疾病;行为、认知障碍。脱落标准:病人自行退出;资料记录不全。
1.2 干预方法
1.2.1 改良Aldrete 组
1)手术结束后,采用转运推床转运病人至 PACU进行早期恢复。2)病人进入PACU 后,麻醉护士常规连接呼吸机、床旁监护仪监测病人生命体征,根据病人疾病调节呼吸机参数,与术中麻醉医师和手术室巡回护士据转运单、交接单完成交接,同时记录病人入室时间。3)在病人恢复过程中,严格掌握拔出气管插管指征,遵医嘱给予新斯的明、阿托品拮抗肌松残余,定时监测记录生命体征,根据病情需要给予气管插管护理、呼吸机管理、引流管护理、疼痛管理、复温治疗等。由12 名PACU 护士运用改良Aldrete 量表对病人进行出室评估,每隔30 min 评估1 次。4)根据评估结果,及时汇报PACU 值班医生并遵医嘱采取相应的护理措施,如病人出室前发现病人血氧饱和度较低,需要吸氧维持时,及时告知值班医生,判断是否存在肌松药残余,并遵医嘱给予相对应的药物。当得分≥9 分时,指导病人转出PACU。严格遵循出室标准,汇报值班麻醉医师,决策病人转出PACU。
1.2.2 DPART 组
DPART 组在改良Aldrete 组的基础上,由上述12名PACU 护士运用中文版DPART 每隔30 min 对病人进行出室评估,根据评估的结果,遵医嘱采取相应的护理措施,如病人出室前出现恶心呕吐,可汇报医生遵医嘱给予止吐药物,并观察止吐效果。当满足条目1~3时,指导病人转出至ICU;满足条目1~12 时,指导病人转出至普通病房;满足条目1~14 时,指导日间手术病人转出至日间手术病房。严格遵循出室标准,汇报值班麻醉医师,决策病人转出PACU。
1.3 研究工具
1.3.1 一般资料调查表
包括性别、年龄、ASA 分级等个人相关资料,麻醉方式、手术类别、手术性质、手术时长等术中相关资料。
1.3.2 中文版DPART
中文版DPART 是本研究团队前期基于Whitley等[7]的研究,经过翻译、跨文化调适、信效度检验等步骤,汉化形成的用于评估全身麻醉术后病人转出PACU 的出室评估工具。中文版DPART 的Cronbach's α 系数为0.756,累计方差贡献率达60.963%,共14 个条目,评估内容包括气道管理、心肺指标、手术并发症、呼吸、循环、保护性气道反射、失血量、术后补液量、体温、血氧、疼痛、恶心呕吐和意识等13 个方面(血氧2 个条目)。满足条目1~3 时,即得分为3 分,指导病人转出至ICU;满足条目1~12 时,即得分为12 分,指导病人转出至普通病房;满足条目1~14 时,即得分为14 分,指导日间手术病人转出至日间手术病房。
1.3.3 改良Aldrete 量表
改良Aldrete 量表是由Aldrete 等研发,是目前广泛认可并作为PACU 出室评估工具[8]。量表共有5 个条目,包括活动、呼吸、循环、意识、动脉血氧饱和度。条目的得分为0~2 分,当总分≥9 分时,指导病人转出PACU。
1.3.4 修订版量表可行性和实用性调查问卷
2017 年,国 内 学 者 黄 小 知[9]在Walter 等[10-11]研 究 的基础上,设计用于评估量表的可行性和实用性分析的调查问卷——修订版量表可行性和实用性调查问卷。该问卷共有10 个条目,包括6 个可行性评价条目和4个临床实用性评价条目。各条目计1~5 分。得分越高,表明量表的可行性和实用性越好。
1.4 观察指标
1)PACU 停留时间(length of stay,LOS):病人转入PACU 至病人转出时间。资料来源于麻醉恢复记录单。2)病人出室时疼痛评分:运用视觉模拟评分量表(Visual Analogue Scale,VAS)评估病人。VAS 为一条10 cm 的直线,直线的一端表示“完全无痛”,另一端表示“疼痛到极点”。3)病人出室时镇静躁动得分及苏醒期躁动发生率:运用镇静-躁动量表[12]评估病人。量表得分1~7 分,将病人的状态划分为不能唤醒、非常镇静、镇静、安静合作、躁动、非常躁动、危险躁动;当病人得分>4 分时定义为苏醒期躁动。计算公式为躁动发生率=苏醒期躁动例数/总例数×100%。4)病人出室时恶心呕吐评分:运用术后恶心呕吐(PONV)影响量表[13]评估病人,包括恶心和呕吐两个方面。通过病人自我评定恶心对机体功能的影响,将恶心程度量化为完全没有(0 分)、有时(1 分)、经常或大部分时间(2分)和所有时间(3 分);通过记录病人呕吐的次数,将呕吐程度量化为1 次(1 分)、2 次(2 分)和3 次或以上(3分)。将恶心程度评分和呕吐程度评分相加,得到病人出室时恶心呕吐评分。5)量表的可行性和实用性调查:均于应用改良Aldrete 量表、中文版DPART 结束后,邀请麻醉护士填写修订版量表可行性和实用性调查问卷。
1.5 统计学方法
采用SPSS 24.0 统计软件进行数据分析。定性资料采用频数、百分比(%)描述,组间比较采用χ2检验。服从正态分布的定量资料采用均数±标准差(x±s)描述,组间比较采用t检验;不服从正态分布的定量资料采用中位数和四分位数[M(P25,P75)]描述,组间比较采用 Mann-Whitney 秩和检验。以P<0.05 为差异有统计学意义。
2 结果
2.1 两组病人一般资料比较
2022 年3 月—4 月,共筛选符合纳入与排除标准病人230 例,其中11 例病人苏醒后拒绝或无法参与研究被排除,5 例因资料收集不全被剔除,最终共获得有效样本214 例。改良Aldrete 组105 例,其中3 例转出至ICU(在PACU 停留时间过长或麻醉医师认为需转入ICU 进行进一步监护),91 例转出至普通病房,11 例转入日间病房并于次日上午出院。DPART 组109 例,其中2 例转出至ICU,93 例转出至普通病房,14 例转出至日间手术病房并于次日上午出院。病人一般资料比较见表1。
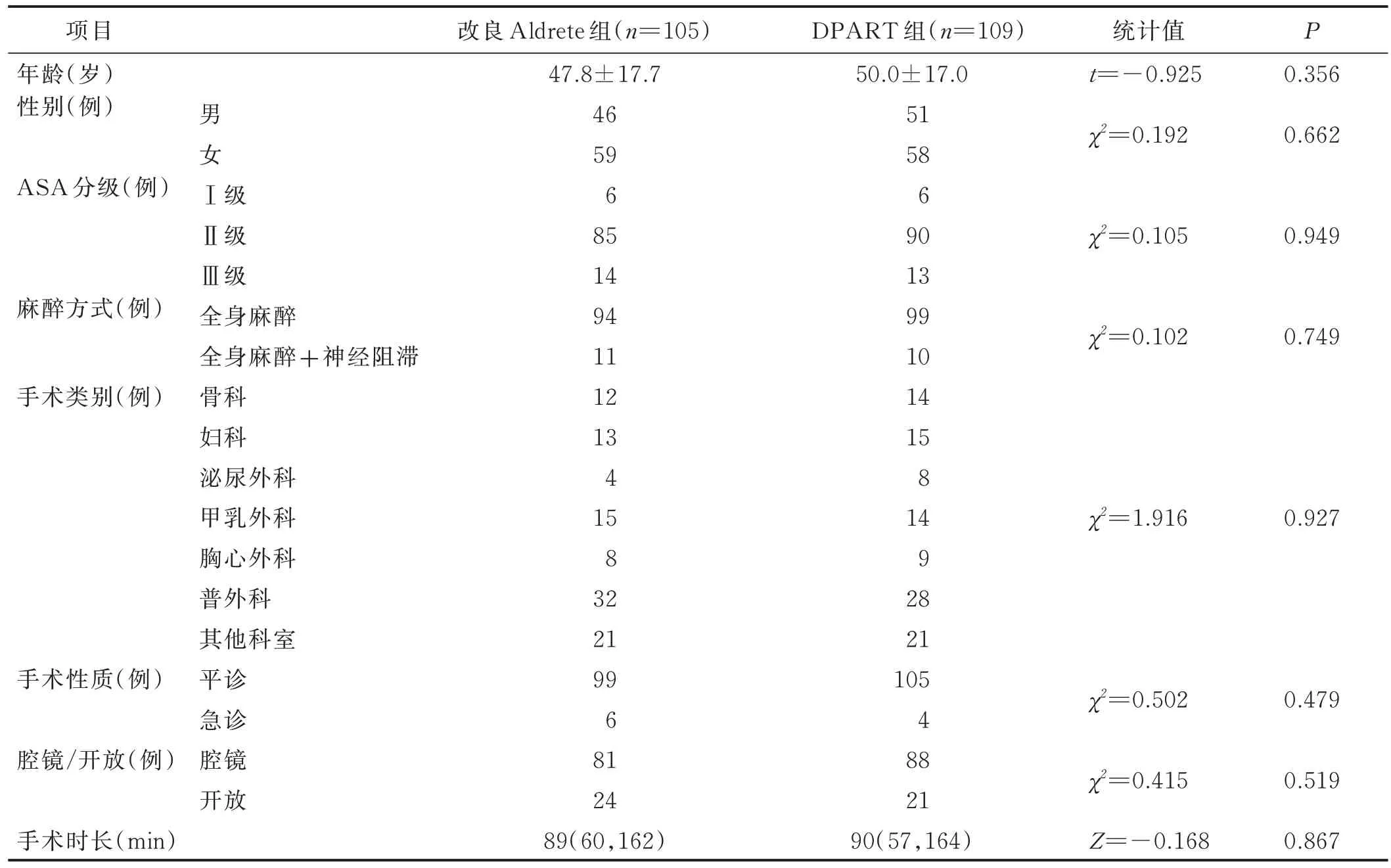
表1 两组病人一般资料比较
2.2 两组病人PACU 停留时间和疼痛、恶心呕吐评分比较
改良Aldrete 组PACU 停留时间短于DPART 组,但VAS 评分(0~4 分)和恶心呕吐评分(0~3 分)低于DPART 组(0~5 分和0~4 分),差异均有统计学意义(P<0.05)。见表2。
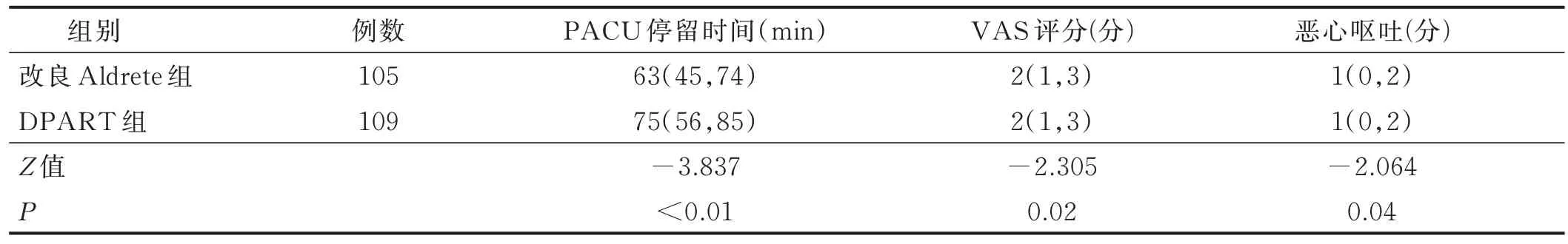
表2 两组病人PACU 停留时间和疼痛、恶心呕吐评分比较[M(P25,P75)]
2.3 两组病人出室镇静躁动得分及躁动发生率比较 (见表3)

表3 两组病人出室镇静躁动得分及苏醒期躁动发生率比较 单位:例(%)
2.4 护士对两种量表的可行性和实用性评价比较 (见表4)
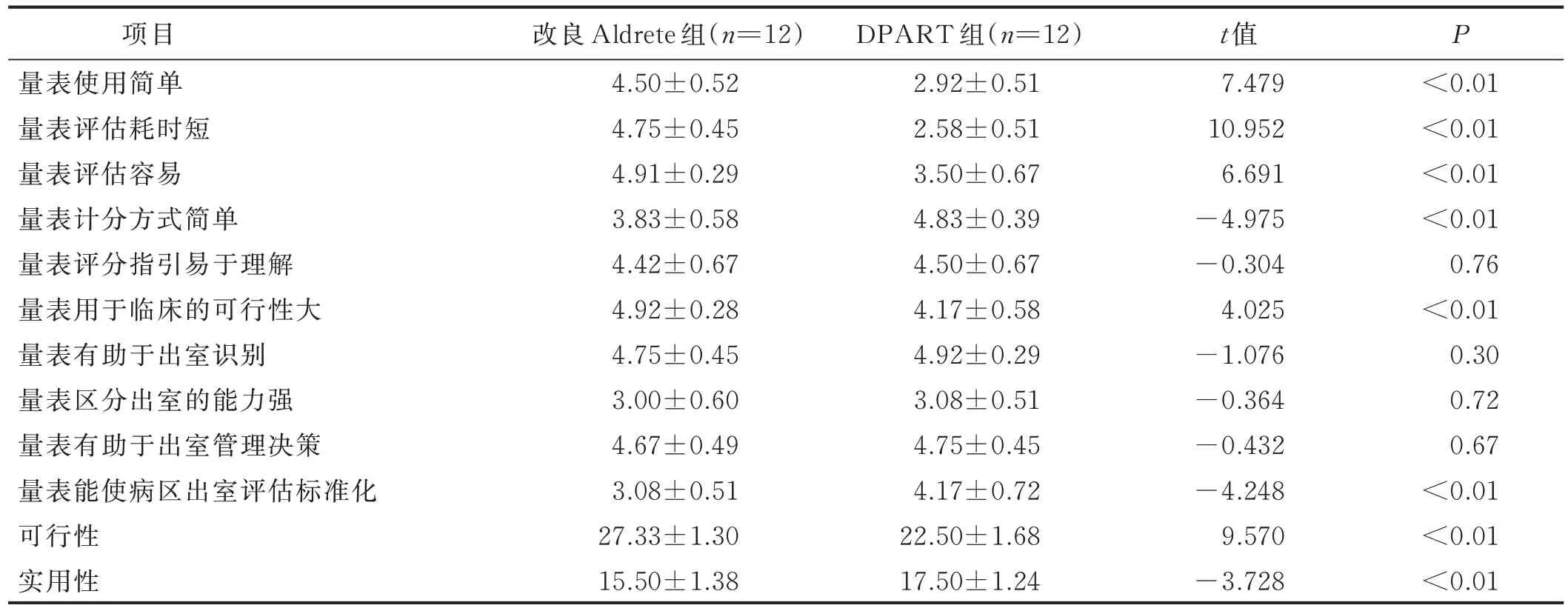
表4 护士对两种量表的可行性和实用性评价比较(x±s) 单位:分
3 讨论
3.1 中文版DPART 对PACU 停留时间的影响
研究结果显示,DPART 组PACU 平均停留时长长于改良Aldrete 组,这可能与中文版DPART 评估的指标更多有关。改良Aldrete 量表是目前国内PACU内常用的出室评估量表[8],由活动、呼吸、循环、意识、动脉血氧饱和度5 个部分构成,但缺少对疼痛、恶心呕吐等指标的评估。中文版DPART 相比改良Aldrete量表,增加对体温、补液、疼痛、恶心呕吐等指标的评估,大量研究证实术后恶心呕吐、术后疼痛及低体温等是PACU 内常见的临床问题,这些均会导致病人出现相关并发症,增加医疗费用,降低满意度,导致转出延迟[14-16]。本研究结果表明,DPART 组的出室疼痛评分及恶心呕吐得分低于改良Aldrete 组,差异有统计学意义,运用中文版DPART 能及时发现病人存在问题,通过针对性护理管理,可以避免或减轻术后并发症带来的危害。虽然增加了观察指标,延长病人在PACU 内停留时间,但是能更好地满足病人对舒适度的需求及保障病人安全,有利于病人术后病情的快速恢复,这与陈罡等[17-18]的研究结果一致。
3.2 中文版DPART 对病人出室时镇静躁动得分及苏醒期躁动发生率的影响
苏醒期躁动会导致术后病人心率和血压的波动,增加创面渗血率,延缓术后切口愈合[19],不利于病人术后恢复。目前,关于苏醒期躁动的发生机制尚不清楚。而研究表明,疼痛与术后躁动有一定的相关性,手术所致急性疼痛的积极处理是预防病人苏醒期躁动的一大要素[20]。本研究结果显示,DPART 组较改良Aldrete组苏醒期躁动发生率有一定的降低,这可能与DPART 组术后疼痛控制较好有关。但两组病人出室镇静躁动得分及苏醒期躁动发生率差异无统计学意义(P>0.05),这可能原因是引起躁动的因素较多[21],需要从多角度考虑苏醒期躁动发生的原因,建议从病因学开始,不断探索苏醒期躁动的危险因素,积极采取预防和治疗措施,进一步提高围术期麻醉护理质量。
3.3 中文版DPART 的可行性和实用性
PACU 护士面对病人瞬息万变的病情和繁重的转运交接任务,评估工具的实用性和可行性是重要关注点。本研究结果显示,改良Aldrete组在可行性维度的多个条目均取得较高的满意度。在这可能与改良Aldrete量表条目数少、评估内容简单有关。在实用性结果的评估中,DPART 组满意度高于改良Aldrete 组。部分护士反馈:“中文版DPART 评估的条目比较多,比较耗时”,也有部分护士反馈:“中文版DPART 的条目虽然比较多,但是在使用时能发现病人的阳性症状,对于术后并发症的识别及安全转出病人很有帮助”。DPART 组与改良Aldrete 组相比,增加对病人主观指标的评估,让病人由被动提出转变为护士主动询问。在早期发现并发症的同时,积极采取相应护理管理措施,这可能是中文版DPART 实用性较好的重要原因。
4 小结
本研究在江苏省某三级甲等医院以全身麻醉术后病人为研究对象,以改良Aldrete 量表为对照,探索中文版DPART 的临床应用效果。在研究设计阶段,本研究选用改良Aldrete 量表而非选用Steward 出室评分的原因如下:1)改良Aldrete 量表为我科评价PACU 病人出室的标准量表,临床可行性好;2)劳贤邦等[18]的研究结果表明,与Steward 出室评分相比,应用改良Aldrete量表病人的出室时血氧饱和度、平均动脉压平稳、并发症更少。基于临床可行性和病人安全角度考虑,最终未选用Steward 出室评分。后续在保证病人安全的基础上,应将Steward 出室评分纳入研究中,比较3 种量表的可行性和安全性。本研究邀请麻醉护士参与中文版DPART 的可行性和实用性评价,由于各医院的培训模式及医护人员的资质有所差异,也许会造成评估结果之间的差异。除此之外,本研究仅在1 所三级甲等医院的PACU 开展研究,研究病例数有限,有一定的局限性。后续应进一步扩大样本量、开展多中心研究,进一步探讨中文版DPART 的可行性。

