HPV检测联合TCT检查在宫颈上皮内瘤变诊断中的应用价值
陈丽娜 张惠菊 谢春红
宫颈上皮内瘤变(cervical intraepithelial neoplasia,CIN)是指宫颈上皮细胞发生异常增生和变异,但尚未转变为宫颈癌的早期病变。CIN 通常由人乳头瘤病毒(human papillomavirus,HPV)感染引起,尤其是高危型HPV,性行为活跃的女性更容易感染HPV,由于CIN 患者存在较高的癌变风险,因此定期进行宫颈筛查和HPV 疫苗接种对于预防CIN 的发生较为重要[1]。CIN 通常分为3 个不同程度的病变,即CIN Ⅲ级、CIN Ⅱ级、CIN Ⅰ级,代表了上皮细胞异常程度的递增。对于CIN Ⅰ级,可能自然消退而无需干预,仅需定期进行宫颈细胞学检查或宫颈活检等来监测病情;对于CIN Ⅱ级和CIN Ⅲ级,一般需要通过手术或局部破坏治疗来切除或销毁异常的宫颈组织[2]。因此,早期诊治CIN 病变具有重要的意义。HPV 检测是通过检测HPV 感染来判断女性是否存在宫颈上皮细胞发生异常的风险,可以在早期发现HPV 感染,尤其是高危型HPV 感染,从而提供预防宫颈癌和CIN 的机会[3]。液基薄层细胞学(thinprep cytologic test,TCT)检查是通过对宫颈细胞进行显微镜下的检查来评估细胞的形态学变化,可以发现宫颈上皮细胞的异常变化,如CIN、宫颈癌细胞等。这种检查也可以同时进行HPV 检测,以提高CIN 的诊断准确性[4]。通常情况下,HPV 检测和TCT检查结合可以提供更全面的评估和诊断。
1 资料与方法
1.1 一般资料
选择2021年1—12月在厦门医学院附属第二医院检验科进行CIN 筛查的416 例女性,均进行过HPV 检测与TCT 检查。纳入标准:(1)疑似CIN。(2)出现阴道出血、白带异常等异常症状。(3)有性生活史。(4)月经结束后3 ~7 d。(5)患者均知情同意。(6)无恶性肿瘤。排除标准:(1)全身性感染。(2)子宫、宫颈手术史。(3)检查前3 d 内性生活或外阴清洗、阴道用药。(4)严重肾脏功能损伤。(5)合并阴道炎症或其他妇科疾病。(6)精神类疾病。其中150 例经宫颈组织病理学诊断确诊为CIN,年龄22 ~67 岁,平均(41.36±5.51)岁;身体质量指数18.3 ~26.8 kg/m2,平均(21.87±0.79)kg/m2;孕次1 ~5 次,平均(2.36±0.28)次;产次0 ~3 次,平均(1.68±0.25)次。266 例非CIN,年龄23 ~68 岁,平均(41.77±5.62)岁;身体质量指数18.5 ~26.0 kg/m2,平均(21.69±0.84)kg/m2;孕次1 ~5 次,平均(2.34±0.31)次;产次0 ~3 次,平均(1.73±0.21)次。本研究获厦门医学院附属第二医院医学伦理委员会批准[伦审2020(53)号]。
1.2 方法
(1)样本的收集与存储。采用一次性HPV 取样器(麦瑞科林,95000L)和TCT 取样器(深圳康安达,11001 型),在子宫颈部位进行顺时针旋转,以便从宫颈外口与宫颈管内收集到脱落细胞。收集完毕后,将脱落的细胞妥当地放入HPV 取样管和TCT 储存液瓶中进行保存。
(2)HPV 检测。以聚合酶链反应(polymerase chain reaction,PCR)体外扩增及DNA 反向点杂交相结合技术检测HPV 分型,仪器选用杭州BIOER 科技有限公司生产的Line Gene 9660 荧光定量PCR 仪,试剂采用广东凯普生物科技股份公司的HPV 分型检测试剂盒,可检出24 种高危型及低危型HPV 感染,具体操作步骤依据试剂盒的说明书开展。在HPV31、HPV33、HPV35、HPV39、HPV45、HPV51、HPV52、HPV56、HPV58、HPV59、HPV66、HPV68 等高危HPV 型别当中,至少发现1 种即可判定为阳性,否则认定为阴性。
(3)TCT 检查。取得TCT 的保存液瓶,同时搜集宫颈的脱落细胞。然后,以半径8 cm 和速度1 200 r/min 进行5 min的离心操作。离心后,抛弃上方的液体。借助一体化制片染色设备(湖北德立森科技)进行处理,最后做成直径2 cm的细胞涂片薄层。涂片制作完毕后,进行封片和显微镜检查。所有流程均按照伯塞斯达系统的宫颈细胞学评定进行。对宫颈鳞状上皮内疾病进行等级划分,各个级别包括:①有鳞状上皮癌的情况。②存在比较严重的鳞状上皮内疾病。③存在非常规鳞状细胞,但不能排除有严重鳞状上皮内疾病的可能。④低级别的鳞状上皮内疾病存在。⑤存在无明确解释的非典型鳞状细胞。⑥有上皮内疾病或恶性疾病的情况。把有上皮内疾病或恶性疾病的情况义为阴性,而把其他的所有疾病定义为阳性。
(4)病理学检查。采用电子阴道镜和活检钳,按照规定的3、6、9、12 点四处取样,这只针对正常状况下的检测;若存在异常,则在异常区域进行更多的取样。取得的样本立即放入含有10%甲醛的液体中以固定,再交由病理科进行深入检查。根据病理学的诊断标准,宫颈病可以分为5 种类型:①宫颈癌(含有鳞癌、腺癌)。②CIN Ⅲ级。③CIN Ⅱ级。④CIN Ⅰ级。⑤正常或炎症。在这些诊断中,如果结果显示为正常或炎症,则结果为阴性;而其他所有的诊断结果均视作阳性。
1.3 观察指标
(1)进行HPV 检测、TCT 检查,以宫颈组织病理学诊断为“金标准”,分别计算HPV 检测、TCT 检查及两者联合用于临床诊断CIN 的结果与宫颈组织病理学诊断结果的一致性Kappa 值。(2)计算HPV 检测、TCT 检查及两者联合用于临床诊断CIN 的敏感度、特异度、准确度、阳性预测值、阴性预测值,并比较3 种诊断方式的诊断效能。
1.4 统计学处理
采用SPSS 22.0 统计学软件进行数据处理。计量资料以(±s)表示,组间比较采用独立样本均数t检验;计数资料以n(%)表示,采用χ2检验。用Kappa 值检验HPV检测联合TCT 检查与宫颈组织病理学诊断结果的一致性。检验水准α=0.05。
2 结果
2.1 HPV 检测、TCT 检查结果
宫颈组织病理学诊断结果显示,进行CIN 筛查的416例女性中150 例确诊为CIN,266 例为阴性。HPV 检测、TCT 检查及两者联合诊断结果见表1。联合诊断结果与宫颈组织病理学诊断结果的Kappa 值为0.877,高于HPV 检测与宫颈组织病理学诊断结果的Kappa 值0.749,也高于TCT检查与宫颈组织病理学诊断结果的Kappa 值0.694。
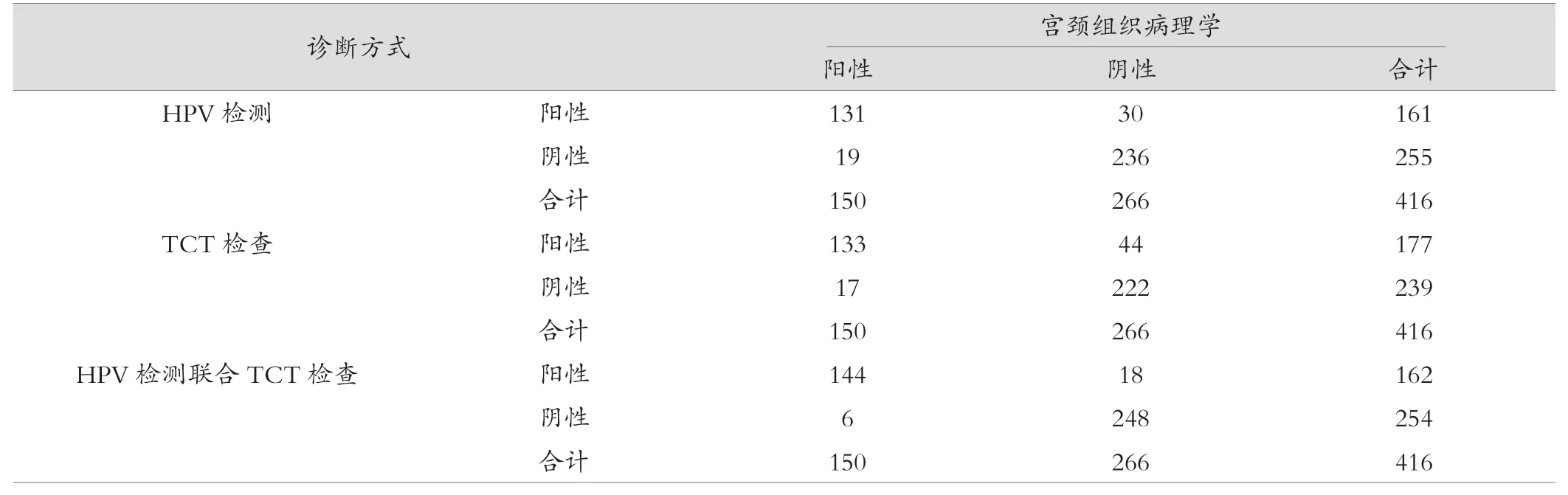
表1 HPV 检测、TCT 检查结果(例)
2.2 HPV 检测、TCT 检查及联合诊断的诊断效能
HPV 检测、TCT 检查联合诊断宫颈癌的敏感度、特异度、准确度、阳性预测值、阴性预测值均高于HPV 检测、TCT检查,差异有统计学意义(P<0.05)。见表2。
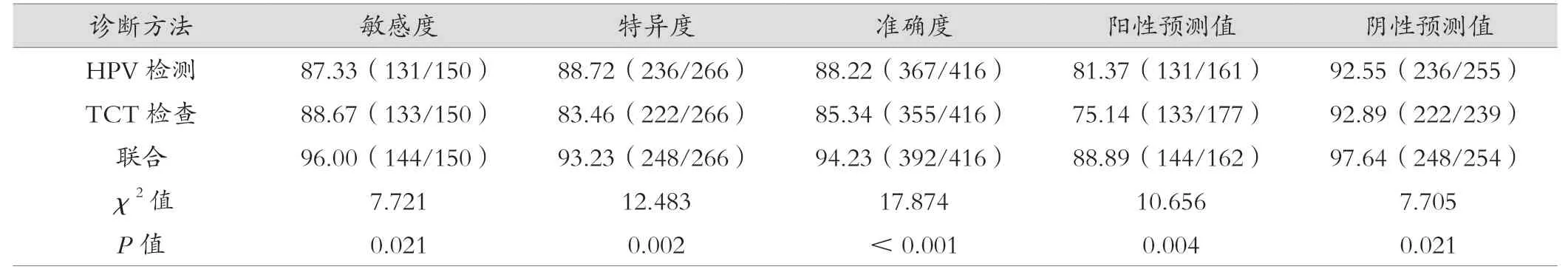
表2 HPV 检测、TCT 检查及联合诊断的诊断效能(%)
3 讨论
CIN 是指宫颈上皮细胞发生异常增生和变异的病,通常是由HPV 感染引起,并经过多年的发展可能逐渐演变为宫颈癌[5]。CIN 是宫颈癌的前期病变,如不及时治疗,可能会进一步发展成宫颈癌,而宫颈癌是全球女性最常见的恶性肿瘤之一,严重影响女性的健康和生活质量[6]。CIN 可导致子宫颈功能受损,影响生育能力,在治疗过程中,一些手术方法可能会对宫颈造成创伤,进而影响妊娠和分娩[7]。CIN 的诊断和治疗过程会给患者带来心理和情感上的压力,担心疾病的进展、治疗效果和未来健康均会对患者产生负面影响。
早期发现和治疗CIN 可以显著降低宫颈癌的发病率和死亡率;因此,定期接受宫颈癌筛查,并根据医生的建议进行相关的检查和治疗非常重要。常用的筛查方法包括HPV 检测与TCT 检查,HPV 可以检测感染情况,从而提供更准确的宫颈癌风险评估,TCT 检查通过观察宫颈细胞形态学的变化来评估是否存在异常[8]。HPV 是宫颈癌和CIN的主要致病因子之一,HPV 感染与宫颈癌发生的风险密切相关。HPV 检测通常通过采集宫颈拭子或组织样本,然后进行分子生物学技术检测,以确定是否存在HPV 感染,并进一步鉴定感染的HPV 型别[9]。常见的HPV 检测方法包括PCR、液基细胞培养和原位杂交等。诊断CIN 时,HPV检测可敏感地检测出HPV 感染,尤其是高危型HPV 感染,这对早期发现潜在的CIN 非常重要,从而提供更早的治疗干预机会[10]。HPV 检测可以区分不同类型的HPV 病毒,包括高危型和低危型,这有助于评估感染的HPV 型别与宫颈癌发生的风险相关性。HPV 感染被认为是CIN 和宫颈癌的潜在前兆,通过定期进行HPV 检测,可以监测感染情况及其持续时间,从而更好地评估患者的癌变风险。与传统的宫颈细胞学检查相比,HPV 检测可以作为辅助手段来提高宫颈癌的筛查准确性,HPV 检测可以在早期检测到HPV 感染,即使没有明显异常细胞,仍有存在CIN 的风险。TCT 是一种常用的宫颈癌筛查方法,通过收集宫颈细胞样本,并在实验室中进行细胞学检查,以评估细胞形态学的异常变化[11]。TCT 检查可以更好地减少血液、炎症细胞和其他干扰物质的存在,使细胞样本在显微镜下更清晰可辨。由于细胞分散均匀,TCT 检查能够更准确地检测到早期的CIN 和宫颈癌前病变,提高检出率。TCT 检查样本通常可用于后续的HPV 检测,通过结合HPV 检测,进一步评估患者是否存在高风险的HPV 感染,从而更好地评估宫颈癌的风险[12]。TCT 检查可以保存样本,以便进行再次检查和重复测试,有助于减少假阴性和假阳性结果。
本研究结果显示,联合诊断结果与宫颈组织病理学诊断结果的Kappa 值为0.877,高于HPV 检测与宫颈组织病理学诊断结果的Kappa 值0.749,也高于TCT 检查与宫颈组织病理学诊断结果的Kappa 值0.694。HPV 检测、TCT 检查联合诊断宫颈癌的敏感度为96.00%(144/150)、特异度为93.23%(248/266)、准确度为94.23%(392/416)、阳性预测值为88.89%(144/162)、阴性预测值为97.64%(248/254),均高于HPV 检测[87.33%(131/150)、88.72%(236/266)、88.22%(367/416)、81.37%(131/161)、92.55%(236/255)]、TCT 检 查[88.67%(133/150)、83.46%(222/266)、85.34%(355/416)、75.14%(133/177)、92.89%(222/239)]。可见,联合两者诊断宫颈癌前病变可提升诊断的准确性,有助于提高早期诊断率,减少假阳性和假阴性结果,进而改善患者的管理和治疗方案制订。可能是由于HPV 检测和TCT 检查是2 种不同的方法,从不同方面对宫颈癌前病变进行评估;TCT 检查主要通过观察细胞形态学的异常变化来确定是否存在CIN,而HPV 检测则可以检测到感染高危型HPV 病毒的存在,这2种方法的结果互为补充,提供了更全面的信息[13-14]。CIN 通常在早期没有明显的症状,但可能已经存在HPV 感染,单独的TCT 检查可能会错过早期病变,而联合HPV 检测可以提高早期病变的检出率,增加诊断的敏感性[15]。因此,HPV 检测与TCT 检查的联合使用可以提供更全面、准确的信息来评估CIN 的风险和存在,帮助医生更好地评估患者的宫颈癌风险,并为每例患者制订个体化的管理计划。
综上所述,HPV 检测与TCT 检查在临床诊断CIN 中均具有一定的应用价值,两者联合可提升诊断价值。

