老年卧床患者肺部感染病原菌分布及耐药性分析
谢志杰 宋国斌 仇新军 张丽娟
我国已快速步入老龄化社会,老年人群,尤其是高龄老人数量不断增加,老年人群因相关疾病导致活动频率及活动强度明显降低,卧床现象较为普遍。老年人因自身基础疾病及脏器功能减退,引起机体免疫力降低,易发生各类感染性疾病,而老年肺炎发病率高,始终在老年感染性疾病中占据首位。肺炎死亡率随着年龄增大,逐渐升高,有统计资料表明中国65~69岁人群肺炎死亡率为23.55/10万,而>85岁人群死亡率更是高达864.17/10万[1]。老年肺炎已经成为老年人,尤其是卧床老人的最主要死亡原因之一。为进一步明确老年卧床肺部感染患者的病原菌分布特征及其耐药性,从而使临床抗感染治疗有的放矢,改善患者预后,减低死亡率。本文回顾性分析20本院老年医学科收治的236例卧床老年肺部感染患者的临床资料,报道如下。
1 资料与方法
1.1 一般资料 以回顾性研究方法,对本院老年医学科2019年1月至2022年1月收治的236例卧床老年肺部感染患者进行分析,其中男134例,女102例;年龄66~94岁,平均年龄(74.66±9.83)岁;有创机械通气28例;卧床原因:脑血管病后遗症128例,阿尔茨海默病34例,骨折及脑外伤28例,衰弱26例,其他20例。
1.2 纳入与排除标准
1.2.1 纳入标准:①年龄≥65岁;②卧床状态;③符合中华医学会呼吸分会指定的《中国成人社区获得性肺炎诊断和治疗指南(2016年版)》[2]或者《中国成人医院获得性肺炎与呼吸机相关性肺炎诊断和治疗指南(2018年版)》[3]中的诊断标准。
1.2.2 排除标准:①合并慢性阻塞性肺疾病、支气管扩张等慢性气道疾病;②感染人免疫缺陷病毒、实体肿瘤及血液系统肿瘤接受放化疗、粒细胞缺乏、长期应用糖皮质激素或免疫抑制剂。
1.3 标本采集 卧床老年患者因合并各种基础疾病,导致咳嗽咳痰无力,故均在口腔护理后,应用一次性无菌吸痰管(带无菌痰液收集器小壶)经口或者人工气道内负压吸取痰液或下呼吸道分泌物,2 h内送至微生物实验室进行细菌培养。首先将取得的痰液或下呼吸道分泌物标本进行涂片镜检,筛选出合格的标本再进行培养,然后利用VITEK-2全自动微生物分析仪及其配套试剂进行菌种鉴定和药敏试验,结果的判定严格参照当年临床和实验室标准化协会(CLSI)所推荐的标准。其中至少连续2次培养发现同一优势菌株定义为该患者的病原菌,并且作为1株病原菌。
1.4 统计学分析 数据描述与分析在Excel表格中完成,计数资料以例数或者百分比进行描述。
2 结果
2.1 病原菌分布特征 236例卧床老年肺部感染患者共分离出198株病原微生物。其中两种病原菌混合感染者16例,占6.78%,未分离出病原菌的患者54例,占22.88%,未发现3种及以上病原菌混合感染者。在分离出的198株病原菌中,以革兰阴性菌为主,共计146株,占73.74%(146/198),革兰阳性菌34株,占17.17%(34/198),真菌18株,占9.09%(18/198)。见表1。
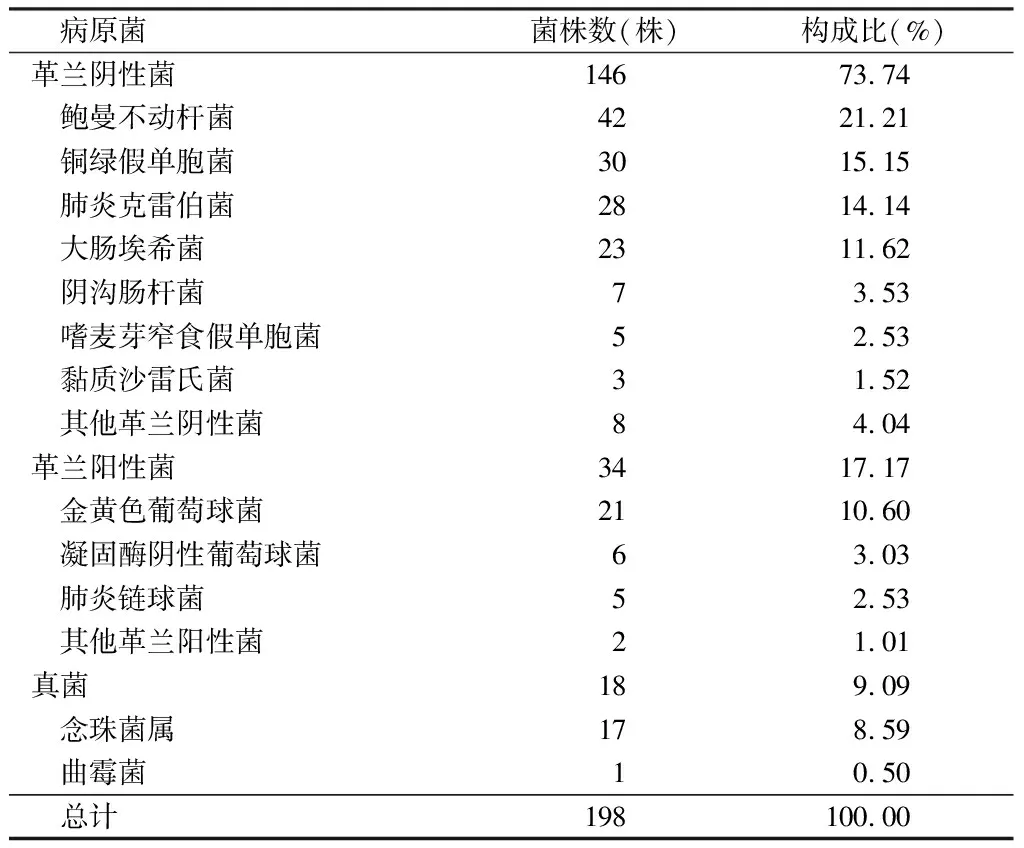
表1 卧床老年患者肺部感染主要病原菌分布及构成比
2.2 主要革兰阴性菌耐药性分析 在本调查中,卧床老年肺部感染患者的病原菌中主要革兰阴性菌包括鲍曼不动杆菌、铜绿假单胞菌和肺炎克雷伯菌。药敏结果显示,鲍曼不动杆菌表现出严重的多重耐药性,对氨苄西林、氨曲南耐药率高达100.00%,对阿米卡星、头孢他啶、头孢曲松、头孢吡肟、哌拉西林他唑巴坦、亚胺培南、美罗培南、环丙沙星、左氧氟沙星、复方磺胺甲噁唑等多类药物的耐药率均>50.00%,仅对头孢哌酮舒巴坦相对敏感,耐药率为42.86%。铜绿假单胞菌的耐药性相对较轻,对头孢哌酮舒巴坦、哌拉西林他唑巴坦、美罗培南、环丙沙星、左氧氟沙星耐药率均≤30.00%。尽管肺炎克雷伯菌对阿米卡星、氨曲南、头孢他啶、头孢哌酮舒巴坦、头孢吡肟、哌拉西林他唑巴坦、亚胺培南、美罗培南、环丙沙星、左氧氟沙星多种药物耐药率均≤50.00%,但出现了部分对亚胺培南及美罗培南耐药的菌株,耐药率均为10.71%。见表2。
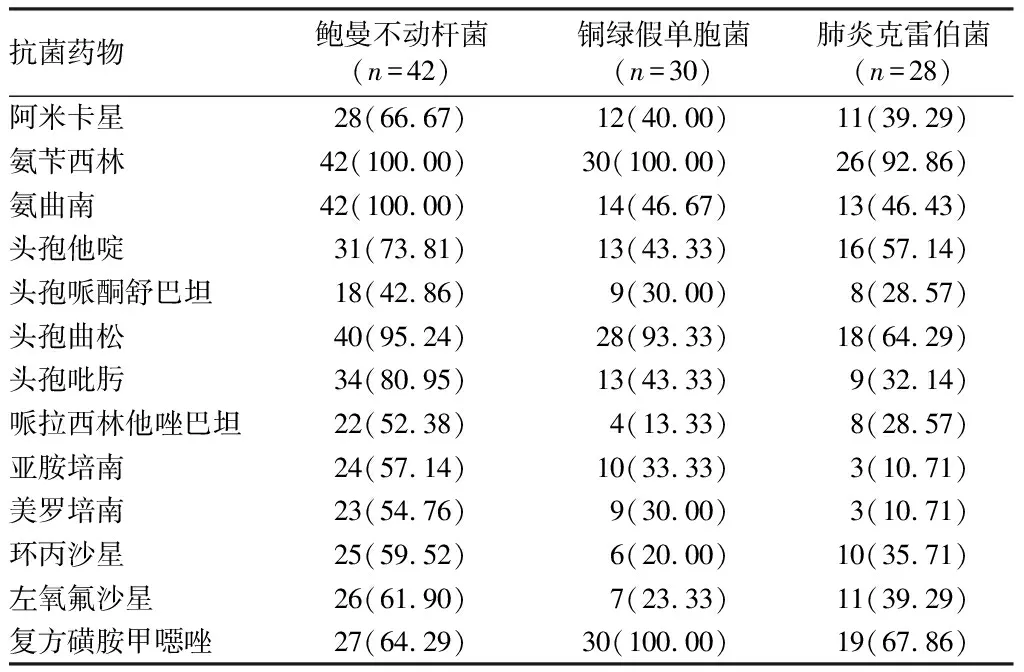
表2 主要革兰阴性菌耐药性 株(%)
2.3 主要革兰阳性菌耐药性分析在卧床老年肺部感染患者的病原菌中,主要革兰阳性菌包括金黄色葡萄球菌、凝固酶阴性葡萄球菌和肺炎链球菌。药敏结果显示,金黄色葡萄球菌对万古霉素、利奈唑胺高度敏感,耐药率为0,对利福平、复方磺胺甲噁唑相对敏感,耐药率<50%,而对其他抗感染药物则相对耐药。凝固酶阴性葡萄球菌同样对万古霉素、利奈唑胺高度敏感,耐药率为0,对利福平、庆大霉素相对敏感,耐药率<50%,对其他抗感染药物相对耐药。肺炎链球菌对左氧氟沙星、万古霉素、利奈唑胺及亚胺培南均高度敏感,耐药率为0,对苯唑西林、克林霉素、利福平、头孢呋辛、复方磺胺甲噁唑也相对敏感,耐药率均<50%,但对红霉素、庆大霉素高度耐药,耐药率为100.00%。见表3。
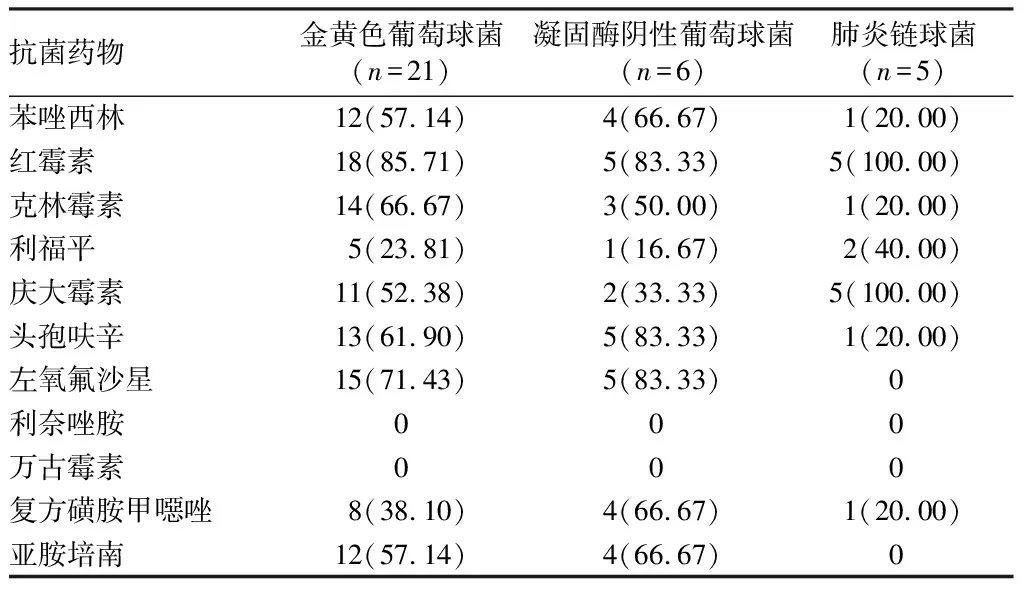
表3 主要革兰阳性菌耐药性 株(%)
3 讨论
伴随着我国老龄化社会进程的逐步加快,卧床老年患者数量激增。卧床老年患者肺炎发病率及死亡率高,形成这种状况的主要原因有:卧床老年患者呼吸功能下降,咳嗽反射减弱,咳痰无力,造成呼吸道分泌物在气管、支气管内淤积,加之老年人群因各种基础疾病导致免疫力降低,在此双重作用之下,老年卧床患者易罹患肺部感染[4]。而罹患肺炎后,卧床老年患者在疾病早期症状隐匿,缺乏特异性临床表现,容易导致诊断延误。且老年患者肺炎病情进展迅速,容易并发呼吸衰竭、心力衰竭、肾功能衰竭、感染性休克、严重水电解质及酸碱平衡紊乱等情况,治疗效果不佳。这些因素共同造成了其死亡率增高。肺炎治疗的核心问题是抗感染治疗,因此,总结卧床老年患者肺部感染病原菌分布规律及其耐药特征,以指导临床抗感染药物的选择显得尤为重要。
本调查结果显示,236例卧床老年肺部感染患者所培养出的病原菌共计198株,其中以革兰阴性菌为主,占73.74%,与周淑玲等[5]调查研究结果相似,这提示革兰阴性菌仍是导致卧床老年人肺部感染的最主要致病菌。分析革兰阴性菌的构成比发现,鲍曼不动杆菌、铜绿假单胞菌、肺炎克雷伯菌占据前三位,与丁树红等[6]研究报告一致。在本调查研究的患者中,检出的致病菌以鲍曼不动杆菌所占构成比最高,且耐药形势严峻,其对头孢哌酮舒巴坦相对敏感,耐药率为42.86%。对阿米卡星、头孢他啶、头孢吡肟、哌拉西林他唑巴坦、亚胺培南、美罗培南、环丙沙星、左氧氟沙星、复方磺胺甲噁唑等多种多类抗感染药物的耐药率均>50.00%,与CHINET细菌耐药监测结果相似[7]。鲍曼不动杆菌具有复杂的耐药机制,主要包括产生抗菌药物灭活酶、靶位点或细胞功能改变、细胞外膜屏障改变、药物的主动外排泵作用等[8]。在临床实践中,针对多重耐药、甚至泛耐药鲍曼不动杆菌肺部感染的治疗多选用以舒巴坦或者含有舒巴坦的复合制剂为基础的联合治疗,其中尤其以头孢哌酮/舒巴坦为基础的联合治疗方案最为常用,也可结合体外药敏试验结果,选用或者联用米诺环素、替加环素、多黏菌素等耐药率较低的药物。经研究证实,通过加强监测鲍曼不动杆菌的流行病学资料和规范无菌操作能够降低鲍曼不动杆菌的传播,并避免耐药菌株的出现[9]。铜绿假单胞菌广泛存在于自然环境中,也是院内感染重要的条件致病菌之一,主要出现在结构性肺病、黏膜屏障破坏以及免疫力低下患者的感染中。近年来,铜绿假单胞菌对常用抗菌药物耐药率趋于平稳,并且呈现出缓慢下降的趋势。本研究结果也显示,铜绿假单胞菌对头孢哌酮舒巴坦、哌拉西林他唑巴坦、美罗培南、环丙沙星、左氧氟沙星耐药率均≤30.00%。国内专家共识推荐对于重症或者耐药铜绿假单胞菌下呼吸道感染患者,通常需要联合应用具有抗铜绿假单胞菌活性的抗菌药物[10],国外临床研究亦证实了药物联合治疗可以降低铜绿假单胞菌肺炎患者死亡率[11]。在本组患者中,尽管肺炎克雷伯菌对多类抗感染药物耐药率≤50.00%,但仍然出现了一定比例的碳青霉烯类耐药肠杆菌目细菌(carbapenem-resistant enterobacterales,CRE)。碳青霉烯类抗菌药物是治疗多重耐药革兰阴性杆菌所导致的各类感染性疾病最为有效的抗菌药物之一。尽管碳青霉烯类药物属于特殊使用级抗生素,为规范其临床使用,大多数医院都需要进行用药审批。即使如此,伴随着这类药物在临床上越来越广泛的应用,肠杆菌目细菌尤其是肺炎克雷伯菌,对碳青霉烯类抗菌药物的耐药性呈现出逐渐上升趋势。历年的CHINET中国细菌耐药监测网监测数据显示,临床分离出的肺炎克雷伯菌对碳青霉烯类药物的耐药率已经从2005年的3%快速上升到2019年的25%以上[12]。肠杆菌目细菌对碳青霉烯类药物产生耐药的最主要机制是产生碳青霉烯酶[13],而且CRE菌株通常还可以携带对其他类抗菌药物耐药的基因,使得其对临床常用各类抗菌药物表现出广泛性耐药甚至全耐药的特征,导致抗感染治疗几乎面临无药可用的处境。替加环素、多黏菌素以及头孢他啶-阿维巴坦是目前常用于治疗碳青霉烯耐药革兰阴性杆菌感染的三种抗菌药物[14],但实验室做好上述三种药物的药物敏感试验并非易事。由于不同的碳青霉烯酶抑制剂对各类碳青霉烯酶抑制作用有所不同,实验室应该按照《肠杆菌目细菌碳青霉烯酶的实验室检测和临床报告规范专家共识》[15]积极开展碳青霉烯酶表型或者基因型检测,并进行规范的临床报告。
本调查结果还显示,卧床老年肺部感染患者病原菌中革兰阳性菌检出率占17.17%,明显低于革兰阴性菌检出率,而其中又以金黄色葡萄球菌为主。药物敏感试验结果显示,金葡菌对利福平、复方磺胺甲噁唑相对敏感,耐药率<50%,未发现对万古霉素及利奈唑胺耐药的菌株。金黄色葡萄球菌中耐甲氧西林金黄色葡萄球菌(MRSA)检出率较高,为57.14%,与张真等[16]报道的检出率相近。尽管我国目前尚无耐万古霉素金葡菌(VRSA)分离株报道,但近年来陆续报道了金葡菌对万古霉素敏感性降低菌株的出现[17],这就提示在临床实践中,对于分离出的金黄色葡萄球菌,应首先根据药敏试验的结果来鉴别甲氧西林敏感的金黄色葡萄球菌(MSSA)与MRSA,合理选择抗感染治疗药物,切不可将糖肽类药物作为治疗金黄色葡萄球菌肺部感染的惟一选择,以降低耐药风险的发生。在本调查研究中,卧床老年肺部感染患者真菌感染检出率较低,仅占9.09%,其中绝大多数为念珠菌属,而目前主流观点认为,从呼吸道分泌物分离出的念珠菌常常为定植菌,很少需要给予抗真菌治疗[18]。因此对于呼吸道分离出的念珠菌,应结合患者基础疾病、临床表现、影像学特征及实验室检查等方面的情况,仔细鉴别其是否为致病菌,慎重考虑是否需要给予抗真菌治疗,避免出现抗真菌药物的滥用。
由此可见,卧床老年肺部感染患者的致病菌中耐药菌所占比例较高,部分菌株呈现广泛耐药(XDR)、甚至全耐药(PDR)现象,给临床治疗带来了巨大的挑战。仅仅依靠研究开发新型的抗菌药物以解决耐药菌治疗和预后问题,希望及其渺茫。合理应用抗菌药物以减少抗菌药物使用的选择性压力和延缓耐药菌株的产生,以及积极采取科学有效的感控措施,从而阻断耐药菌株的传播,目前被认为是能够遏制耐药菌快速上升的两种主要手段。尤其是对于院内耐药菌感染的快速上升,感控措施不到位可能是最重要的原因之一。近年来,针对耐药菌的防控推荐了以下的几类主要方法:(1)严格的手卫生;(2)对于多重耐药菌定植或感染患者,均应实施接触隔离及单间隔离;(3)有效的环境清洁消毒;加强感控教育;(4)采取基于循证医学证明有效的组合干预措施(bundle)以预防医院感染发生;(5)健全抗菌药物应用管理制度;(6)去定植及氯己定擦拭等[19]。
综上所述,由于卧床老年患者肺部感染致病菌常常呈现出多重耐药现象,且其分布特征和耐药性均存在地域性差异。临床医生应尽可能明确其所在地域或医院上述患者病原微生物分布及耐药特征,结合药敏试验合理选择抗感染药物,做到有的放矢,改善患者预后,避免耐药菌株的产生和传播。同时,联合医院检验科、感控科共同加强对耐药菌的监控,完善防护隔离措施,尽最大努力避免交叉感染的发生。

