O 型海博刀在早期胃癌患者内镜黏膜下剥离术中的应用效果
沈秀,麻贤辉,吴菊菊(通信作者)
浙江省台州医院 (浙江台州 317000)
内镜黏膜下剥离术(endoscopic submucosal dissection,ESD)是早期胃癌治疗的首选方案,其效果与根治性外科切除手术相似,5 年生存率可达90%以上[1-3]。海博刀是德国ERBE 公司推出的新型ESD 专用手术刀具,目前上市的海博刀有I 型刀、T 型刀和O 型刀3 种类型,其中I 型刀和T 型刀在我国临床应用较为广泛[4]。O 型海博刀是近年来出现的一种新型刀具,术中无需更换器械即可独立完成如标记、黏膜下注射、环切、剥离和止血的过程[5-6]。但目前关于O 型海博刀应用于ESD 患者的文献报道较少。本研究旨探讨O 型海博刀在早期胃癌患者ESD 术中的应用效果,现报道如下。
1 资料与方法
1.1 一般资料
选取2022 年4 月至2023 年5 月于医院行ESD治疗的80 例早期胃癌患者,以随机数字表法分为试验组和对照组,每组40 例。对照组男23 例,女17 例;年龄47~79 岁,平均(60.33±10.56)岁;内镜分型:隆起型21 例,平坦或凹陷型19 例;病理类型:分化型39 例,未分化1 例;并发症:高血压7 例,糖尿病3 例,冠心病5 例,慢性阻塞性肺病3 例。试验组男21 例,女19 例;年龄45~80 岁,平均(59.24±11.22)岁;内镜分型:隆起型22 例,平坦或凹陷型18 例;病理类型:分化型40 例,未分化型0 例;并发症:高血压6 例,糖尿病4 例,冠心病4 例,慢性阻塞性肺病2 例。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究已获医院医学伦理委员会审核批准(伦理审批号:K20230711),患者均自愿参与本研究且已签署知情同意书。
纳入标准:患者均符合早期胃癌诊断标准[7]。排除标准:合并心肺功能障碍、凝血功能障碍;存在严重并发症;患有尚未控制的高血压。
1.2 器材与方法
1.2.1 使用器材
Olympus CV-290型电子胃肠镜(Olympus公司);GF-UE260-AL5 型电子超声内镜(Olympus 公司);KD-611L 型末端绝缘手术刀(IT 型刀,Olympus 公司);D-201 型透明帽(Olympus 公司);O 型海博刀(ERBE 公司);APC 型氩离子凝固器(ERBE 公司);MTDLC-D-135-C 型止血夹(南京微创公司);20150-300型送水泵和OFP型送气泵(Olympus公司)。
1.2.2 手术方法
两组手术均由同1 位具有10 年以上手术经验的副主任医师完成。
对照组采用IT 型海波刀和常规器械行ESD 手术,具体步骤如下。(1)观察和染色:电子超声内镜确定病变位置,观察胃腔,暴露病变部位并观察边界和范围,采用亚甲蓝染液(0.25%)染色以确定肿瘤的边界;(2)标记:氩离子凝固器在病变组织外缘5 mm 处做电凝标记,相邻标记点间隔2 mm;(3)黏膜下注射:将含有肾上腺素+亚甲蓝+甘油果糖混合液行病变组织黏膜下注射;(4)环切:观察黏膜抬举征阳性后,使用IT 型刀切开病变组织环形切开;(5)剥离:环切后由高位向低位将病变组织一次性剥离。(6)止血:剥离过程中如有出血,采用电凝、止血夹止血。
试验组使用O 型海博刀完成上述(2)~(6)步骤,期间无需更换器材。
两组术后24 h 恢复经口进食,术后随访1 个月。
1.3 观察指标
(1)手术时间:总手术时间(从标记病变至完全取出标本的时间,包括止血和其他不良事件的处理)、黏膜下剥离时间(从完成环切至完全切除样本,不包含止血与不良事件的处理时间)、非黏膜下剥离时间(总手术时间减去黏膜下剥离时间)。(2)不良事件发生情况:术中和术后的不良事件,包括腹痛、肺炎、穿孔和出血。(3)延迟不良事件发生情况:随访1 个月内发生的与手术相关的不良事件。(4)完全切除率及整块切除率:水平和垂直切缘不存在癌组织残留,无脉管淋巴结的浸润为完全切除;病灶与其周围部分的正常组织整体切除并获得整块的病理标本为整块切除。(5)生活质量:分别于术前和术后1 个月随访时,使用生活质量核心30问卷(quality of life core 30 questionnaire,QLQ-C30)调查患者的生活质量,包含5 个功能维度、9 项症状条目与1 项整体生活状态条目。整体生活状况条目和功能项得分越高,症状条目得分越低,表明患者的生活质量越好。
1.4 统计学处理
采用SPSS 25.0 统计软件进行数据处理。正态分布的计量资料用±s表示,采用Studentt检验;偏态分布数据采用Mann Whitnex U检验,P25为第25 百分位数,P75为第75 百分位数。计数资料用率表示,采用χ2检验或Fisher精确检验。P<0.05 为差异有统计学意义。
2 结果
2.1 两组手术时间比较
试验组总手术时间、黏膜下剥离时间和非黏膜下剥离时间均低于对照组,差异有统计学意义(P<0.05),见表1。
表1 两组手术时间比较(min,±s)
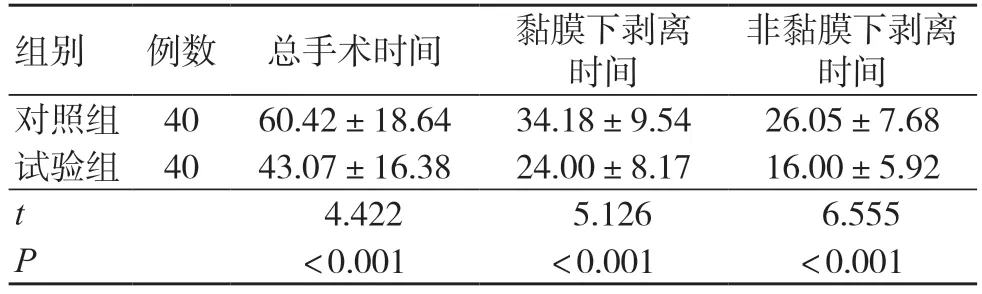
表1 两组手术时间比较(min,±s)
非黏膜下剥离时间对照组 40 60.42±18.64 34.18±9.54 26.05±7.68试验组 40 43.07±16.38 24.00±8.17 16.00±5.92 t 4.422 5.126 6.555 P <0.001 <0.001 <0.001组别 例数 总手术时间 黏膜下剥离时间
2.2 两组不良事件发生率、延迟不良事件发生率、完全切除率及整块切除率比较
两组不良事件发生率、延迟不良事件发生率比较,差异无统计学意义(P>0.05);试验组完全切除率、整块切除率高于对照组,差异有统计学意义(P<0.05),见表2。
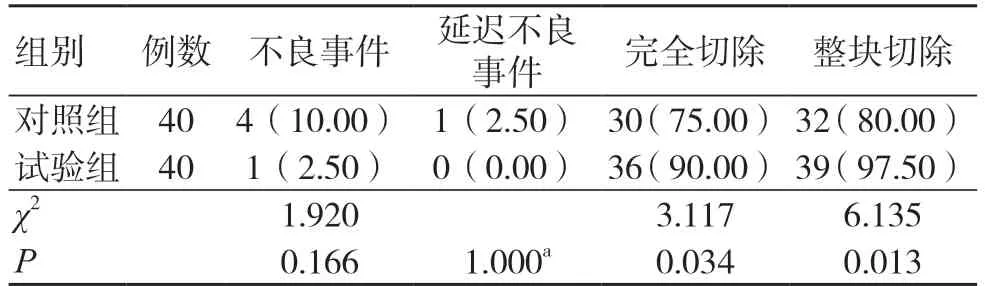
表2 两组不良事件发生率、延迟不良事件发生率完全切除率及整块切除率比较[例(%)]
2.3 两组生活质量比较
术后随访1 个月,试验组整体状况评分、躯体功能和社会功能评分高于对照组,差异有统计学意义(P<0.05)。试验组疲劳、恶心呕吐、疼痛与经济困难评分均低于对照组,差异有统计学意义(P<0.05),见表3。
表3 两组QLQ-C30 评分比较(分,±s)
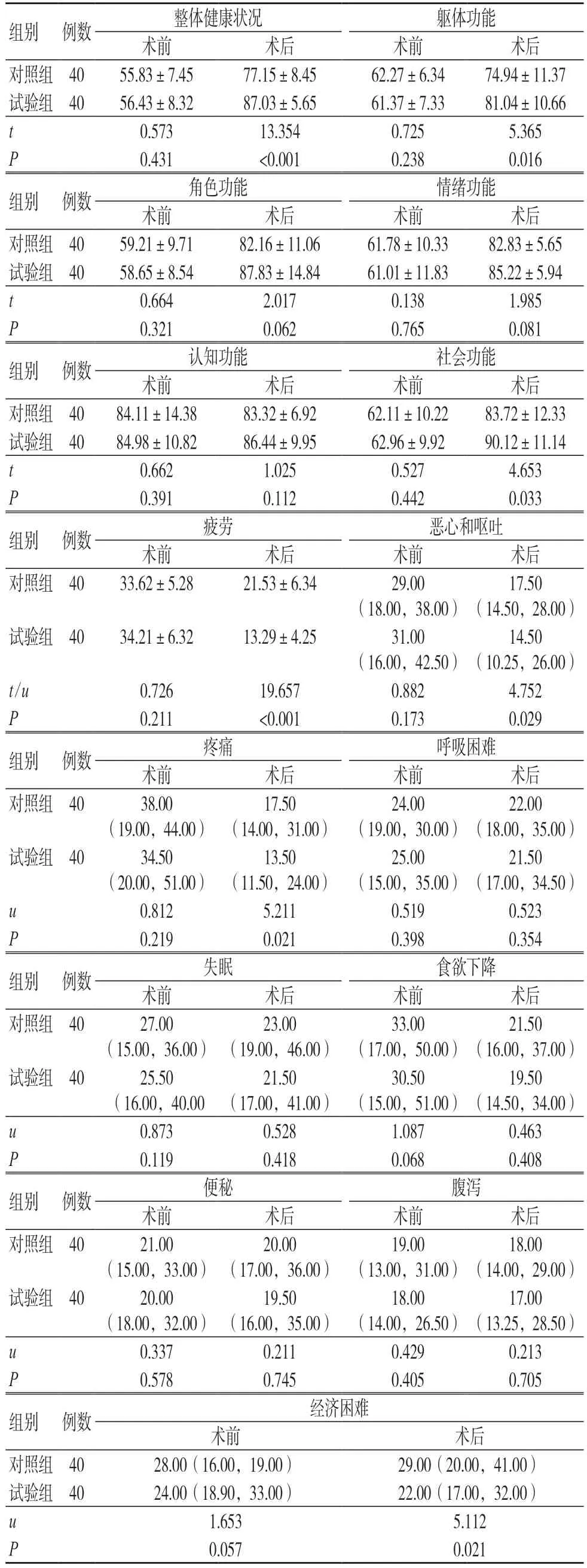
表3 两组QLQ-C30 评分比较(分,±s)
注:QLQ-C30 为生活质量核心30 问卷
组别 例数 整体健康状况 躯体功能术前 术后 术前 术后对照组 40 55.83±7.45 77.15±8.45 62.27±6.34 74.94±11.37试验组 40 56.43±8.32 87.03±5.65 61.37±7.33 81.04±10.66 t 0.573 13.354 0.725 5.365 P 0.431 <0.001 0.238 0.016组别 例数 角色功能 情绪功能术前 术后 术前 术后对照组 40 59.21±9.71 82.16±11.06 61.78±10.33 82.83±5.65试验组 40 58.65±8.54 87.83±14.84 61.01±11.83 85.22±5.94 t 0.664 2.017 0.138 1.985 P 0.321 0.062 0.765 0.081组别 例数 认知功能 社会功能术前 术后 术前 术后对照组 40 84.11±14.38 83.32±6.92 62.11±10.22 83.72±12.33试验组 40 84.98±10.82 86.44±9.95 62.96±9.92 90.12±11.14 t 0.662 1.025 0.527 4.653 P 0.391 0.112 0.442 0.033组别 例数 疲劳 恶心和呕吐术前 术后 术前 术后对照组 40 33.62±5.28 21.53±6.34 29.00(18.00,38.00)17.50(14.50,28.00)试验组 40 34.21±6.32 13.29±4.25 31.00(16.00,42.50)14.50(10.25,26.00)t/u 0.726 19.657 0.882 4.752 P 0.211 <0.001 0.173 0.029组别 例数 疼痛 呼吸困难术前 术后 术前 术后对照组 40 38.00(19.00,44.00)22.00(18.00,35.00)试验组 40 34.50(20.00,51.00)17.50(14.00,31.00)24.00(19.00,30.00)21.50(17.00,34.50)u 0.812 5.211 0.519 0.523 P 0.219 0.021 0.398 0.354组别 例数 失眠 食欲下降术前 术后 术前 术后对照组 40 27.00(15.00,36.00)13.50(11.50,24.00)25.00(15.00,35.00)21.50(16.00,37.00)试验组 40 25.50(16.00,40.00 23.00(19.00,46.00)33.00(17.00,50.00)19.50(14.50,34.00)u 0.873 0.528 1.087 0.463 P 0.119 0.418 0.068 0.408组别 例数 便秘 腹泻术前 术后 术前 术后对照组 40 21.00(15.00,33.00)21.50(17.00,41.00)30.50(15.00,51.00)18.00(14.00,29.00)试验组 40 20.00(18.00,32.00)20.00(17.00,36.00)19.00(13.00,31.00)17.00(13.25,28.50)u 0.337 0.211 0.429 0.213 P 0.578 0.745 0.405 0.705组别 例数 经济困难术前 术后对照组 40 28.00(16.00,19.00) 29.00(20.00,41.00)试验组 40 24.00(18.90,33.00) 22.00(17.00,32.00)u 1.653 5.112 P 0.057 0.021 19.50(16.00,35.00)18.00(14.00,26.50)
3 讨论
O 型海博刀具有较高的切割精度和控制性,可以更好地剥离黏膜、保留正常组织,彻底切除肿瘤,提高手术治疗效果。ESD 是一种早期胃癌的治疗方法,通过使用O 型海博刀进行黏膜剥离,从而提高手术效果和安全性,提高患者术后生活质量[4,8]。
本研究发现,试验组手术时间、黏膜下剥离时间和非黏膜下剥离时间均低于对照组,表明O 型海博刀可以有效缩短ESD 手术时间,提高手术效果。分析其原因为,O 型海博刀头部具有高压注水功能,既可以在切开前预先注水,也可以在环切的同时注水,在黏膜下形成水垫屏障,使病灶与周围组织界线更加清晰,易于剥离[9]。即使病变组织存在黏膜下纤维化,注射水垫后,O 型海博刀仍能发挥其独有的优点。O 型海博刀可根据需求随时切换黏膜下注射模式和剥离模式,减少了频繁更换器械的时间,使ESD 顺利进行。传统IT 刀进行ESD 剥离时,需频繁更换注射器械,以保持良好的手术视野,步骤较复杂,手术时间较长。O 型海博刀兼具止血功能,发现出血点时,可不更换器械止血,有效节省操作时间,减少出血量,提高手术效率。本研究结果显示,试验组完全切除率及整块切除率高于对照组,差异有统计学意义(P<0.05),表明O 型海博刀可以提高完全切除率及整块切除率。分析其原因为,O 型海博刀注射形成的黏膜下水垫屏障使病灶与周围组织的界线更清晰,肿瘤切除更加彻底。术后随访1 个月,试验组整体状况评分、躯体功能和社会功能评分高于对照组,疲劳、恶心呕吐、疼痛和经济困难评分低于对照组,差异有统计学意义(P<0.05),说明早期胃癌患者使用O 型海博刀进行ESD 治疗可以有效提高患者术后生活质量。分析其原因为,O 型海博刀可缩短手术时间、患者可在术后较短时间内下床活动,改善患者的整体功能和心理状态,提高患者的生活质量。
综上所述,O 型海博刀可有效缩短早期胃癌患者ESD 手术时间,提高完全切除率及整块切除率,改善患者术后生活质量。

