广州市越秀区东山社区胃部不适患者胃幽门螺旋杆菌流行病学研究
程 玮 曾 静 郭俊峰
1 广州市越秀区东山街社区卫生服务中心 广东广州 510600;2 广州市越秀区儿童医院 广东广州 510115
幽门螺杆菌(helicobacter pylori,HP)是一种革兰氏阴性菌,呈螺旋形,微需氧菌,能在强酸性环境中生存,易定植于胃上皮细胞内,呈“灶状”分布[1]。数据表明,幽门螺杆菌感染是胃癌的独立危险因素,大规模筛查其感染情况是有效预防胃癌发生的重要手段[2]。胃癌是多致病因素、多基因改变并行的复杂疾病;有证据显示,与之相关的幽门螺杆菌感染的危险因素同样复杂,可能与年龄、性别、体质量等相关[3]。本次研究收集2023年4月—2023年7月在广州市越秀区东山街社区卫生服务中心因胃部不适(发生嗳气、反酸、烧心及胃痛等症状)来进行检测的人群312例为研究对象,初步探究该地区胃部不适人群胃幽门螺旋杆菌流行病学特点,为进一步筛查、预防政策的制定及调整提供依据。
1 对象与方法
1.1 研究对象
收集2023年4月—2023年7月在广州市越秀区东山街社区卫生服务中心因胃部不适来进行检测的人群312例为研究对象,男102例,女210例。年龄9~91岁,平均(56.71±15.28)岁。纳入标准[4]:①没有明确器质性病变的胃部不适人群;②检测2 w前未服用胃药。排除标准:①近期服用抗生素;②近期服用质子泵抑制剂;③合并恶性肿瘤或其他系统严重疾病;④妊娠期及哺乳期女性。本研究经广州市越秀区东山街社区卫生服务中心伦理委员会审核批准。
1.2 检测方法
1.2.1 检测原理
通过口服C13标记尿素胶囊,进入胃部后,如果胃部存在幽门螺杆菌,此菌会分泌尿素酶水解尿素,尿素被水解后形成CO2(二氧化碳)随血液进入肺部并以气体方式排出,检测患者呼出的气体中有无被标记的C13,有则代表存在幽门螺杆菌感染。
1.2.2 检测方法
清晨空腹在口服药物之前向集气袋内呼气,收集未服药前标本做空白对照,口服C13标记尿素胶囊,静坐约30 min后,向服药后标记的集气袋内呼气,妥善放置两袋集气袋等待检测;采用红外吸光光度法进行C13尿素呼气实验,判断是否幽门螺旋杆菌检测阳性。
1.2.3 统计指标
分析不同年龄、不同性别幽门螺旋杆菌阳性分布特点。
1.3 统计学方法
采用SPSS 22.0进行分析。计数资料采取卡方检验,计量资料用t检验,P<0.05为差异有统计学意义。
2 结果
2.1 不同性别幽门螺旋杆菌阳性率比较
312例人群中,阳性检出率为29.81%,不同性别阳性率差异无统计学意义(2=0.402,P=0.526)。其中DOB值指通过红外吸光光度法进行C13尿素呼气实验得出的检测数值,又称超基准值(delta over baseline,DOB)。大多数检测当中,当DOB值>4 dpm,即出现阳性。DOB值阳性一般提示胃里面存在幽门螺杆菌感染,DOB值可以反映胃内H.pylori定植密度,DOB高值可能提示胃黏膜炎症较严重而且处于明显活动状态[5],DOB值与胃内Hp密度、胃黏膜的炎症程度呈正相关[6],本次分析男性DOB值高于女性,但差异无统计学意义(t=1.430,P=0.156),见表1。
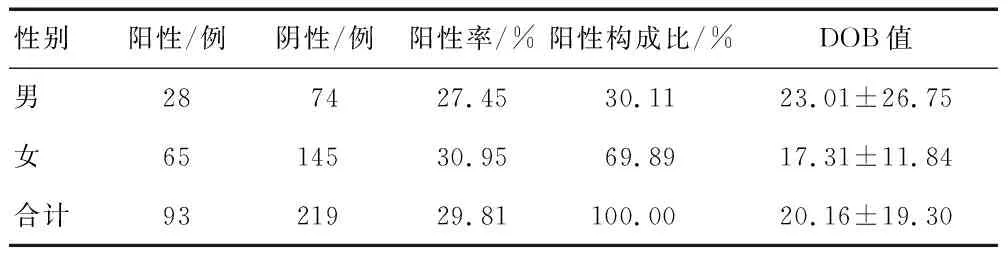
表1 不同性别幽门螺旋杆菌阳性率及DOB值比较
2.2 不同年龄幽门螺旋杆菌阳性率比较
本次收集的312例研究对象中,因胃部不适来我中心就诊的患者以40岁以上年龄段居多,以10岁为段予以分组,更直观地反映出不同年龄阳性率分布无明显上升或下降趋势;阳性构成比以40岁年龄以上为主,占总阳性例数的79.57%,见表2。

表2 不同年龄幽门螺旋杆菌阳性率比较
2.3 不同年龄阳性感染者DOB值比较
年龄在60岁及以下阳性感染者DOB平均值与61岁及以上阳性感染者的比较,差异有统计学意义(t=2.643,P=0.009 7),见表3。
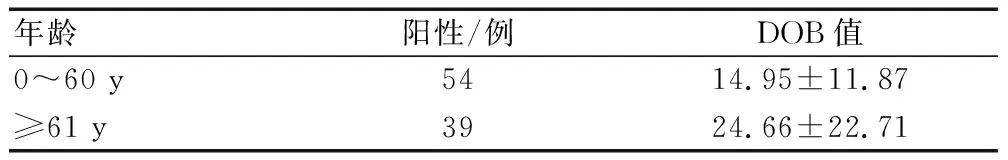
表3 不同年龄阳性感染者DOB值比较
3 讨论
H.pylori感染与众多消化系统疾病的发生密切相关, 是预防胃癌最重要且最可控的危险因素, 诊断和根除H.pylori可作为预防胃癌的一级措施[7]。
就2012年新发癌症统计发现,其中15.7%与感染密切相关,其中关联最紧密的为H.pylori感染[8]。在一项来自9个国家、总数多达4 700例样本的研究中显示,贲门癌与幽门螺杆菌感染密切相关(OR=3.0)。若选择免疫印迹法,其检测灵敏度更高,关联OR值更高。我国在胃癌明显高发地区也进行了幽门螺杆菌感染相关性研究,在山东省临朐县纳入3 343例样本,将多年随访数据对比发现,感染者胃癌风险率明显增加,直接说明了幽门螺杆菌与胃癌的相关性[9]。此外,幽门螺杆菌,尤其是Ⅱ型幽门螺杆菌,与慢性浅表性胃炎有一定关系,因此造成一定的胃部不适,对胃部不适的人群进行幽门螺杆菌检测有一定的必要性。
从全球数据来看,幽门螺杆菌对人群的影响已超过50%,是最常见的病原菌之一。前瞻性研究发现,尽早发现幽门螺杆菌感染并予以清除,可有效防止胃癌的发生[10]。地区、年龄、性别等是影响幽门螺杆菌感染的重要危险因素。在2015年的全球大规模幽门螺杆菌流行病学调查中发现,不同洲的感染率差异较大,其中非洲、拉丁美洲和亚洲相对较高[11]。随着时间的发展,日本、荷兰等发达国家的幽门螺杆菌感染率明显下降,但其他经济欠发达地区则未出现下降现象;由此推测,幽门螺杆菌感染率的下降与经济发展有一定关系。我国在2019年公布的流行病学数据也证实了地域差异,其中西北地区的感染率最高,而中部地区则最低[12]。在性别统计中,在男性群体中幽门螺杆菌的感染率略高于女性。在年龄统计中,儿童和青少年的感染率稍低,为28.0%;而成年人则达到46.1%。在本次的312例人群中,阳性检出率为29.81%;其中,男性阳性检出率为27.45%,女性阳性检出率为30.95%。该结果与国内大流行病学统计结果有些许差异,推测可能与我地区饮食结构差异及样本收集量有关。研究发现,阳性感染者中男性载量更高;同时,阳性构成比以40岁年龄以上为主,占总阳性例数的79.57%,60岁以上较60岁以下阳性感染者载量更高,该数据与其他统计数据中基本一致[12]。
检测幽门螺杆菌的方法有多种,包括侵入性和非侵入性的[13]。侵入性样本包括胃粘膜样本和胃液样本,前者是侵入性操作中最常选取的样本,通过内镜获得并进行DNA提取及PCR检测,该方法灵敏度较高,且能将幽门螺杆菌与形态相近的几类菌种区分[14];后者更适用于不宜采集胃粘膜样本的情况,如有出血倾向的患者,但侵入性检测容易引起医源性传播,其中胃镜检查是引起幽门螺杆菌医源性传播的重要途径。非侵入性样本包括唾液、牙菌斑和粪便,唾液取样是患者最容易接受的方式,快速、无痛、简便,研究发现,唾液样本检测的特异性高达99%以上,但敏感性则相对较低[15]。牙菌斑的检测在一定程度上可用于幽门螺杆菌根除治疗后再次复发的风险预测,不过因口腔易受外界影响,存在漏诊可能。目前已公认粪便样本可作为幽门螺杆菌的检测样本之一,研究发现,23SrRNA检测幽门螺杆菌的灵敏度超过70%,特异性超过95%,在未来的筛查诊断中将会发挥巨大作用[16]。
对于不同的患者类型,通常选择的检测方法不尽相同。在面对较大规模的筛查时,通常会首选方便、快捷、人群接受度高的方法。C13尿素呼气试验(UBT)是最新、快速、无痛苦而且无辐射的幽门螺杆菌检测技术[17],是目前临床检测H.pylori的最常用方法, 具有非侵入性、准确、特异的特点[7]。C13尿素呼气试验,不需要做胃镜,只需轻松呼气,测定呼气成份,立即能检测出是否有幽门螺杆菌感染,结果准确度高,仅用了半小时就顺利完成“C13尿素呼气试验”,免除了在大医院排队等候的辛苦,可以花较小的费用发现较大的问题,及早控制感染,防止进一步恶变导致胃部肿瘤的发生。本次研究的意义在于很好地分析我中心所在社区胃部不适重点人群中胃幽门螺旋杆菌流行病学现状,研究的312例患者中,均采取碳13尿素呼气实验,患者接受度较高,若患者筛查为阳性,则可再选择其余方法进一步联合检查。幽门螺旋杆菌感染是导致胃部不适的主要原因之一[18],治疗幽门螺旋杆菌感染不及时有可能产生恶变,导致恶性肿瘤的发生。C13吹气实验检测幽门螺旋杆菌感染可以起到早发现、早干预、早治疗、早康复的目的,配合选用三联或四联抗生素疗法对幽门螺旋杆菌感染引起的胃部不适可以及早干预治疗。
临床上,三联疗法是治疗幽门螺旋杆菌的常见方法。然而随着病原菌耐药性增强,推荐在三联疗法的基础上增加铋剂的四联疗法效果更好[19]。我中心四联疗法用药情况根据《2022中国幽门螺杆菌感染治疗指南》制定,《2022中国幽门螺杆菌感染治疗指南》是对2018年发布的H.pylori感染处理专家共识意见的更新[20]。在肠道微生态不稳定的患者中,主诊医师一般会建议使用铋剂四联方案联合益生菌治疗,在不考虑费用和方案复杂性的前提下,益生菌可用于肠道微生态不稳定的患者,如功能性腹泻、腹泻型肠易激综合征和长期使用抗生素的患者[21]。
综上所述,基层医疗机构的幽门螺杆菌规范化诊治工作是幽门螺杆菌感染控制的重要环节。我中心开展的C13吹气实验基本能满足辖区内居民的基本医疗需求,对幽门螺旋杆菌引起的胃部疾病能做到早发现、早治疗,对胃部不适、慢性胃炎、胃溃疡有很好的鉴别诊断和指导治疗效果,充分体现社区卫生服务中心医防融合的服务理念,促进了基本公共卫生服务可及性,提升了居民健康管理依从性。当然,此次研究由于受到地区饮食结构及阳性复查患者转院诊治的影响而无法获得更全面数据的支持。今后的研究工作中,期望能实现跨区域全方位对相关学科提出新的研究思路和方法,多地多机构联合对胃幽门螺旋杆菌流行病学研究进行学科大融合,将最新的共识和指南广泛推广,提高基层医护人员对于幽门螺杆菌的诊治水平,从而最大程度提高幽门螺杆菌根除率,减少幽门螺杆菌相关疾病尤其胃癌的发生,造福患者。

