丙泊酚联合七氟烷在小儿鼻内镜下腺样体摘除术维持麻醉中的应用效果
谭正泉,安汝刚,张国秀,黄桂华
小儿鼻内镜下腺样体摘除术是治疗鼻息肉、鼻窦炎等的常用术式,这种手术方式具有创伤小、操作简单等优势,且手术成功率较高。但鼻腔是一个较为特殊的部位,其周围分布着大量的血管,与重要结构毗邻,在采取鼻内镜手术治疗时,需要确保术野清晰,对术者的专业要求较高,保证操作精准,避免对周围组织和结构造成损害,引起严重不良后果[1]。对于鼻内镜下腺样体摘除术患儿而言,由于年龄较小,身体脏器并未发育成熟,且患儿对手术耐受度和配合度较差,手术作为侵入性操作,极易对患儿的机体造成损害,引起严重的不良刺激,进而影响手术疗效。因此,该术式对麻醉的要求较高,需要选择起效快、对患儿血流动力学影响小、术后苏醒平稳的麻醉药物进行诱导与维持[2]。七氟烷是临床常用的麻醉药物,具有较强的可控性,且麻醉起效时间短,与该术式的麻醉要求相符合。丙泊酚是一种新型静脉麻醉药物,药物起效快,且作用时间较短,在麻醉诱导与维持中应用较为广泛[3]。但目前有关这2种麻醉药物在小儿鼻内镜下腺样体摘除术中应用效果的研究较少[4-5]。现观察丙泊酚联合七氟烷在小儿鼻内镜下腺样体摘除术麻醉中的应用效果,报道如下。
1 资料与方法
1.1 一般资料 选取2020年1月—2022年12月于遵义市第一人民医院行鼻内镜下腺样体摘除术治疗的患儿100例,按照随机抽签法分为七氟烷组(n=50)与联合麻醉组(n=50)。七氟烷组中男27例,女23例;年龄4~10(5.73±1.34)岁;体质量12~43(26.91±3.12)kg。联合麻醉组中男29例,女21例;年龄4~11(5.86±1.38)岁;体质量11~44(27.04±3.19)kg。2组一般资料比较,差异无统计学意义(P>0.05)。本研究经遵义市第一人民医院医学伦理部门审核批准。
1.2 病例选择标准 纳入标准:(1)符合小儿鼻内镜下腺样体摘除术指征;(2)美国麻醉医师协会分级为Ⅰ~Ⅱ级;(3)患儿家属知晓本研究内容,且已签署知情同意书。排除标准:(1)存在精神疾病、认知障碍者;(2)合并先天性疾病、血管病变者;(3)合并肝、肾等重要脏器功能严重受损者;(4)存在凝血功能异常者。
1.3 麻醉方法 2组术前30 min创建静脉通路。麻醉诱导:予以硫酸阿托品注射液0.01 mg/kg、咪达唑仑注射液0.1 mg/kg、枸橼酸芬太尼注射液2 μg/L、注射用维库溴铵0.1 mg/L、丙泊酚乳状注射液4 mg/L进行麻醉诱导,上述药物均采取静脉注射给药。七氟烷组予以5%吸入性七氟烷(河北一品制药股份有限公司生产)吸入诱导,肌松药后行气管插管,然后予以3%吸入性七氟烷维持麻醉,密切监测患儿的血流动力学参数,及时调整给药剂量。联合麻醉组予以丙泊酚乳状注射液(四川国瑞药业有限责任公司生产)联合七氟烷维持麻醉,七氟烷的用药剂量与七氟烷组保持一致,丙泊酚乳状注射液静脉泵注给药,给药剂量和速率为2.0~2.5 mg·kg-1·h-1。苏醒期躁动患儿可静脉注射咪达唑仑2 mg,必要时可重复给药。
1.4 观察指标与方法 (1)围术期指标:比较2组疼痛反应消失、意识消失、苏醒期睁眼和拔管时间。(2)麻醉诱导情况:包括顺应性评分和麻醉诱导完成时间。顺应性评分范围0~10分,0分代表完美诱导,患儿无抵抗行为;10分代表严重抵抗。(3)拔管后不同时间点视觉模拟评分法(VAS)评分:在拔管后5 min、1 h、3 h、24 h采用VAS评估患儿的疼痛程度,VAS评分越高表明疼痛程度越明显。(4)血流动力学指标:比较2组麻醉前、麻醉诱导时、拔管后5 min平均动脉压和心率。(5)不良反应:记录2组呛咳、术后躁动、分泌物增多和恶心等发生情况。
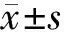
2 结 果
2.1 围术期指标比较 联合麻醉组疼痛反应消失时间、意识消失时间、苏醒期睁眼时间和拔管时间短于七氟烷组(P<0.01),见表1。

表1 七氟烷组与联合麻醉组围术期指标比较
2.2 麻醉诱导情况比较 联合麻醉组顺应性评分低于七氟烷组,麻醉诱导完成时间短于七氟烷组(P<0.01),见表2。

表2 七氟烷组与联合麻醉组麻醉诱导情况比较
2.3 拔管后不同时间点VAS评分比较 拔管后5 min及拔管后1、3、24 h,2组VAS评分比较,差异无统计学意义(P>0.05);拔管后24 h,2组VAS评分低于拔管后5 min(P<0.01),见表3。
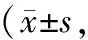
表3 七氟烷组与联合麻醉组拔管后不同时间点VAS评分比较分)
2.4 血流动力学指标比较 麻醉前,2组平均动脉压、心率比较,差异无统计学意义(P>0.05);麻醉诱导时、拔管后5 min,2组平均动脉压、心率较麻醉前降低,但联合麻醉组高于七氟烷组(P<0.01),见表4。

表4 七氟烷组与联合麻醉组不同时间点血流动力学指标比较
2.5 不良反应比较 联合麻醉组不良反应总发生率低于七氟烷组(12.00% vs. 36.00%,χ2=7.895,P=0.005),见表5。
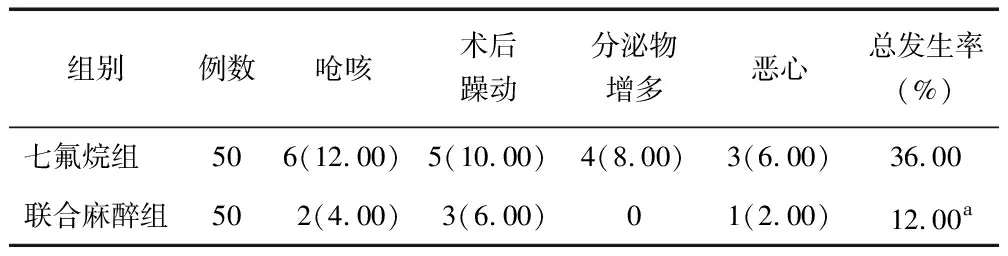
表5 七氟烷组与联合麻醉组不良反应比较 [例(%)]
3 讨 论
扁桃体周围脓肿、扁桃体过度肥大等均会对呼吸或吞咽功能造成影响,导致患儿进食受阻,导致营养不良,故需要及时采取有效的治疗。小儿鼻内镜下腺样体摘除术是治疗该病的主要方法[6-7]。咽喉部位置较为特殊,需要在口腔内进行相关操作,但手术为侵入性操作,可导致患儿出现疼痛刺激,使患儿机体出现剧烈应激反应,对血流动力学造成负面影响;患儿年龄普遍偏小,对手术的耐受度较差。因此,该术式的麻醉需要满足下列要求:(1)麻醉作用完善,且深度适当,能够保证下颌处于松弛状态,对咽部活动产生良好的抑制作用;(2)手术时间不宜过长,术后可尽快清醒。在选择麻醉药物时,需要确保其不会对患儿术后清醒造成不利影响,同时还需要保证麻醉深度足够,且在术中不易对患儿的血流动力学产生影响,以此来减轻手术刺激,避免引起剧烈的应激反应,这对术后康复尤为重要[8-9]。七氟烷是一种常用的吸入性麻醉药物,其给药方式更加便捷,且生物利用度较高。在给药后,七氟烷能够快速达到血药浓度峰值,缩短麻醉诱导时间,同时对血流动力学的影响较小。因此,七氟烷具有较高的用药安全性,对于提高手术疗效具有重要意义。七氟烷可对消化道和呼吸道产生刺激作用,但是刺激作用较小,同时药物能够作用于气管平滑肌,促使其舒张,能够发挥良好的镇痛、镇静与维持麻醉效果[10-11]。将七氟烷应用于小儿鼻内镜下腺样体摘除术麻醉过程中,有助于减轻患儿的紧张恐惧心理,防止患儿出现剧烈心理应激反应,能够有效提高患儿的配合度,促使血流动力学维持在相对稳定状态,且能够达到理想的肌松效果。七氟烷在发挥麻醉作用的同时,可能会对神经系统产生一定的影响。具体来说,七氟烷会对迷走神经产生较强的抑制作用,同时也会影响交感神经的活性,导致中枢神经处于兴奋状态。在这种情况下,患儿可能会出现躁动、肢体不自主活动等症状。因此,在使用七氟烷进行麻醉时,需要充分考虑其可能带来的神经系统副作用,并采取相应的应对措施。丙泊酚是临床常用的麻醉药物,药物作用时间较短,通常为5~10 min,但具有起效快、药理靶向性强、苏醒快速等优势[12]。丙泊酚联合七氟烷在小儿鼻内镜下腺样体摘除术麻醉中具有以下优势:(1)麻醉效果稳定:丙泊酚联合七氟烷可以产生更好的麻醉效果,使患儿在手术过程中保持安静,减少不良反应的发生。(2)药物作用时间较长:丙泊酚联合七氟烷可以使麻醉作用时间延长,能够满足手术需要的时间要求,有助于缩短手术时间和术后恢复时间。(3)降低并发症发生率:丙泊酚联合七氟烷可以降低术后并发症的发生率,减少术后疼痛和其他不适感,有利于术后恢复。
本研究结果显示,联合麻醉组疼痛反应消失时间、意识消失时间、苏醒期睁眼时间、拔管时间、麻醉诱导完成时间短于七氟烷组,顺应性评分低于七氟烷组,2组拔管后5 min及拔管后1、3、24 h VAS评分比较差异无统计学意义,表明丙泊酚与七氟烷联合维持麻醉,能够缩短鼻内镜下腺样体摘除术患儿的疼痛和意识消失时间,且可缩短术后苏醒时间。本研究结果显示,联合麻醉组在麻醉诱导时和拔管后5 min的平均动脉压、心率高于七氟烷组,治疗期间的不良反应总发生率低于七氟烷组,表明丙泊酚联合七氟烷维持麻醉不会对鼻内镜下腺样体摘除术患儿的血流动力学造成较大影响,且能够减少不良反应。丙泊酚是一种常用的麻醉药物,可以有效维持心肌氧供需平衡,其作用机制是通过抑制非选择性钙通道,影响钙离子的释放和内流,为动脉和静脉扩张提供助力。此外,丙泊酚还可以作用于循环系统和神经递质受体产生抑制作用。但是单纯使用丙泊酚麻醉的缺点是药物持续时间较短,拔管后迅速失去镇静作用,导致患儿出现剧烈疼痛。因此,将七氟烷与丙泊酚联合维持麻醉,2种药物能够起到协同作用,可减少丙泊酚的给药剂量,从而减少药物不良反应,且丙泊酚能够弥补七氟烷的不足,降低术后躁动和呛咳等发生风险,可为手术安全提供保障。
综上所述,在小儿鼻内镜腺样体摘除术麻醉中,采取丙泊酚联合七氟烷维持麻醉,能够获得较好的麻醉效果,且对患儿的血流动力学影响较小,具有较高的安全性,具有较高的推广价值。
利益冲突所有作者声明无利益冲突

