固有淋巴细胞亚群及其活化因子水平与高血压性基底节区脑出血术后颅内感染的关系研究
朱海波, 郭 麟, 马晓龙, 代飞彪, 唐朝亮
(1. 安徽省庐江县人民医院 神经外科, 安徽 合肥, 231500;2. 中国科学技术大学附属第一医院 麻醉科, 安徽 合肥, 230001)
手术具有创伤性,可一定程度损伤大脑生理屏障,为病原菌进入颅内提供条件,进而引发术后颅内感染[1-2]。固有淋巴细胞(ILCs)亚群又称先天淋巴细胞,在黏膜屏障处大量表达,参与多种免疫调节反应,是免疫系统对抗病原体的第一道防线[3-4]。根据细胞因子表达谱不同, ILCs可分为ILC1、ILC2和ILC3这3大类[5], ILC1分泌干扰素-γ(IFN-γ)以应答白细胞介素(IL)-12、IL-18和IL-15, 主要针对胞内细菌与寄生虫感染; ILC2响应IL-25、IL-33分泌2型细胞因子,如IL-5、IL-13, 可有效防御寄生虫感染及过敏反应; ILC3响应IL-23、IL-1β产生IL-22、IL-17, 被认为是Th17的先天对应物,参与抗宿主细菌和真菌感染的过程[6-7]。目前,鲜有研究系统性分析外周血ILCs亚群及其活化因子在高血压性基底节区脑出血患者术后颅内感染过程中的作用。本研究检测高血压性基底节区脑出血术后患者外周血ILCs亚群及其活化因子水平,分析各指标与术后颅内感染严重程度的关系及其对预后的预测价值,现报告如下。
1 资料与方法
1.1 一般资料
基于1∶1倾向评分匹配法,选取安徽省庐江县人民医院2019年11月—2022年11月收治的105例高血压性基底节区脑出血术后颅内感染患者(感染组)和105例未感染患者(未感染组)作为研究对象。纳入标准: ① 符合《高血压性脑出血中国多学科诊治指南》[8]中的高血压性脑出血诊断标准,并经脑部核磁共振成像(MRI)和计算机断层扫描(CT)检查确诊脑出血,出血位于基底节区者; ②感染组患者符合术后颅内感染诊断标准[9]; ③ 发病至入院时间<24 h者; ④ 于庐江县人民医院行微创血肿清除术者。排除标准: ① 存在脑卒中病史者; ② 肝、肾等重要脏器功能不全者; ③ 术前存在感染者。本研究获得安徽省庐江县人民医院伦理委员会批准,且所有患者对本研究知情同意。2组患者一般资料比较,差异无统计学意义(P>0.05), 见表1。

表1 感染组和未感染组患者一般资料比较
1.2 方法
1.2.1 分组方法: 依据感染程度判断标准[10],将感染组患者分为轻度感染组33例、中度感染组50例和重度感染组22例; 依据治疗后6个月格拉斯哥预后评分(GOS)[11], 将感染组患者分为预后不良组52例和预后良好组53例, GOS总分1~5分, <4分为预后不良, ≥4分为预后良好。
1.2.2 外周血ILCs亚群、IL-12、IL-33、IL-1β水平检测: 于患者入院24 h内采集2管外周血,每管3 mL。一管利用密度梯度离心提取外周血单个核细胞(PBMC), 向阴性对照管中加入150 μL PBMC, 另取150 μL PBMC至预先加入抗体Lin-APC、CD11b-APC、CD11c-APC、FcεRIa-APC、CD123-APC、CD127(IL-7Rα)-PerCP/Cy 5.5、CD161-AF 700、CD336 (NKp44)-PE、CD117(C-kit)-BV421、CD45-FITC、CD294(CRTH2)-PE/Cy7的流式管中,用流式细胞术(南充实维仪器有限公司)检测ILCs亚群(ILC1、ILC2、ILC3)水平。另一管离心分离取上清液,采用酶联免疫吸附测定(ELISA)法检测血清IL-12、IL-33、IL-1β水平。试剂盒均购于天津科维诺生物科技有限公司。

表2 感染组与未感染组外周血ILCs亚群、IL-12、IL-33和IL-1β水平比较
1.3 统计学分析

2 结 果
2.1 感染组与未感染组外周血ILCs亚群、IL-12、IL-33和IL-1β水平比较
感染组ILC2、ILC3水平低于未感染组, IL-12、IL-33、IL-1β水平高于未感染组,差异有统计学意义(P<0.05); 2组ILC1水平比较,差异无统计学意义(P>0.05), 见表2。
2.2 不同颅内感染程度患者外周血ILCs亚群、IL-12、IL-33、IL-1β水平比较
颅内感染患者的ILC2、ILC3水平随着感染程度的增加而下降, IL-12、IL-33、IL-1β水平随着感染程度的增加而上升,差异有统计学意义(P<0.05); 不同颅内感染程度患者的ILC1水平比较,差异无统计学意义(P>0.05), 见表3。

表3 不同颅内感染程度患者外周血ILCs亚群、IL-1β、IL-12和IL-33水平比较
2.3 颅内感染患者外周血ILC2、ILC3、IL-12、IL-33、IL-1β水平与感染程度的相关性分析
Spearman相关分析结果显示,颅内感染患者外周血ILC2、ILC3水平均与感染严重程度呈负相关(r=-0.721、-0.596,P<0.001), 外周血IL-12、IL-33、IL-1β水平均与感染严重程度呈正相关(r=0.576、0.483、0.553,P<0.001), 见图1。
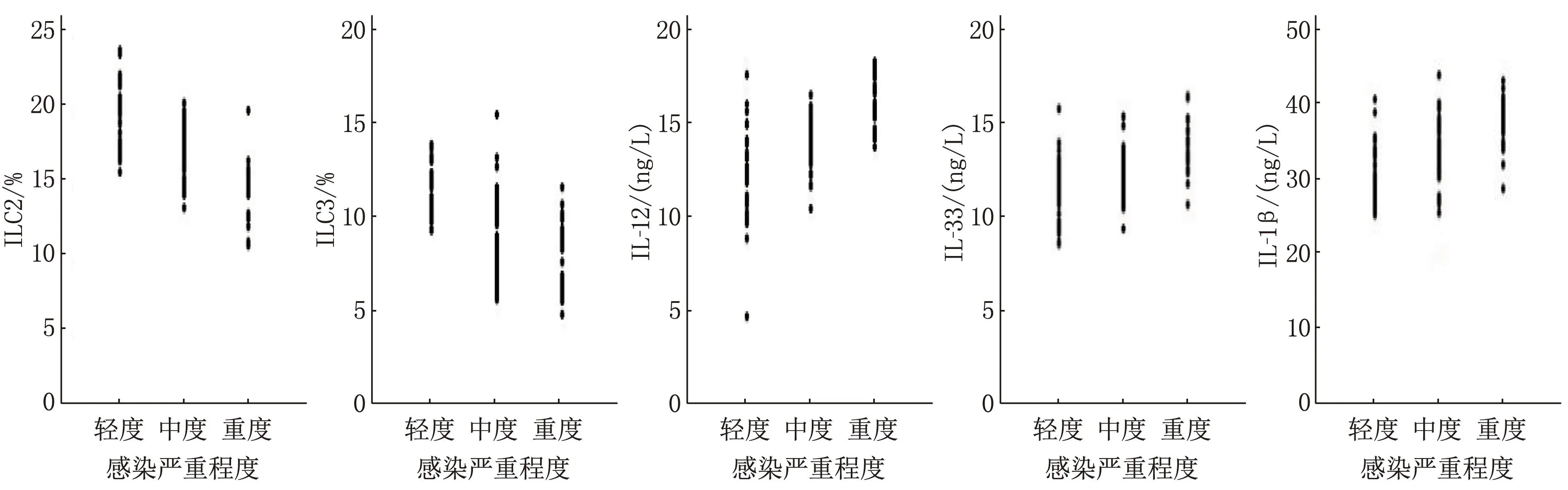
图1 外周血ILC2、ILC3、IL-12、IL-33、IL-1β水平与感染程度的相关性分析散点图
2.4 预后不良组与预后良好组外周血ILCs亚群、IL-12、IL-33、IL-1β水平比较
预后不良组ILC2、ILC3水平低于预后良好组, IL-12、IL-33、IL-1β水平高于预后良好组,差异有统计学意义(P<0.05); 2组ILC1水平比较,差异无统计学意义(P>0.05), 见表4。

表4 预后不良组与预后良好组外周血ILCs亚群、IL-12、IL-33、IL-1β水平比较
2.5 外周血ILC2、ILC3、IL-12、IL-33、IL-1β水平对颅内感染患者预后不良的预测价值分析
ROC曲线分析结果显示,外周血ILC2、ILC3、IL-12、IL-33、IL-1β单独预测患者预后不良的曲线下面积(AUC)分别为0.809、0.765、0.758、0.847、0.724, 5项指标联合预测的AUC为0.930, 特异度为84.91%, 均大于或高于单项指标的AUC、特异度,见图2、表5。
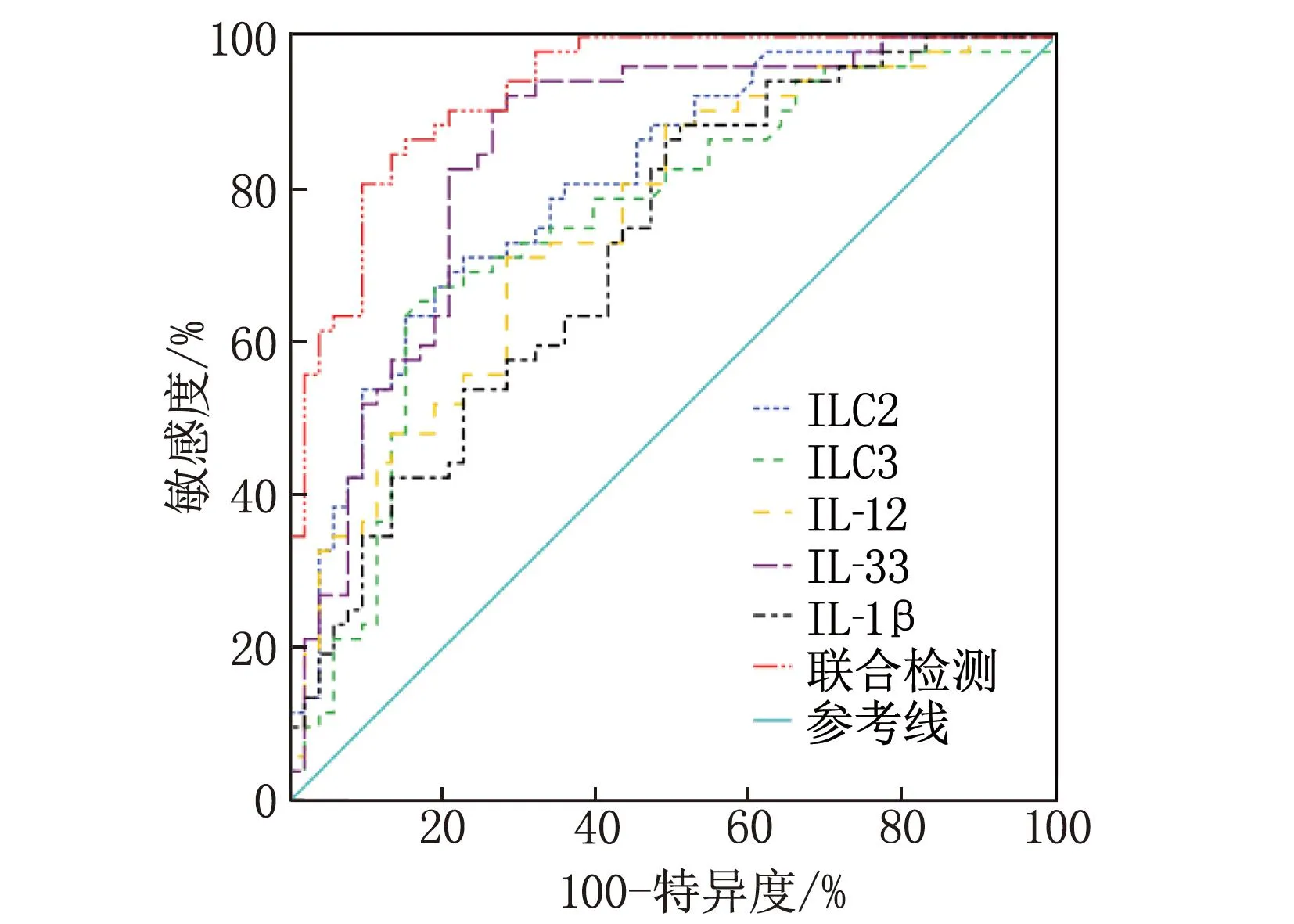
图2 外周血ILC2、ILC3、IL-12、IL-33、IL-1β水平预测患者预后不良的ROC曲线

表5 外周血ILC2、ILC3、IL-12、IL-33、IL-1β水平对患者预后不良的预测效能
3 讨 论
高血压性脑出血是致死率和致残率均较高的一种脑血管疾病,基底节区是常见出血部位,患者会出现意识不清、偏瘫等症状,病情严重时可能存在死亡风险[12]。随着临床微创技术的发展,血肿微创清除术在高血压性脑出血中应用广泛,但术后易出现颅内感染,加重患者病情,对疾病预后产生不利影响。既往研究[13]显示,颅内感染是高血压性脑出血术后的一种严重并发症,早期识别感染并有效干预是抑制病情恶化和改善患者预后的重要前提。传统监测指标如体温、血象和脑脊液指标通常在临床症状明显或炎症反应发展到一定程度时才有异常表现,在早期识别方面缺乏一定敏感性。既往研究[14-15]显示,黏膜免疫系统是机体抵抗病原微生物感染的第一道防线,而黏膜免疫系统除上皮细胞组织外,还包含效应细胞类的免疫细胞,其中ILCs是主要存在于黏膜中的一类效应细胞,共同参与上皮屏障的保护和修复作用。由此提示,在上皮屏障系统受到炎性攻击时, ILCs能较快地识别并分泌各类因子进行免疫调节,其或可作为颅内感染的早期识别指标。
本研究结果显示,与未感染组比较,感染组ILC2、ILC3水平显著降低, IL-12、IL-33和IL-1β水平显著升高,提示ILCs亚群占比失衡与患者术后感染存在关联。ILC1包含自然杀伤(NK)细胞, NK细胞作为Th1细胞的先天对应物,当暴露于IL-12、IL-15和IL-18时,可产生IFN-γ驱动巨噬细胞和树突细胞的增殖和刺激,对抗细胞内病原体[16]。ILC2受转录因子 GATA3和维甲酸相关孤核受体α的调控,在IL-25、IL-33等刺激下可分泌IL-4、IL-5等Th2型细胞因子,通过血液淋巴循环抵达远端器官进而发挥作用,参与多种生理、病理生物学过程(例如诱导2型炎症,病原菌感染引发免疫反应,维持和重建屏障系统等)[17]。IL-12可能通过激活ILC1产生IFN-γ, 从而激活免疫细胞抵抗病原菌的入侵[18]。CHANG Y N等[19]研究显示, ILC2在抵御流感病毒感染中起着关键作用,其分泌的Th2型细胞因子参与机体免疫应答反应。由此推测,本研究中IL-12、IL-33水平升高可能与患者颅内感染引发的免疫炎性反应有关。ILC3既参与机体的固有免疫应答,又与 CD4+T细胞相互作用调节获得性免疫应答[15], 可感知由微生物刺激髓系细胞产生的细胞因子IL-23、IL-1β信号,分泌IL-22, 诱导肠上皮细胞产生抗菌肽和抗病毒蛋白,促进肠干细胞增殖,进而保护机体免受感染损伤,维持黏膜完整性,参与黏膜免疫[20- 21]。由此推测,患者感染病原菌后可刺激细胞因子IL-1β分泌,进而活化ILC3产生IL-22促进受损脑黏膜组织修复,恢复脑黏膜屏障的完整性,发挥抗感染作用。本研究中,感染组ILC2和ILC3水平显著低于未感染组患者,推测可能因为患者处于感染初期,受多种机制影响抑制免疫病理相关的ILC2和ILC3水平,而IL-12、IL-33和IL-1β水平代偿性升高发挥抗感染作用。本研究还发现,感染患者ILC2、ILC3水平随着感染程度的增加而下降, IL-12、IL-33和IL-1β水平随着感染程度的增加而上升,且与颅内感染严重程度具有相关性,表明感染程度越严重,机体免疫反应越激烈。分析可能原因,随着感染进程的发展,免疫反应越来越强烈,刺激机体分泌IL-12、IL-33和IL-1β, 而过量IL-12、IL-33和IL-1β可在一定程度上抑制ILC2、ILC3的产生。由此提示,外周血ILC2、ILC3、IL-12、IL-33和IL-1β或可作为临床诊断高血压性基底节区脑出血术后并发颅内感染的重要生物学指标。
既往研究[22]显示,激活ILCs活性可增强机体对病原体感染的抵抗和清除作用,而抑制ILCs活性或其效应分子可辅助治疗慢性感染性疾病。另有研究[23]提出,临床可考虑通过免疫治疗抑制相关干扰信号来提高机体固有免疫反应,消除感染病原,提升临床疗效,改善患者预后。本研究结果还显示,与预后良好组比较,预后不良组ILC2、ILC3水平显著降低,IL-12、IL-33和IL-1β水平显著升高。ROC曲线分析结果显示,ILC2、ILC3、IL-1β、IL-12和IL-33对患者预后均具有预测价值,且其联合预测患者预后的AUC、特异度均大于或高于单独预测,因此临床或可通过联合检测多项指标准确预测患者预后情况。
综上所述,高血压性基底节区脑出血术后颅内感染患者外周血ILC2、ILC3水平下降, IL-12、IL-33、IL-1β水平上升,且其水平与感染严重程度有关。密切关注此类患者外周血ILCs亚群和IL-12、IL-33、IL-1β水平,有利于早期识别术后颅内感染,且对患者预后具有一定预测价值。

