2型糖尿病患者预防骨质疏松所需维生素D水平的研究*
黄征宇 罗雅娟
新余钢铁集团有限公司中心医院 1 代谢内分泌科 2 急诊科,江西省新余市 338000
2型糖尿病(T2DM)是一种代谢性疾病,以血糖水平异常升高为特征,可引起多饮、多食、多尿等症状,若血糖长时间控制欠佳,还可引起血管、神经等损害,增加相关并发症风险,降低患者生活质量[1]。骨质疏松属于代谢性骨病,以骨量丢失、骨脆性增加、骨微组织结构破坏为特征,早期症状不明显,随着病情的不断加重,易合并骨折,加重患者身心负担[2]。而T2DM发生骨质疏松的风险远高于正常群体,一旦合并骨质疏松后则可进一步增加患者痛苦,影响身心健康。因此,如何防治T2DM患者骨质疏松的发生成为临床研究的热点。目前关于T2DM患者体内维生素D的水平变化及与骨质疏松发生的具体关系仍需进一步明确。鉴于此,本研究分析T2DM患者预防骨质疏松所需维生素D水平。现报道如下。
1 资料与方法
1.1 一般资料 选取2020年8月—2022年8月我院收治的50例T2DM患者作为观察组,另选同期健康体检者40例作为对照组。经医学伦理委员会批准。观察组男26例,女24例;年龄45~65岁,平均年龄(53.65±4.37)岁;体质量指数19~28kg/m2,平均体质量指数(24.36±1.49)kg/m2;病程3~12年,平均病程(6.15±1.25)年。对照组男22例,女18例;年龄45~65岁,平均年龄(54.02±4.42)岁;体质量指数19~28kg/m2,平均体质量指数(24.41±1.53)kg/m2。两组一般资料相比,差异无统计学意义(P>0.05)。
1.2 选择标准 纳入标准:T2DM符合《中国2型糖尿病防治指南(2020年版)》[3]中诊断;健康体检者一切正常;精神状态良好;研究对象及家属知情同意。排除标准:近3个月使用过钙剂,使用过糖皮质激素等影响骨代谢药物;肝肾衰竭;存在严重系统性疾病;伴有恶性肿瘤;合并急性糖尿病并发症。
1.3 方法 所有研究对象均于清晨采集5ml空腹血,以3 000r/min速度离心处理10min,获得血清后开展检测。维生素D:选用美国AB SCIEX公司生产的4500MD型高效液相色谱—串联质谱仪检测,将适量血清标本加蛋白沉淀剂、内标,之后震荡混匀处理,再增加萃取溶剂,震荡后,吸取上清液,以氮气吹干,定容至100μl,上机检测,确定25羟基维生素D[25-(OH)D]水平。总Ⅰ型胶原氨基端延长肽(TP1NP):使用电化学发光法测定血清内TP1NP水平,仪器为全自动生化分析仪。所有操作均严格按照试剂盒说明及实验室要求开展,确保获得的数据真实有效。并依据T2DM患者是否合并骨质疏松分为骨质疏松组及未骨质疏松组,收集两组基础资料。
1.4 观察指标 (1)比较两组25-(OH)D、TP1NP水平差异。(2)比较骨质疏松及未骨质疏松T2DM患者血清25-(OH)D、TP1NP水平差异。(3)绘制ROC曲线,分析25-(OH)D、TP1NP预测T2DM患者预测骨质疏松的临床价值。(4)采用Spearman相关性分析25-(OH)D与TP1NP相关性。
2 结果
2.1 血清25-(OH)D、TP1NP水平 观察组25-(OH)D水平低于对照组,TP1NP高于对照组,差异有统计学意义(P<0.05)。见表1。

表1 观察组和对照组血清25-(OH)D、TP1NP水平对比
2.2 合并与未合并骨质疏松患者血清指标变化 50例T2DM患者中19例合并骨质疏松;骨质疏松组25-(OH)D水平低于未骨质疏松组,TP1NP水平高于未骨质疏松组,差异有统计学意义(P<0.05)。见表2。

表2 合并与未合并骨质疏松患者血清指标变化对比
2.3 预测骨质疏松发生的价值 绘制ROC曲线分析显示,25-(OH)D、TP1NP预测骨质疏松发生的曲线下面积分别为:0.902、0.842。见表3、图1。
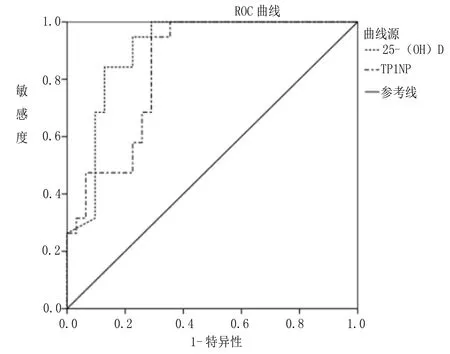
图1 25-(OH)D、TP1NP预测骨质疏松发生的ROC曲线分析

表3 预测骨质疏松发生的价值
2.4 25-(OH)D与TP1NP相关性分析 25-(OH)D水平与TP1NP呈负相关(r=-0.356,P<0.05)。
3 讨论
骨质疏松是危害人类身心健康的重要疾病之一,其病因复杂,可涉及年龄、骨代谢异常、内分泌紊乱等多个方面。正常情况下,随着年龄的不断增长,人体内性激素水平会逐渐下降,这种生理性变化会对破骨细胞造成刺激,促使其活性增强,还可抑制成骨细胞活性,导致骨量减少[4-6]。同时,在机体衰老的过程中,会降低对于营养物质的吸收能力,使得体内骨形成的相关物质合成减少,亦可降低骨量及骨质,增加骨质疏松风险。而T2DM亦是引起骨质疏松的高危因素,在高血糖的持续刺激下,可引起体内钙磷代谢异常,使骨质出现脱钙现象,此时机体会通过降低骨密度来补充血钙、血磷,以纠正钙磷代谢,而高糖刺激下促使葡萄糖及其代谢产物出现非酶促糖基化反应,会破坏成骨与破骨细胞间的活性,增加骨质疏松风险[7-8]。T2DM合并骨质疏松后病情则更为复杂,不仅需时刻警惕控糖不佳带来的并发症风险,还要担心骨折随时发生,导致患者生活质量大幅下降。因此,做好T2DM患者骨质疏松的防治尤为重要。
维生素D是一种脂溶性维生素,与骨质疏松存在密切关系。正常情况下,体内的维生素D可分为外源性及内源性两大类,其中外源性主要摄取自食物内;内源性则源于真皮层的7-α脱氢胆固醇,在紫外线照射下可转化为胆钙化醇;之后经肝脏内25α羟化酶、肾脏内1α羟化酶催化后,形成25-(OH)D和1,25(OH)D,又以25-(OH)D半衰期最长,成为维生素D在人体存在的主要形式,故通过检测25-(OH)D水平能够良好评估维生素D状况。维生素D在骨吸收形成中具有双向调节作用,维生素D缺乏,会出现典型的骨吸收增加、骨形成减少表现,降低骨矿化,增加骨质疏松发病风险。同时,维生素D水平偏低可反馈性刺激甲状旁腺激素释放,抑制成骨细胞功能,进一步增强骨吸收能力,使得骨质疏松发病风险升高[9-11]。而维生素D的水平会受到年龄、胃肠道消化、日照减少等多种因素影响,其水平低下会增加骨质疏松风险,故将维生素D作为骨质疏松防治的参考具有重要意义。TP1NP是一种能够反映成骨细胞活性的重要指标,能够体现成骨细胞合成骨胶原的速度,通过监测其变化可了解成骨细胞代谢活力,掌握患者骨形成代谢状态;正常情况下TP1NP水平异常升高则提示骨质疏松或维生素D缺乏。本研究结果显示,观察组25-(OH)D水平低于对照组,TP1NP高于对照组;骨质疏松组25-(OH)D水平低于未骨质疏松组,TP1NP水平高于未骨质疏松组;绘制ROC曲线分析显示,25-(OH)D、TP1NP预测骨质疏松发生的曲线下面积分别为:0.902、0.842;25-(OH)D水平与TP1NP呈负相关(r=-0.356,P<0.05)。提示T2DM患者体内维生素D水平处于缺乏状态,且其水平越低骨质疏松风险越高。分析原因为,相较于健康人群,T2DM患者更易出现维生素D缺乏现象,考虑原因在于高血糖状态下会引起肾脏损伤,使得肾脏途径的25-(OH)D生成减少,且维生素D水平过低会影响胰岛素的分泌,加重T2DM病情,形成恶性循环,使机体维生素D水平持续下降,故T2DM患者更易伴有骨质疏松。临床需动态监测维生素D水平的变化,及时开展针对性干预措施,降低骨质疏松发生风险。
综上所述,T2DM患者易合并维生素D缺乏状态,且维生素D水平能良好预测骨质疏松发生,可以最佳截断值32.89nmol/L作为参考,做好骨质疏松的防治。

