腮腺黏液表皮样癌的MRI表现
杨玉斌 郑颖彦 佘德君 陈潭辉
1 福建省永安市立医院影像科(福建 永安 366000)
2 福建医科大学附属第一医院影像科(福建 福州 350000)
内容提要 目的分析腮腺黏液表皮样癌(MEC)的常规MRI和DWI表现。方法回顾性分析42个经病理证实的腮腺MEC的术前MRI资料,评估肿瘤的位置、形态、边界、大小、均质程度、信号特征、ADC值、强化方式、包膜及与周边结构的关系。结果41例MEC患者中40例为单侧单发肿瘤,1例患者为单侧双发肿瘤,21个病灶位于腮腺浅叶,21个跨深浅叶。病灶最长径为(2.5±1.0)cm,其中28个肿瘤形态不规则,28个边界不清,3个病灶存在包膜。病灶多表现为等T1长T2信号,7个病灶中T2明显高信号区出现分隔状、环状极低信号;ADC值约(1.05±0.17)×10-3mm2/s;增强后呈中度-明显强化。14例病灶侵犯周围结构,3例发生淋巴结转移。结论腮腺MEC的MRI表现具有一定的特征性,有助于准确判断肿瘤的范围及侵犯的结构,为临床手术方式的选择提供有用的信息。
黏液表皮样癌(mucoepidermoid carcinoma,MEC)是最常见的腮腺恶性肿瘤,约占50%[1]。对局限于腮腺内的MEC,临床多采取腮腺部分切除术或全腮腺切除术,当病灶出现腮腺外侵犯、淋巴结转移时则需进行腮腺扩大切除术及选择性颈部淋巴结清扫术等[2]。因此,术前精准诊断并明确病灶范围与邻近结构的关系,对于临床治疗策略的选择具有重要的意义。磁共振成像(magnetic resonance imaging,MRI)因其良好的软组织分辨率、多参数成像及无创等优势,现已成为腮腺恶性肿瘤的最佳检查方法[3]。扩散加权成像(diffusion weighted imaging,DWI)检查作为重要的MRI功能序列,有助于明确腮腺占位性病变的性质。然而,目前鲜有研究系统归纳MEC的常规MRI及DWI征象。本文回顾性分析并总结42个腮腺MEC的MRI表现,旨在提高对腮腺MEC的认识,为临床决策提供依据。
1.资料与方法
1.1 临床资料
回顾性选取2009年5月~2022年9月于福建医科大学附属第一医院就诊的41例腮腺MEC患者,总计42个病灶。其中男21例,女20例,年龄5~74岁,平均(44.0±17.1)岁。病程1周~10年,平均14月余,临床表现为腮腺肿物或肿胀39例,6例伴有疼痛,2例伴有面神经功能损害,1例反复发热,1例体重减轻。
1.2 方法
采用Siemens Magneton Verio 3.0T或GE Signa 1.5T磁共振,选用头颈部专用多通道线圈。采集序列及参数如下T1WI,TR 250~460ms,TE 2.5ms,FOV 22cm×22cm,矩阵256×256,层厚6mm,层间距1mm;T2WI,TR 3400~4000ms,TE 57~88ms,FOV 22cm×22cm,矩阵256×256,层厚6mm,层间距1mm;DWI,b值分别为50和800s/mm2,扫描后自动重建ADC图;增强扫描对比剂采用Gd-DTPA,剂量为0.1mmol/kg。
1.3 图像后处理与分析
影像学征象分析由2名诊断经验丰富的放射科医师独立完成,意见不一致时由双方进行协商。图像分析内容包括①位置浅叶、深叶和跨深浅叶;②形态类圆形、分叶和不规则;③边界清楚和不清;④肿瘤最长径;⑤均质程度均匀和不均匀;⑥信号强度T1WI在无脂肪抑制序列上评价,分为低信号(低于咬肌)、等信号(类似咬肌相似),高信号(不高于腮腺)和明显高信号(超过腮腺);T2WI在脂肪抑制序列上中进行评估,分为明显低信号(与咬肌相似或低于咬肌),低信号(低于腮腺)、等信号(类似腮腺)、高信号(高于腮腺)和明显高信号区(类似脑脊液);⑦囊变、坏死、黏液区T2WI呈明显高信号区;⑧ADC值手动绘制感兴趣区(region of interest,ROI),重复测量三次获得平均ADC值;⑨强化程度轻度(强化低于或类似腮腺)、中度(强化高于腮腺)和明显强化(强化类似血管);⑩包膜病灶周围环形短T2信号影;⑪周围组织结构侵犯;⑫淋巴结转移[4]。
2.结果
2.1 MRI表现
2.1.1 一般表现
42个MEC病灶中40例为单侧单发,1例为单侧双发,21 个位于腮腺浅叶,21 个跨深浅叶。形态以不规则为主(28/42,66.7%),部分呈类圆形(9/42,21.4%)或分叶状(5/42,11.9%)。肿块的边界多不清(28/42,66.7%)。病灶最长径为(2.5±1.0)cm,<2cm者12个,2~4cm者26个,>4cm者4个。
2.1.2 常规MRI和DWI
34个病灶行平扫及增强检查,8个病灶仅行平扫检查,其中20个病灶行DWI检查。病灶信号多不均匀(38/42,90.5%)。实性成分在T1WI上以等信号为主(30/42,71.4%),部分呈高信号(12/42,28.6%);其中3个病灶(3/42,7.1%)内部出现明显高信号区。实性成分在T2WI以高信号为主(31/42,73.8%),11个(11/42,26.2%)呈等信号;7个病灶(7/42,16.7%)T2WI中出现分隔状、环状极低信号区。25个病灶(25/42,59.5%)内有明显高信号的囊性区域。DWI呈稍高信号,平均ADC值为(1.05±0.17)×10-3mm2/s。增强后23个(23/34,67.6%)呈中度强化,11个(11/34,32.4%)呈明显强化。
2.1.3 包膜、周围结构侵犯与淋巴结转移
3个MEC(3/42,7.1%)出现包膜影。14例病灶(14/41,34.1%)侵犯周围结构,其中8个(8/42,19.0%)侵犯咬肌,2个(2/42,4.8%)侵犯翼内肌,2个(2/42,4.8%)侵犯二腹肌后腹,4个(4/42,9.5%)累及皮下脂肪;共3例(3/41,7.3%)发生淋巴结转移。
2.1.4 病理
大体检查中病灶基本为单发,无包膜,切面灰白灰黄灰褐,质中或质硬,界不清;病灶呈主要囊性到完全实性,一部分见淡黄色粘稠液体或豆渣样物及囊壁。镜下病灶主要由黏液细胞、中间细胞和表皮细胞等以不同比例构成的。21个病灶呈低级别,10个呈中级别,2个病灶呈低-中级别,5个病灶呈高级别,4个未明确分级。
3.讨论
3.1 临床特征
MEC是最常见的唾液腺恶性肿瘤,它在所有年龄段均可发生,多见于中年人,男女比例相仿[5]。本组病例中患者平均年龄为44.0岁,男女比例约为1.05:1,与文献报道一致。患者临床表现无特异性,但一定程度上与组织学分级有关,低度和中度恶性MEC通常表现为无痛性、缓慢生长的肿块,高度恶性MEC常表现为痛性肿块,部分生长迅速,偶有神经麻痹、感觉异常。
3.2 病理特点
大体检查中MEC可与周围组织有一定分界,但一般无包膜,切面黄白色,可有囊性变、黏液样物质。镜下表现MEC是主要由不同比例的粘液细胞、表皮细胞和中间细胞构成。MEC的组织学依据囊性区占比、核分裂像、间变、不同类型肿瘤细胞的比例、坏死和神经、脉管、骨骼肌的侵犯,分为低级别、中级别和高级别[6]。
3.3 MRI表现
MEC绝大部分位于浅叶或跨深浅叶生长,单侧单发为主;本组42个病灶有一半位于浅叶,一半跨深浅叶生长,基本为单侧单发,与既往报道相似[7]。常见MRI表现(见图1)为形态不规则,边界不清,边缘不光整,见蟹足样、尖角样突起,部分呈浸润性生长,可累及周围结构。但本组病例中部分病例形态规整,边界清楚,在临床工作中极易误诊,需与腮腺良性肿瘤进行鉴别。

图1.MEC 常见MRI 表现(注患者,女,55 岁,MEC 病灶跨腮腺深浅叶,形态不规则,边界不清,T1WI 呈等信号,T2WI 呈高信号,DWI 呈高信号,ADC 呈稍低信号,增强后中度强化)
病灶表现为囊实性或实性,以囊实性多见,与文献相符[8]。实性成分以等T1长T2多见,部分见T2WI呈明显高信号的囊性区,提示病灶内含有黏液、囊变、坏死或蛋白分泌物,而黏液成分多表现为强化且与肿瘤实性区分界欠清,这可能是肿瘤中大多数黏蛋白的分泌区域与肿瘤细胞间有更密集的毛细血管分布有关[9]。MEC的囊性区可以发生破裂,引起周边结构的炎症反应形成纤维化,因此在T2WI(见图2)中可以表现为病灶内明显高信号区伴有分隔状或环性极低信号区。此外,MEC血供相对丰富,增强通常呈中等-明显高信号。既往研究多认为包膜为良性腮腺肿瘤的征象,但本组病例3个病灶有包膜(见图2),这可能与MEC肿瘤较小时,较缓慢生长,纤维包膜形成有关[10]。
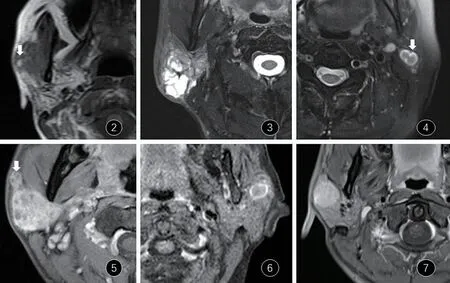
图2.MEC 少见MRI 表现(注② MEC T1WI 见明显高信号区(白箭);③MEC T2WI 示病灶内明显高信号周围分布着分隔状极低信号;④MEC T2WI病灶的包膜(白箭);⑤MEC 淋巴结转移(白箭);⑥MEC 囊性为主,增强呈环形强化;⑦MEC 完全实性,增强呈均匀强化)
DWI 是通过观察人体中水分子的布朗运动,来反映组织、病变生物学特性的功能成像方法,通过对其ADC值的测量,能定量评估水分子的扩散受限情况,肿瘤细胞的密度越高,细胞外间隙就越小,水分子扩散就更受限,ADC值就更低。既往文献报道多形性腺瘤的ADC值多>1.4×10-3mm2/s[11];而腺淋巴瘤的间质有淋巴组织,DWI扩散受限,ADC值更低,ADC值为(0.86±0.13)×10-3mm2/s[12]。作为恶性肿瘤,MEC的细胞密度较高,DWI常表现为扩散受限,ADC值较低;本组病例中,MEC的ADC值相对较低,约为(1.05±0.17)×10-3mm2/s。因此,DWI可以为诊断提供重要信息,有助于MEC与多形性腺瘤及腺淋巴瘤的鉴别。
3.4 鉴别诊断
临床工作中诊断黏液表皮样癌还需要与以下腮腺肿瘤进行鉴别①多形性腺瘤是腮腺最常见的良性肿瘤,青年女性多见,好发于腮腺浅叶,多呈分叶状,边缘光滑,常见包膜,肿瘤实性成分T2WI多呈不均匀高信号,其ADC值较高,多>1.4×10-3mm2/s[11],增强常呈渐进性强化;②腺淋巴瘤多见于老年男性,常有吸烟史,好发于腮腺浅叶下极,常为多发或双侧发病,肿块常呈类圆形,边界清,多有包膜。腺淋巴瘤的间质有淋巴组织,扩散受限明显,ADC值约为(0.86±0.13)×10-3mm2/s[12];增强扫描呈“快进快出”;③腺样囊性癌好发于30~60岁,常表现为形态不规则、边界不清的肿块,向周围浸润生长,见缝就“钻”,筛囊征及神经浸润较多见。
综上所述,腮腺MEC常见于中青年,男女比例相仿,临床表现无特征性;MRI多表现为形态不规则、边界不清的肿块,以囊实性多见,肿瘤实性部分T1WI以等信号为主,T2WI以高信号为主,ADC值约(1.05±0.17)×10-3mm2/s,增强后呈中度-明显强化,易侵犯周围的结构,淋巴结转移少见。MRI检查有助于准确判断肿瘤的范围及侵犯的结构,为临床手术方式的选择提供有用的信息。

